डिक्रिप्शन सामान्य विश्लेषणमूत्र, अधिक उन्नत चिकित्सा उपकरणों के आगमन के साथ, विशेष कौशल और ज्ञान के बिना मुश्किल हो गया है। अपने विश्लेषण को हाथ में लें, आप क्या देखते हैं? व्यक्तिगत रूप से, मैं बहुत कुछ देखता हूं अंग्रेजी अक्षर... हर कोई जो इस लेख को पढ़ता है, वह समझ पाएगा कि उनका क्या मतलब है, हम "समझ से बाहर संक्षिप्ताक्षर" के साथ-साथ प्रत्येक संकेतक के मानदंड और विचलन का स्पष्टीकरण देंगे।
सामान्य मूत्र विश्लेषण में प्रयुक्त संक्षिप्ताक्षर:
- बीएलडी - एरिथ्रोसाइट्स;
- बिल - बिलीरुबिन;
- यूरो - यूरिया;
- केईटी - केटोन्स;
- प्रो - प्रोटीन;
- एनआईटी - नाइट्राइट्स (सामान्य अर्थ में - बैक्टीरियूरिया);
- जीएलयू, ग्लूकोज;
- पीएच - अम्लता;
- एसजी - घनत्व;
- एलईयू - ल्यूकोसाइट्स;
- यूबीजी एक यूरोबिलिनोजेन है।
- एरिथ्रोसाइट्स - मूत्र में अनुपस्थित होना चाहिए। यदि उपलब्ध हो, तो पुन: विश्लेषण और अवलोकन अनिवार्य है। महिलाओं के मूत्र में रक्त हो सकता है जो मासिक धर्म के दौरान वहां मिला है, जो मूत्र में लाल रक्त कोशिकाओं की उपस्थिति देता है। देखने के क्षेत्र में 1-2 से अधिक एरिथ्रोसाइट्स की अनुमति नहीं है। मूत्र में लाल रक्त कोशिकाओं की संख्या में वृद्धि को हेमट्यूरिया कहा जाता है। इसके कारण इस प्रकार हैं: मूत्र पथ में रक्तस्राव, ट्यूमर, गुर्दे और मूत्रवाहिनी की पथरी।
- मूत्र में बिलीरुबिन व्यावहारिक रूप से अनुपस्थित है। यह लीवर (वायरल हेपेटाइटिस), मैकेनिकल (सबहेपेटिक) पीलिया, सिरोसिस, कोलेस्टेसिस के पैरेन्काइमल घावों में पाया जाता है। हेमोलिटिक पीलिया में, मूत्र में आमतौर पर बिलीरुबिन नहीं होता है। यह ध्यान दिया जाना चाहिए कि मूत्र में केवल प्रत्यक्ष (बाध्य) बिलीरुबिन उत्सर्जित होता है।
- केटोन्स - मूत्र में कीटोन निकायों की उपस्थिति (एसीटोन) - सामान्य रूप से अनुपस्थित होते हैं, यदि केटोन निकायों पाए जाते हैं, मधुमेह मेलिटस, भुखमरी, कार्बोहाइड्रेट की कमी, हाइपरिन्सुलिज्म माना जा सकता है। शरीर में वसा के गहन व्यय के साथ होता है। वजन कम करने और भूख से मरने वालों का ध्यान! - हाइपरग्लाइसेमिक कोमा का कारण बन सकता है। वास्तव में, 20-50 मिलीग्राम कीटोन बॉडी (एसीटोन, एसिटोएसेटिक एसिड, बीटा-हाइड्रॉक्सीब्यूट्रिक एसिड) प्रति दिन मूत्र में उत्सर्जित होते हैं, लेकिन वे एकल भागों में नहीं पाए जाते हैं। इसलिए, यह माना जाता है कि सामान्य मूत्र विश्लेषण में कीटोन बॉडी नहीं होनी चाहिए।
- प्रोटीन - मूत्र में इसकी उपस्थिति (आमतौर पर कोई प्रोटीन नहीं होता है), गुर्दे की विकृति का संकेत है। प्रोटीन पाइलोनफ्राइटिस, नेफ्रोटिक सिंड्रोम, रीनल एमाइलॉयडोसिस के साथ मूत्र में प्रवेश करता है। पेशाब में प्रोटीन आ सकता है मूत्र पथऔर सूजन के साथ जननांग, सिस्टिटिस के साथ, vulvovaginitis, प्रोस्टेट एडेनोमा - इन मामलों में, यह आमतौर पर 1 ग्राम / एल से अधिक नहीं होता है। यदि गर्भावस्था के दौरान किसी महिला के मूत्र में प्रोटीन होता है, तो यह गर्भावस्था नेफ्रोपैथी का संकेत हो सकता है। आम तौर पर, मूत्र में प्रोटीन की मात्रा इतनी कम होती है कि इसे केवल हाइपरसेंसिटिव तरीकों से ही निर्धारित किया जा सकता है। कभी-कभी प्रोटीन के निशान पाए जाते हैं, हालांकि, यह एक सीमा रेखा की स्थिति है और इसके विस्तृत अध्ययन की आवश्यकता है। तथ्य यह है कि प्रोटीन के निशान अनुमेय हैं, लेकिन केवल एकल विश्लेषण में।
- नाइट्राइट (बैक्टीरियूरिया) - मूत्र में बैक्टीरिया सामान्य रूप से अनुपस्थित होते हैं या कम मात्रा में पाए जाते हैं। पास होना स्वस्थ व्यक्तिगुर्दे में मूत्र और मूत्राशयबाँझ। पेशाब करते समय, मूत्रमार्ग के निचले हिस्से से रोगाणु इसमें प्रवेश करते हैं, लेकिन उनकी संख्या 1 मिलीलीटर में 10,000 से अधिक नहीं होती है। इसलिए, यह माना जाता है कि सामान्य मूत्र विश्लेषण में बैक्टीरिया सामान्य होते हैं। बड़ी संख्या में बैक्टीरिया मूत्र पथ के संक्रमण का संकेत दे सकते हैं। बैक्टीरिया की उपस्थिति संक्रमण को इंगित करती है मूत्र तंत्र, सिस्टिटिस, नेफ्रैटिस।
- ग्लूकोज - सामान्य रूप से अनुपस्थित होना चाहिए, यदि मूत्र में ग्लूकोज मौजूद है, तो अभिव्यक्तियों पर संदेह किया जा सकता है मधुमेह, मिल रहा एक बड़ी संख्या मेंभोजन से कार्बोहाइड्रेट, एक्यूट पैंक्रियाटिटीज.
- अम्लता - गुर्दे 5.0-6.0 के रक्त पीएच को बनाए रखते हैं - एक कमजोर अम्लीय प्रतिक्रिया। 7 से अधिक के पीएच पर, हाइपरकेलेमिया माना जा सकता है, कार्यों का विचलन थाइरॉयड ग्रंथि, मूत्र प्रणाली का संक्रमण, 5 से कम पीएच के साथ - हाइपोकैलिमिया, मधुमेह मेलेटस, यूरोलिथियासिस, गुर्दे की विफलता।
- घनत्व - 1030 से अधिक के घनत्व पर, कोई ग्लूकोज (मधुमेह मेलेटस), प्रोटीन (ग्लोमेरुलोनेफ्राइटिस) की उपस्थिति मान सकता है, जिसका घनत्व 1010 से कम है - वृक्कीय विफलता, गुर्दे की नलिकाओं को नुकसान। चूंकि मूत्र का घनत्व नशे में पानी की मात्रा पर निर्भर करता है, निदान में इस सूचक का कोई महत्वपूर्ण मूल्य नहीं है।
- ल्यूकोसाइट्स - मूत्र में ल्यूकोसाइट्स की बढ़ी हुई सामग्री को ल्यूकोसाइटुरिया कहा जाता है, यह नेफ्रैटिस और मूत्रमार्ग का संकेतक भी है। यह स्थिति विभिन्न सूजन संबंधी बीमारियों में नोट की जाती है। मूत्र प्रणाली... बहुत स्पष्ट ल्यूकोसाइटुरिया, जब देखने के क्षेत्र में इन कोशिकाओं की संख्या 60 से अधिक हो जाती है, तो इसे पायरिया कहा जाता है। गुर्दे और मूत्र प्रणाली के लगभग सभी रोग मूत्र में श्वेत रक्त कोशिकाओं की संख्या को बढ़ा देते हैं।
- यूरोबिलिनोजेन - सामान्य मूत्र में यूरोबिलिनोजेन के निशान होते हैं। हेमोलिटिक पीलिया (एरिथ्रोसाइट्स का इंट्रावास्कुलर विनाश) के साथ-साथ यकृत के विषाक्त और भड़काऊ घावों के साथ इसका स्तर तेजी से बढ़ता है, आंतों के रोग(एंटराइटिस, कब्ज)। सबहेपेटिक (यांत्रिक) पीलिया के साथ, जब पित्त नली का पूर्ण अवरोध होता है, तो मूत्र में यूरोबिलिनोजेन नहीं होता है। यूरोबिलिनोजेन पित्त में उत्सर्जित प्रत्यक्ष बिलीरुबिन से बनता है छोटी आंत... इसलिए, यूरोबिलिनोजेन की पूर्ण अनुपस्थिति आंत में पित्त के प्रवाह की समाप्ति के एक विश्वसनीय संकेत के रूप में कार्य करती है।
नीचे सामान्य यूरिनलिसिस मूल्यों की एक तालिका भी दी गई है:
| परिणाम | मूत्र संकेतक |
| विश्लेषण के लिए मूत्र की मात्रा | कोई फर्क नहीं पड़ता |
| पेशाब का रंग | पुआल पीला |
| मूत्र की स्पष्टता | पारदर्शी |
| मूत्र गंध | अनशार्प, गैर-विशिष्ट |
| मूत्र प्रतिक्रिया या पीएच | खट्टा, पीएच 7 . से कम |
| मूत्र का विशिष्ट गुरुत्व | 1,018 या अधिक सुबह के हिस्से में |
| पेशाब में प्रोटीन | लापता |
| मूत्र में कीटोन बॉडी | अनुपस्थित |
| मूत्र में बिलीरुबिन | लापता |
| मूत्र में यूरोबिलिनोजेन | 5-10 मिलीग्राम / एल |
| पेशाब में हीमोग्लोबिन | लापता |
| मूत्र में लाल रक्त कोशिकाएं (माइक्रोस्कोपी) |
0-3 महिलाओं के लिए दृष्टि में पुरुषों के लिए 0-1 दृष्टि में |
| मूत्र में ल्यूकोसाइट्स (माइक्रोस्कोपी) |
0-6 महिलाओं के लिए देखने के क्षेत्र में 0-3 देखने के क्षेत्र में पुरुषों |
| मूत्र में उपकला कोशिकाएं (माइक्रोस्कोपी) उपरोक्त के अलावा...
अब सब कुछ बहुत आसान हो गया है, आपको इन सभी मापदंडों को जानने और उन्हें अपने दिमाग में रखने की आवश्यकता नहीं है, क्योंकि आप इस साइट पर एक सामान्य मूत्र परीक्षण को मुफ्त में ऑनलाइन डिकोड कर सकते हैं। |
मूत्र का मुख्य घटक पानी (92-99%) है, जिसमें लगभग एक हजार विभिन्न घटक घुल जाते हैं। प्रतिदिन लगभग 50-70 शुष्क पदार्थ मूत्र के द्वारा शरीर से बाहर निकल जाते हैं, जिनमें से अधिकांश यूरिया और सोडियम क्लोराइड... स्वस्थ लोगों में भी मूत्र की संरचना काफी भिन्न होती है।
आमतौर पर, एक सामान्य मूत्र परीक्षण निर्धारित किया जाता है:
- मूत्र प्रणाली के रोगों के साथ;
- निवारक परीक्षाओं के दौरान परीक्षा के लिए;
- रोग के पाठ्यक्रम का आकलन करने, जटिलताओं के विकास और उपचार की प्रभावशीलता को नियंत्रित करने के लिए।
सामान्य मूत्र परीक्षण की पूर्व संध्या परऐसी सब्जियां और फल नहीं खाना बेहतर है जो पेशाब का रंग बदल सकते हैं (चुकंदर, गाजर), मूत्रवर्धक न लें। पेशाब इकट्ठा करने से पहले जननांगों का हाइजीनिक टॉयलेट बनाना जरूरी है। महिलाओं को सलाह दी जाती है कि वे अपने पीरियड्स के दौरान यूरिन टेस्ट न कराएं। सामान्य विश्लेषण के लिए मूत्र का संग्रहसुबह के पहले पेशाब पर लिया जाना चाहिए। मूत्र की एक छोटी मात्रा को शौचालय में छोड़ा जाता है, और फिर, पेशाब को बाधित किए बिना, मूत्र एकत्र करने के लिए एक कंटेनर को प्रतिस्थापित किया जाता है, जिसमें लगभग 100-150 मिलीलीटर मूत्र एकत्र किया जाता है। मूत्र संग्रह कंटेनर साफ और सूखा होना चाहिए। खराब धुले व्यंजनों में, मूत्र जल्दी से बादल बन जाता है और क्षारीय हो जाता है। मूत्र के लंबे समय तक भंडारण से इसके में परिवर्तन होता है भौतिक गुण, जीवाणुओं का गुणन और तलछट तत्वों का विनाश।
मूत्र विश्लेषण संकेतकों की सामान्य दर:
- वितरित मूत्र की मात्रा का कोई नैदानिक मूल्य नहीं है;
- रंग: पीले रंग के विभिन्न रंग;
- पारदर्शिता: पारदर्शी;
- गंध: अस्पष्ट, गैर विशिष्ट;
- पीएच की प्रतिक्रिया: अम्लीय, पीएच 7 से कम;
- ग्लूकोज: अनुपस्थित;
- कीटोन निकायों: अनुपस्थित;
- बिलीरुबिन: अनुपस्थित;
- एरिथ्रोसाइट्स: महिलाओं के लिए देखने के क्षेत्र में 0-3, पुरुषों के लिए देखने के क्षेत्र में 0-1;
- ल्यूकोसाइट्स: महिलाओं के लिए देखने के क्षेत्र में 0-6, पुरुषों के लिए देखने के क्षेत्र में 0-3;
- प्रोटीन: अनुपस्थित;
- उपकला: देखने के क्षेत्र में 0-10;
- सिलेंडर: अनुपस्थित;
- लवण: अनुपस्थित;
- बैक्टीरिया: अनुपस्थित।
भौतिक रासायनिक विशेषताएं
रंग
सामान्य मूत्र में अलग-अलग तीव्रता का भूरा पीला रंग होता है। स्वस्थ लोगों में मूत्र का रंग रक्त वर्णक से बनने वाले पदार्थों की उपस्थिति से निर्धारित होता है।
मूत्र के रंग में परिवर्तनरोग के कारण नहीं:
- गुलाबी - एसिटाइलसैलिसिलिक एसिड, गाजर, बीट्स से;
- भूरा - भालू के कान, सल्फोनामाइड्स, सक्रिय कार्बन लेना;
- हरा पीला - एक प्रकार का फल, अलेक्जेंड्रियन पत्ती से;
- अमीर पीला - राइबोफ्लेविन लेना, 5-एनओके, फरगिन;
- बाद में खूब सारा पानी पीओ- बेरंग। यदि यह स्थायी लक्षण नहीं है तो यह पैथोलॉजी नहीं है।
आम तौर पर, मूत्र का पीला रंग जितना अधिक तीव्र होता है, उसका सापेक्ष घनत्व उतना ही अधिक होता है, और इसके विपरीत। केंद्रित मूत्र का रंग हल्का होता है।
रोगों के साथ पेशाब के रंग में बदलाव:
- जिगर और पित्ताशय की थैली की विकृति के साथ - मजबूत चाय का रंग;
- ग्लोमेरुलोनेफ्राइटिस के साथ - एक लाल रंग का टिंट, "मांस ढलान" का रंग;
- यदि पेशाब लगातार रंगहीन या थोड़ा पीला हो, तो यह किडनी की उन्नत बीमारी का लक्षण है;
- यदि आप एक जार में मूत्र डालते हैं तो गुर्दे की पथरी बनने की प्रवृत्ति रेतीले तलछट द्वारा इंगित की जाती है;
- मूत्र पथ की सूजन के साथ (मूत्रमार्गशोथ, सिस्टिटिस, पायलोनेफ्राइटिस) - गुच्छे, बादल के साथ;
- झागदार - यह केवल पुरुषों में पाया जाता है। इसका मतलब है कि वीर्य मूत्र पथ में प्रवेश कर गया है। यह सेक्स, गीले सपने और अतिरिक्त वीर्य के बाद होता है।
पारदर्शिता
सामान्य ताजा पेशाब साफ होता है। उपकला कोशिकाओं और बलगम के कारण इसमें मैलापन का एक छोटा बादल दिखाई दे सकता है। मूत्र के गंभीर बादल लाल रक्त कोशिकाओं, ल्यूकोसाइट्स, वसा, उपकला, बैक्टीरिया, इसमें विभिन्न लवणों (यूरेट्स, फॉस्फेट, ऑक्सालेट्स) की एक महत्वपूर्ण मात्रा की उपस्थिति के कारण हो सकते हैं।
विशिष्ट गुरुत्व (सापेक्ष घनत्व)
मूत्र के विशिष्ट गुरुत्व को मापने से आप मूत्र को केंद्रित करने और पतला करने के लिए गुर्दे की क्षमता का न्याय कर सकते हैं। गुर्दे की एकाग्रता क्षमता में कमी एक साथ अन्य गुर्दे के कार्यों में कमी के साथ होती है।
सामान्य रूप से काम करने वाले गुर्दे को दिन के दौरान मूत्र के विशिष्ट गुरुत्व में व्यापक उतार-चढ़ाव की विशेषता होती है, जो भोजन, पानी के सेवन और शरीर द्वारा तरल पदार्थ के नुकसान (पसीना, श्वास) से जुड़ा होता है। विभिन्न स्थितियों में गुर्दे 1001 से 1040 के सापेक्ष घनत्व के साथ मूत्र का उत्सर्जन कर सकते हैं।
अंतर करना:
- हाइपोस्टेनुरिया (1010 से नीचे विशिष्ट गुरुत्व);
- आइसोस्टेनुरिया (विशिष्ट गुरुत्व की नीरस प्रकृति की उपस्थिति, प्राथमिक मूत्र 1010 के अनुरूप);
- हाइपरस्थेनुरिया (उच्च विशिष्ट गुरुत्व)।
स्वस्थ लोगों में मूत्र के विशिष्ट गुरुत्व की अधिकतम ऊपरी सीमा होती है 1028 , 3-4 साल से कम उम्र के बच्चों में - 1025 ... कम विशिष्ट गुरुत्व बिगड़ा गुर्दे की एकाग्रता का संकेत है। आमतौर पर यह स्वीकार किया जाता है कि मूत्र के विशिष्ट गुरुत्व की न्यूनतम निचली सीमा, जो है 1003-1004 , सामान्य गुर्दे समारोह को इंगित करता है।
मूत्र के विशिष्ट गुरुत्व को बढ़ाया जा सकता हैसाथ में: ओलिगुरिया (मूत्र उत्पादन में कमी); गर्भवती महिलाओं की विषाक्तता; तरल पदार्थ का बड़ा नुकसान (लंबे समय तक उल्टी, दस्त); कम तरल पदार्थ का सेवन; मैनिटोल, डेक्सट्रान, एक्स-रे कंट्रास्ट एजेंटों का अंतःशिरा जलसेक; मूत्र में दवाओं या उनके क्षय उत्पादों की उपस्थिति; ग्लोमेरुलोनेफ्राइटिस, नेफ्रोटिक सिंड्रोम; अनियंत्रित मधुमेह मेलिटस (जब मूत्र में ग्लूकोज उत्सर्जित होता है); एडिमा के साथ दिल की विफलता; जिगर के रोग; एड्रीनल अपर्याप्तता।
मूत्र के विशिष्ट गुरुत्व को कम किया जा सकता हैसाथ: मधुमेह इन्सिपिडस; चिरकालिक गुर्दा निष्क्रियता; गुर्दे की नलिकाओं को तीव्र क्षति; पॉल्यूरिया - विपुल पेशाब (मूत्रवर्धक लेना, बहुत सारे तरल पदार्थ पीना)।
पीएच (अम्लता)
आम तौर पर, अक्सर मूत्र प्रतिक्रिया कमजोर अम्लीय (पीएच 5.0-7.0) होती है। यह कई कारकों पर निर्भर करता है: उम्र, आहार, शरीर का तापमान, शारीरिक गतिविधि, गुर्दे की स्थिति, आदि। सुबह खाली पेट मूत्र का न्यूनतम पीएच मान, भोजन के बाद उच्चतम। जब मुख्य रूप से उपयोग किया जाता है मांस खानाएक सब्जी - क्षारीय के उपयोग के साथ प्रतिक्रिया अधिक अम्लीय होती है।
जब मूत्र खड़ा होता है, तो सूक्ष्मजीवों द्वारा अमोनियम के निर्माण के कारण पीएच बढ़ जाता है (पीएच 9 अनुचित नमूना भंडारण को इंगित करता है)। लगातार पीएच मान (7-8) मूत्र पथ के संक्रमण का सुझाव देते हैं। मूत्र के पीएच में परिवर्तन रक्त के पीएच पर निर्भर करता है: एसिडोसिस के साथ, मूत्र अम्लीय होता है, क्षार के साथ - क्षारीय। इन संकेतकों के बीच विसंगति गुर्दे की नलिकाओं के पुराने घावों के साथ होती है: रक्त में हाइपरक्लोरिक एसिडोसिस मनाया जाता है, और मूत्र की प्रतिक्रिया क्षारीय होती है।
परिभाषित करना महत्वपूर्ण हैपीएच पर:
- यूरोलिथियासिस (मूत्र की प्रतिक्रिया पत्थरों के गठन की संभावना और प्रकृति को निर्धारित करती है: यूरिक एसिड की पथरी अक्सर 5.5 से नीचे पीएच पर बनती है, ऑक्सालेट - 5.5-6.0 पर, फॉस्फेट 7.0-7.8 के पीएच पर);
- विशिष्ट आहार (उच्च और निम्न पोटेशियम, सोडियम, फॉस्फेट);
- एंडोक्राइन सिस्टम पैथोलॉजी;
- गुर्दे की बीमारी;
- मूत्रवर्धक उपचार।
मूत्र पीएच बढ़ जाता है(पीएच> 7): शाकाहारी भोजन के साथ भोजन के बाद; हाइपरकेलेमिया के साथ (रक्त में पोटेशियम में वृद्धि); चिरकालिक गुर्दा निष्क्रियता; पैराथायरायड ग्रंथि का हाइपरफंक्शन; लंबे समय तक उल्टी; जननांग प्रणाली के ट्यूमर; कुछ विशिष्ट शर्तें; सोडियम साइट्रेट, बाइकार्बोनेट, एड्रेनालाईन, एल्डोस्टेरोन की कार्रवाई के परिणामस्वरूप।
मूत्र पीएच घट जाता है(पीएच< 5): при диете с उच्च सामग्रीमांस प्रोटीन, क्रैनबेरी; उपवास; हाइपोकैलिमिया (रक्त में कम पोटेशियम); निर्जलीकरण; बुखार; मधुमेह; तपेदिक; गंभीर दस्त; एस्कॉर्बिक एसिड, कॉर्टिकोट्रोपिन, अमोनियम क्लोराइड, मेथियोनीन की कार्रवाई के परिणामस्वरूप।
प्रोटीन
मूत्र में प्रोटीन सामान्यतः अनुपस्थित होता हैया इसके छोटे-छोटे अंश हैं, क्योंकि प्रोटीन अणुओं में होता है बड़े आकारऔर हमेशा वृक्क ग्लोमेरुली की झिल्ली से गुजरने में सक्षम नहीं होता है।
मूत्र में प्रोटीन की उपस्थिति (प्रोटीनुरिया) हो सकती है:
- शारीरिक (ऑर्थोस्टेटिक, हाइपोथर्मिया, शारीरिक गतिविधि में वृद्धि के बाद);
- पैथोलॉजिकल (विभिन्न रोगों के लिए)।
वृक्क ग्लोमेरुली में, लगभग 5 ग्राम प्रोटीन, मुख्य रूप से एल्ब्यूमिन, प्रति दिन फ़िल्टर किया जाता है। इसका 99% से अधिक रक्त प्रवाह में फिर से प्रवेश करता है, 100 मिलीग्राम / दिन से कम मूत्र के साथ हटा दिया जाता है। फिजियोलॉजिकल प्रोटीनुरिया को 0.3 ग्राम / एल से कम प्रोटीन सामग्री की विशेषता है।
प्रोटीनुरिया आम है गैर विशिष्ट लक्षणगुर्दे की विकृति। अंतर करना गैर भारी(3 ग्राम / दिन तक की हानि) और बड़ा(3 ग्राम / दिन से अधिक) प्रोटीनमेह। वृक्क प्रोटीनुरिया में दिन और रात दोनों समय के पेशाब में प्रोटीन पाया जाता है। प्रोटीनुरिया को अक्सर मूत्र में कास्ट, एरिथ्रोसाइट्स और ल्यूकोसाइट्स की उपस्थिति के साथ जोड़ा जाता है।
प्रोटीनुरिया स्वयं में प्रकट हो सकता है: तीव्र और पुरानी ग्लोमेरुलोनेफ्राइटिस; तीव्र और क्रोनिक पाइलोनफ्राइटिस; मूत्र पथ की सूजन संबंधी बीमारियां (सिस्टिटिस, मूत्रमार्ग); गर्भवती महिलाओं की नेफ्रोपैथी; तेज बुखार के साथ रोग; गंभीर दिल की विफलता; गुर्दा तपेदिक; रक्तस्रावी रोग; गुदा और इसी तरह के पदार्थों के सेवन के कारण नेफ्रैटिस; उच्च रक्तचाप; मूत्र पथ के ट्यूमर; कुछ विशिष्ट रोग।
शर्करा
आम तौर पर, मूत्र में शर्करा नहीं होती है।, चूंकि गुर्दे के ग्लोमेरुली की झिल्ली के माध्यम से निस्पंदन के बाद सभी ग्लूकोज पूरी तरह से वापस नलिकाओं में अवशोषित हो जाते हैं।
ग्लूकोज (ग्लूकोसुरिया) की उपस्थिति हो सकती है:
- शारीरिक (तनाव में, लेना बढ़ी हुई मात्राबुजुर्गों में कार्बोहाइड्रेट);
- एक्स्ट्रारेनल (मधुमेह मेलेटस, अग्नाशयशोथ, फैलाना जिगर की क्षति, हाइपरथायरायडिज्म, दर्दनाक मस्तिष्क की चोट, स्ट्रोक, कार्बन मोनोऑक्साइड विषाक्तता, मॉर्फिन, क्लोरोफॉर्म और अन्य रोग);
- गुर्दे (गुर्दे की मधुमेह, पुरानी नेफ्रैटिस, तीव्र गुर्दे की विफलता, गर्भावस्था, फास्फोरस विषाक्तता, कुछ दवाएं)।
जब रक्त में ग्लूकोज की मात्रा 8.8-9.9 mmol/L से अधिक होती है, तो मूत्र में शर्करा दिखाई देती है।
मूत्र में ग्लूकोज की उपस्थिति के संभावित कारण:भोजन के साथ बड़ी मात्रा में कार्बोहाइड्रेट लेना; गर्भावस्था; जलन, गंभीर चोटें; हृद्पेशीय रोधगलन; स्ट्राइकिन, मॉर्फिन, फास्फोरस के साथ विषाक्तता; स्टेरॉयड, गुर्दे की मधुमेह; हाइपरथायरायडिज्म (थायरॉयड पैथोलॉजी); एक्यूट पैंक्रियाटिटीज; मधुमेह; कुछ विशिष्ट रोग।
बिलीरुबिन
मूत्र में बिलीरुबिन व्यावहारिक रूप से अनुपस्थित है।... हीमोग्लोबिन के विनाश से बनता है, लगभग 250-350 मिलीग्राम / दिन। रक्त में बिलीरुबिन की सांद्रता में वृद्धि के साथ, यह गुर्दे द्वारा उत्सर्जित होना शुरू हो जाता है और मूत्र (बिलीरुबिनमिया) में पाया जाता है।
बिलीरुबिनमिया के कारण: हीमोग्लोबिन का बढ़ा हुआ टूटना (हेमोलिटिक एनीमिया, पॉलीसिथेमिया, बड़े पैमाने पर हेमटॉमस का पुनर्जीवन); प्रतिरोधी पीलिया, यकृत संक्रमण, यकृत रोग ( वायरल हेपेटाइटिस, क्रोनिक हेपेटाइटिस, जिगर का सिरोसिस); विषाक्त पदार्थों (शराब, कार्बनिक यौगिकों, संक्रामक विषाक्त पदार्थों) की कार्रवाई का परिणाम; माध्यमिक लीवर फेलियर(दिल की विफलता के कारण, यकृत ट्यूमर); स्टर्कोबिलिनोजेन के निर्माण में वृद्धि जठरांत्र पथ(ileitis, कोलाइटिस, आंतों में रुकावट)।
कीटोन निकाय
कीटोन निकायों में एसीटोन, एसीटोएसेटिक और बीटा-हाइड्रॉक्सीब्यूट्रिक एसिड शामिल हैं। एक स्वस्थ व्यक्ति मूत्र में उत्सर्जित होता है प्रति दिन 20-30 मिलीग्राम कीटोन्स... मूत्र में कीटोन्स के उत्सर्जन में वृद्धि (केटोनुरिया) तब प्रकट होती है जब कार्बोहाइड्रेट, वसा या प्रोटीन चयापचय में गड़बड़ी होती है।
प्राथमिक केटोनुरिया: मधुमेह; कोमा और प्रीकोमेटस राज्य; शराबी केटोएसिडोसिस (शराब पीते समय 2-3 दिनों तक खाने से इनकार); एक्यूट पैंक्रियाटिटीज।
माध्यमिक केटोनुरिया: छोटे बच्चों में एसिटिक उल्टी (साथ .) संक्रामक रोग, कार्बोहाइड्रेट भुखमरी, आदि); असंतुलित आहार ( लंबे समय तक उपवास; शरीर के वजन को कम करने के उद्देश्य से आहार; मुख्य रूप से प्रोटीन का उपयोग और वसायुक्त खाना; आहार से कार्बोहाइड्रेट का बहिष्करण); पोस्टऑपरेटिव (व्यापक यांत्रिक मांसपेशियों की चोटों (क्रैश सिंड्रोम) के साथ); मेनिन्जेस, क्रानियोसेरेब्रल चोटों, सबराचनोइड हेमोरेज, गंभीर जलन और केंद्रीय उत्तेजना पर ऑपरेशन के बाद तंत्रिका प्रणाली); ग्लाइकोजनस रोग; थायरोटॉक्सिकोसिस; इटेनको-कुशिंग रोग; कॉर्टिकोस्टेरॉइड्स का अधिक उत्पादन (पिट्यूटरी ग्रंथि या अधिवृक्क ग्रंथियों के पूर्वकाल लोब का ट्यूमर)।
मूत्र तलछट की माइक्रोस्कोपी
मूत्र तलछट में, एक संगठित तलछट को प्रतिष्ठित किया जाता है ( सेलुलर तत्व, सिलेंडर, बलगम, बैक्टीरिया, खमीर) और अव्यवस्थित (क्रिस्टलीय तत्व)।
एरिथ्रोसाइट्स
मूत्र के साथ, प्रति दिन 2 मिलियन एरिथ्रोसाइट्स उत्सर्जित होते हैं, जो मूत्र तलछट की जांच करते समय, महिलाओं के लिए सामान्य रूप से 3 एरिथ्रोसाइट्स प्रति क्षेत्र और पुरुषों के लिए प्रति क्षेत्र 1 एरिथ्रोसाइट से कम होता है। ऊपर कुछ भी रक्तमेह है।
आवंटित करें:
- मैक्रोहेमेटुरिया (जब मूत्र का रंग बदल जाता है);
- माइक्रोहेमेटुरिया (जब मूत्र का रंग नहीं बदला जाता है, और लाल रक्त कोशिकाओं का पता केवल एक माइक्रोस्कोप के तहत लगाया जाता है)।
मूत्र तलछट में, एरिथ्रोसाइट्स अपरिवर्तित (हीमोग्लोबिन युक्त) और परिवर्तित (हीमोग्लोबिन से रहित, लीच्ड) हो सकते हैं। मूत्र में लीच्ड एरिथ्रोसाइट्स की उपस्थिति रोग के निदान के लिए महत्वपूर्ण है, क्योंकि वे अक्सर होते हैं गुर्दे की उत्पत्तिऔर ग्लोमेरुलोनेफ्राइटिस, तपेदिक और अन्य गुर्दे की बीमारियों में पाए जाते हैं। ताजा अपरिवर्तित एरिथ्रोसाइट्स मूत्र पथ के घावों (यूरोलिथियासिस, सिस्टिटिस, मूत्रमार्ग) के लिए अधिक विशिष्ट हैं।
हेमट्यूरिया के स्रोत को निर्धारित करने के लिए, एक "तीन-पोत" परीक्षण का उपयोग किया जाता है: रोगी तीन जहाजों में क्रमिक रूप से मूत्र एकत्र करता है। मूत्रमार्ग से रक्तस्राव होने पर, रक्तमेह पहले भाग (अपरिवर्तित लाल रक्त कोशिकाओं) में सबसे बड़ा होता है, मूत्राशय से - अंतिम भाग में (अपरिवर्तित लाल रक्त कोशिकाएं), रक्तस्राव के अन्य स्रोतों के साथ, लाल रक्त कोशिकाओं को तीनों में समान रूप से वितरित किया जाता है। भाग
मूत्र में लाल रक्त कोशिकाओं के प्रकट होने के कारण (हेमट्यूरिया):यूरोलिथियासिस रोग; जननांग प्रणाली के ट्यूमर; ग्लोमेरुलोनेफ्राइटिस; पायलोनेफ्राइटिस; मूत्र पथ के संक्रामक रोग (सिस्टिटिस, तपेदिक); रक्तस्रावी प्रवणता (हीमोफिलिया, थ्रोम्बोसाइटोपेनिया, थ्रोम्बोसाइटोपेथी, जमावट विकार, थक्कारोधी चिकित्सा के लिए असहिष्णुता); गुर्दे की चोट; प्रणालीगत ल्यूपस एरिथेमेटोसस (ल्यूपस नेफ्रैटिस); धमनी का उच्च रक्तचाप; बेंजीन डेरिवेटिव, एनिलिन, सांप के जहर, थक्कारोधी, जहरीले मशरूम के साथ विषाक्तता।
ल्यूकोसाइट्स
एक स्वस्थ व्यक्ति के मूत्र में ल्यूकोसाइट्स कम मात्रा में होते हैं ( पुरुषों में 0-3, महिलाओं और बच्चों में 0-6 ल्यूकोसाइट्स देखने के क्षेत्र में) मूत्र में ल्यूकोसाइट्स की संख्या में वृद्धि (ल्यूकोसाइटुरिया) गुर्दे (पायलोनेफ्राइटिस) या मूत्र पथ (सिस्टिटिस, मूत्रमार्ग) में सूजन प्रक्रियाओं को इंगित करती है। ल्यूकोसाइटुरिया के स्रोत को स्थापित करने के लिए, एक तीन-ग्लास परीक्षण का उपयोग किया जाता है: पहले भाग में ल्यूकोसाइट्स की प्रबलता मूत्रमार्गशोथ या प्रोस्टेटाइटिस को इंगित करती है, तीसरे में, सिस्टिटिस, सभी भागों में ल्यूकोसाइट्स का एक समान वितरण गुर्दे की क्षति का संकेत देने की संभावना है।
तथाकथित बाँझ ल्यूकोसाइटुरिया संभव है। यह बैक्टीरियूरिया और डिसुरिया की अनुपस्थिति में मूत्र में ल्यूकोसाइट्स की उपस्थिति है (पुरानी ग्लोमेरुलोनेफ्राइटिस के तेज होने के साथ, मूत्र संग्रह के दौरान संदूषण, एंटीबायोटिक उपचार के बाद की स्थिति, मूत्राशय के ट्यूमर, गुर्दे के तपेदिक, बीचवाला एनाल्जेसिक नेफ्रैटिस)।
ल्यूकोसाइटुरिया के कारण: तीव्र और पुरानी ग्लोमेरुलोनेफ्राइटिस, पायलोनेफ्राइटिस; सिस्टिटिस, मूत्रमार्गशोथ, प्रोस्टेटाइटिस, मूत्रवाहिनी में पथरी; ट्यूबलोइंटरस्टिशियल नेफ्रैटिस; प्रणालीगत एक प्रकार का वृक्ष।
उपकला कोशिकाएं
उपकला कोशिकाएं लगभग हमेशा मूत्र तलछट में पाई जाती हैं। आम तौर पर, देखने के क्षेत्र में उनमें से 10 से अधिक नहीं होते हैं।
बढ़ी हुई सेल गिनती पपड़ीदार उपकला आमतौर पर विश्लेषण के संग्रह के लिए रोगी की अनुचित तैयारी की बात करता है;
संक्रमणकालीन उपकला की कोशिकाओं की संख्या में वृद्धिके बारे में बात करता है: नशा; बुखार; सर्जरी के बाद संज्ञाहरण, दवाओं के प्रति असहिष्णुता; विभिन्न मूल के पीलिया; यूरोलिथियासिस (पत्थर के पारित होने के समय); पुरानी सिस्टिटिस; मूत्राशय पॉलीपोसिस; ब्लैडर कैंसर।
गुर्दे की उपकला कोशिकाओं की उपस्थिति संभव हैसाथ: पायलोनेफ्राइटिस; नशा (सैलिसिलेट्स, कोर्टिसोन, फेनासेटिन, बिस्मथ तैयारी, नमक विषाक्तता लेना) भारी धातुओं, इथाइलीन ग्लाइकॉल); ट्यूबलर नेक्रोसिस; गुर्दा प्रत्यारोपण की अस्वीकृति; नेफ्रोस्क्लेरोसिस।
सिलेंडर
सिलेंडर एक प्रोटीन है जो वृक्क नलिकाओं के लुमेन में जमा होता है और इसमें नलिकाओं के लुमेन की कोई भी सामग्री शामिल होती है। एक स्वस्थ व्यक्ति के मूत्र में, देखने के क्षेत्र में प्रति दिन एकल सिलेंडर पाया जा सकता है। आम तौर पर, मूत्र के सामान्य विश्लेषण में कोई सिलेंडर नहीं होता है।कास्ट (सिलिंड्रुरिया) का दिखना किडनी खराब होने का लक्षण है। सिलेंडर के प्रकार (हाइलिन, दानेदार, रंजित, उपकला, आदि) का कोई विशेष नैदानिक मूल्य नहीं है।
सिलेंडर (सिलिंड्रुरिया)मूत्र के सामान्य विश्लेषण में प्रकट होते हैं: गुर्दे की बीमारियों की एक विस्तृत विविधता; संक्रामक हेपेटाइटिस; लोहित ज्बर; प्रणालीगत एक प्रकार का वृक्ष; अस्थिमज्जा का प्रदाह।
जीवाणु
मूत्राशय में सामान्य मूत्र रोगाणुहीन होता है... पेशाब करते समय, मूत्रमार्ग के निचले हिस्से से रोगाणु इसमें प्रवेश करते हैं, लेकिन उनकी संख्या 1 मिलीलीटर में 10,000 से अधिक नहीं होती है। बैक्टीरियूरिया देखने के क्षेत्र (गुणात्मक विधि) में एक से अधिक जीवाणुओं का पता लगाने को संदर्भित करता है, या संस्कृति में कॉलोनियों की वृद्धि 100,000 बैक्टीरिया प्रति मिलीलीटर (मात्रात्मक विधि) से अधिक है।
शिकायतों की अनुपस्थिति में मूत्र में बैक्टीरिया की उपस्थिति को स्पर्शोन्मुख बैक्टीरियूरिया माना जाता है। इसी तरह की स्थिति अक्सर मूत्र पथ में कार्बनिक परिवर्तनों के साथ पाई जाती है; अनियमित नेतृत्व करने वाली महिलाओं में यौन जीवन; बुजुर्गों में। स्पर्शोन्मुख बैक्टीरियूरिया मूत्र पथ के संक्रमण के जोखिम को बढ़ाता है, विशेष रूप से गर्भावस्था के दौरान (40% मामलों में संक्रमण विकसित होता है)।
मूत्र विश्लेषण में बैक्टीरिया की पहचान करनामूत्र प्रणाली के एक संक्रामक घाव की बात करता है (पायलोनेफ्राइटिस, मूत्रमार्गशोथ, सिस्टिटिस, आदि)। बैक्टीरियोलॉजिकल रिसर्च की मदद से ही बैक्टीरिया के प्रकार का निर्धारण करना संभव है।
खमीर कवक
जीनस कैंडिडा के खमीर का पता लगाना कैंडिडिआसिस को इंगित करता है, जो कि अनुचित एंटीबायोटिक चिकित्सा के परिणामस्वरूप सबसे अधिक बार होता है, इम्यूनोसप्रेसेन्ट्स, साइटोस्टैटिक्स ले रहा है।
जीवाणु अनुसंधान से ही कवक के प्रकार का निर्धारण संभव है।
कीचड़
बलगम श्लेष्मा झिल्ली के उपकला द्वारा स्रावित होता है। मूत्र में सामान्य रूप से अनुपस्थित या नगण्य मात्रा में उपस्थित होना... निचले मूत्र पथ में भड़काऊ प्रक्रियाओं के साथ, मूत्र में बलगम की मात्रा बढ़ जाती है। मूत्र में बलगम की बढ़ी हुई मात्रा विश्लेषण की तैयारी के लिए नियमों के उल्लंघन का संकेत दे सकती है।
क्रिस्टल (भगोड़ा तलछट)
मूत्र विभिन्न लवणों का एक विलयन है जो मूत्र के खड़े होने पर अवक्षेपित हो सकता है (क्रिस्टल बना सकता है)। मूत्र तलछट में लवण के कुछ क्रिस्टल की उपस्थिति अम्लीय या क्षारीय पक्ष की प्रतिक्रिया में बदलाव का संकेत देती है। मूत्र में अत्यधिक नमक सामग्री पथरी के निर्माण और यूरोलिथियासिस के विकास में योगदान करती है।
यूरिक एसिड और उसके लवण (यूरेट्स) प्रकट होते हैंसाथ: अत्यधिक केंद्रित मूत्र; अम्लीय मूत्र (व्यायाम के बाद, मांस आहार, बुखार, ल्यूकेमिया के साथ); यूरिक एसिड डायथेसिस, गाउट; चिरकालिक गुर्दा निष्क्रियता; तीव्र और पुरानी नेफ्रैटिस; निर्जलीकरण (उल्टी, दस्त, बुखार); गंभीर भड़काऊ नेक्रोटिक प्रक्रियाएं; ट्यूमर; ल्यूकेमिया; साइटोस्टैटिक्स के साथ चिकित्सा; सीसा विषाक्तता; नवजात शिशुओं में।
हिप्पुरिक एसिड क्रिस्टल: बेंजोइक एसिड (ब्लूबेरी, लिंगोनबेरी) युक्त फल खाना; मधुमेह; यकृत रोग; आंतों में पुटीय सक्रिय प्रक्रियाएं।
ट्रिपल फॉस्फेट, अनाकार फॉस्फेट: स्वस्थ लोगों में क्षारीय मूत्र प्रतिक्रिया; उल्टी, गैस्ट्रिक पानी से धोना; मूत्राशयशोध; अतिपरजीविता।
कैल्शियम ऑक्सालेट(ऑक्सालुरिया किसी भी मूत्र प्रतिक्रिया के साथ होता है): ऑक्सालिक एसिड (पालक, शर्बत, टमाटर, शतावरी, रूबर्ब, आलू, टमाटर, गोभी, सेब, संतरे, मजबूत शोरबा, कोको, मजबूत चाय, अत्यधिक खपत सहारा) में समृद्ध खाद्य पदार्थ खाने से शुद्ध पानीकार्बन डाइऑक्साइड और कार्बनिक अम्लों के लवण की एक उच्च सामग्री के साथ); गंभीर संक्रामक रोग; पायलोनेफ्राइटिस; मधुमेह; इथाइलीन ग्लाइकॉल विषाक्तता; ऑक्सालोसिस या प्राथमिक हाइपरॉक्सैल्यूरिया (आनुवंशिक कमी)।
तटस्थ फॉस्फेट चूना: गठिया और आमवाती एटियलजि के आर्थ्रोसिस; लोहे की कमी से एनीमिया; क्लोरोसिस
ल्यूसीन और टायरोसिन: गंभीर चयापचय विकार; फास्फोरस विषाक्तता; विनाशकारी यकृत रोग; घातक रक्ताल्पता; ल्यूकेमिया।
सिस्टीन: सिस्टीन चयापचय के जन्मजात विकार - सिस्टिनोसिस; जिगर का सिरोसिस; वायरल हेपेटाइटिस; यकृत कोमा की स्थिति; विल्सन रोग (तांबे के चयापचय में जन्मजात दोष)।
एक सामान्य मूत्र परीक्षण क्या है? इसे कैसे डिक्रिप्ट किया जाता है? यह विश्लेषणएक मानक अध्ययन है जो आपको शरीर और उसके अंगों के स्वास्थ्य के बारे में विश्वसनीय जानकारी प्राप्त करने की अनुमति देता है।

मूत्र को सुबह खाली पेट दिया जाता है, ताकि उसमें कोई परिवर्तन न हो जिसका गलत अर्थ निकाला जा सके। विश्लेषण पास करने से पहले, रोगी को उनकी चोट के बिना, जननांग अंगों के एक नरम शौचालय का संचालन करने की सिफारिश की जाती है।
मूत्र को एक बाँझ जार में एकत्र किया जाता है, जिसे विश्लेषण के लिए प्रयोगशाला में भेजा जाता है।
मूत्र के सामान्य विश्लेषण में, चिकित्सक निम्नलिखित संकेतकों में रुचि रखता है:
- एक । इसका मानदंड 1010 से 1024 तक है। संकेतक में वृद्धि इंगित करती है कि या तो गुर्दे अपना कार्य बहुत अच्छी तरह से करते हैं, या, इसके विपरीत, फ़िल्टरिंग संरचनाओं को कुछ नुकसान होता है, जिसके कारण आवश्यक प्लाज्मा घटक इसमें प्रवेश करते हैं।
- 2 अम्लता। इसमें मौजूद लवणों के कारण सामान्य मूत्र अम्लीय होता है। इसका परिवर्तन देखा जाता है अति प्रयोगप्राकृतिक या संश्लेषित एसिड वाले खाद्य उत्पादों में। अम्लता में तटस्थ या क्षारीय में परिवर्तन एक रोग प्रक्रिया की उपस्थिति को इंगित करता है जो गुर्दे के कामकाज को बाधित करता है।
- 3 रंग। सामान्य मूत्र का रंग भूरा पीला होता है। यह रंग इसमें निहित पित्त वर्णक (यूरोबिलिनोजेन) द्वारा दिया जाता है। रंग में परिवर्तन गैस्ट्रोइंटेस्टाइनल सिस्टम ("बीयर" के रंग का मूत्र) या मूत्र अंगों (मांस ढलानों का रंग) से रक्तस्राव की उपस्थिति का संकेत देता है।
- 4 मैलापन। मूत्र का बादल छा जाना उसमें मवाद की उपस्थिति को इंगित करता है, जो सूक्ष्मजीवों की क्रिया से बनता है या भड़काऊ प्रक्रिया... यदि इसने अपनी पारदर्शिता खो दी है, तो किसी को बैक्टीरियल पैथोलॉजी की तलाश करनी चाहिए और सभी तीव्र भड़काऊ प्रक्रियाओं को बाहर करना चाहिए।
- 5 नमक। वे वृक्क ग्लोमेरुली के काम के उल्लंघन में खुद को प्रकट कर सकते हैं (अधिक बार वे अव्यक्त के गठन का संकेत देते हैं, खुद को प्रकट नहीं करते हैं, गुर्दे की पथरी), और पोषण में परिवर्तन (पौधे उत्पादों की एक बड़ी मात्रा का उपयोग) के साथ।
- 6 सिलेंडर। वे वृक्क नलिकाओं की डाली जाती हैं। उनकी वृद्धि को बलगम के उत्पादन में वृद्धि के साथ देखा जा सकता है, जो संक्रामक रोगों या चयापचय परिवर्तनों से उकसाया जाता है।

URO का मतलब कैसे होता है
URO यूरोबिलिनोजेन का संक्षिप्त रूप है। यह एक अणु है जो बिलीरुबिन की कमी के परिणामस्वरूप बनता है - लाल रक्त कोशिकाओं के टूटने के परिणामस्वरूप दिखाई देने वाले मुख्य पदार्थों में से एक। यूरोबिलिन कुछ जैव रासायनिक प्रतिक्रियाओं का एक उत्पाद है जो बिलीरुबिन के साथ होता है, और आमतौर पर कम मात्रा में बनता है।
मूत्र विश्लेषण में यूरोबिलिनोजेन निर्धारित किया जाता है जब यकृत या पित्त पथ (हेपेटाइटिस, फैटी हेपेटोसिस, कोलेस्टेसिस के साथ) में एक रोग प्रक्रिया का कोई संदेह होता है। यकृत उन जगहों में से एक है जहां क्षतिग्रस्त या "घिसी हुई" लाल रक्त कोशिकाएं नष्ट हो जाती हैं, लेकिन उनमें से अधिकांश का उपयोग प्लीहा में किया जाता है। यकृत एक प्रकार का "कारखाना" है जहां शरीर के लिए आवश्यक नए पदार्थों का संश्लेषण होता है।
यूरोबिलिनोजेन कैसे बनता है
आम तौर पर, एरिथ्रोसाइट्स का जीवनकाल लगभग 120 दिन होता है (यदि इस समय के दौरान उन पर कोई रोग संबंधी प्रभाव नहीं था - चोटें, हिट रक्तलायी विषआदि।)। "अप्रचलित" एरिथ्रोसाइट को प्लीहा में भेजा जाता है, जहां यह जालीदार गठन की कोशिकाओं में नष्ट हो जाता है।
जरूरी!
बिलीरुबिन 2 रूपों में मौजूद हो सकता है - संयुग्मित और असंबद्ध (इस पर निर्भर करता है कि क्या ग्लुकुरोनिक एसिड अणु इससे जुड़े हैं)। असंबद्ध बिलीरुबिन एक काफी जहरीला पदार्थ है जो शरीर की कोशिकाओं को महत्वपूर्ण नुकसान पहुंचा सकता है। यह तरल पदार्थों में खराब रूप से घुल जाता है, लेकिन कोशिका झिल्ली से अच्छी तरह से गुजरता है, जो इसके विषाक्त प्रभाव को निर्धारित करता है।
संयुग्मित बिलीरुबिन अधिक रुचि का है, क्योंकि यह वह है जो यूरोबिलिन का अग्रदूत है। यह यकृत में बनता है, जिसके बाद यह पित्त के साथ आंतों के लुमेन में निकल जाता है, जहां बिलीरुबिन के दो डेरिवेटिव बनते हैं - यूरोबिलिनोजेन और स्टर्कोबिलिन।
स्टेरकोबिलिन बिलीरुबिन ऑक्सीकरण का अंतिम उत्पाद है और बृहदान्त्र में बनता है। यूरोबिलिनोजेन छोटी आंत में अवशोषित होता है और रक्त प्लाज्मा में प्रवेश करता है। उसके कारण ही जैविक यकृत रोगों में त्वचा का रंग पीला हो जाता है। रक्त प्रवाह के साथ, इसे गुर्दे तक पहुंचाया जाता है, जहां इसे फ़िल्टर किया जाता है और मूत्र में प्रवेश करता है।
जैसा कि ऊपर उल्लेख किया गया है, निर्धारित करने के लिए, यकृत और आंतों के कामकाज में असामान्यताएं होनी चाहिए।
मूत्र अनुसंधान के अन्य संकेतक
यूरोबिलिन के अलावा, अन्य अणु या कोशिकाएं मूत्र में प्रवेश कर सकती हैं, जिन्हें सामान्य रूप से प्लाज्मा या मूत्र अंगों में रखा जाना चाहिए। इसमे शामिल है:
- 1 सेल (संक्षिप्त नाम वीटीसी)। आम तौर पर, उपकला मूत्र पथ की आंतरिक सतह को रेखाबद्ध करती है। विश्लेषण में, 1-2 उपकला कोशिकाओं की उपस्थिति की अनुमति है। इन अंगों की विभिन्न सूजन प्रक्रियाओं में उनकी वृद्धि देखी जाती है। सबसे अधिक बार, सिस्टिटिस या यौन संचारित रोगों के विकास के साथ वीटीसी की संख्या में वृद्धि देखी जाती है। उनकी वृद्धि (> 10) इन अंगों के तीव्र घाव का संकेत देती है।
- 2 ल्यूकोसाइट्स (ल्यू)। प्रकोष्ठों प्रतिरक्षा तंत्रमानव शरीर। सेलुलर और दोनों के विकास के लिए जिम्मेदार त्रिदोषन प्रतिरोधक क्षमता... वे न केवल रक्त में, बल्कि आंतरिक उपकला की सतही परत में भी मौजूद हो सकते हैं। रक्त या ऊतक में रोगजनक सूक्ष्मजीवों के प्रवेश के खिलाफ दूसरे स्तर की सुरक्षा प्रदान करें आंतरिक अंग... उनका मानदंड 1 से 4 (महिलाओं के लिए 2-4, पुरुषों के लिए 1-2) तक है। उनकी संख्या में वृद्धि आमतौर पर इन ऊतकों की एक भड़काऊ प्रक्रिया और एक तीव्र मूत्र संक्रमण दोनों का संकेत दे सकती है।
- 3 प्रोटीन (समर्थक)। रक्त प्लाज्मा प्रोटीन से संतृप्त होता है, और मूत्र में उन्हें नहीं होना चाहिए (प्रोटीन के न्यूनतम अंश की अनुमति है, न्यूनतम 0.033 ग्राम से अधिक नहीं)। यदि समर्थक में निर्धारित किया गया है, तो यह गंभीर उल्लंघनों को इंगित करता है जननाशक अंग, विशेष रूप से, गुर्दे के फिल्टर के साथ समस्याओं के बारे में (यह ग्लोमेरुलर प्रणाली है जो मूत्र में पदार्थों की पारगम्यता के लिए जिम्मेदार है)। उसकी हार तब देखी जाती है जब तीव्र विषाक्ततानेफ्रोटॉक्सिक पदार्थ, गुर्दे और जननांग प्रणाली के संक्रामक रोगों के साथ-साथ इन अंगों के ट्यूमर के साथ। विश्लेषण में प्रोटीन की उपस्थिति की विशेषता है तीव्र विकृति, जिसके लिए अपरिवर्तनीय उल्लंघनों के विकसित होने तक, एक पूर्ण और पूरी तरह से आगे की परीक्षा की आवश्यकता होती है।
- 4 बीएलडी - लाल रक्त कोशिकाएं - एरिथ्रोसाइट्स। साथ ही प्रोटीन, वे सामान्य रूप से अनुपस्थित होते हैं (सूक्ष्मदर्शी के सभी क्षेत्रों में 1 एरिथ्रोसाइट की उपस्थिति की अनुमति है)। बीएलडी में वृद्धि ग्लोमेरुलर सिस्टम को एक महत्वपूर्ण, सबसे अधिक बार ऑटोइम्यून क्षति का संकेत देती है, जो मूत्र द्रव में लाल रक्त कोशिकाओं की उपस्थिति की ओर ले जाती है। चोट लगने की स्थिति में बीएलडी इंडेक्स भी बदल सकता है (प्रत्येक गुर्दे में एक अतिरिक्त दृश्य परीक्षा और निगरानी करना आवश्यक है)।
इनमें से किसी भी संकेतक में परिवर्तन का निर्धारण करते समय, उन रोगों की पहचान करने के लिए अधिक सटीक और लक्षित अध्ययन करना आवश्यक है, जिनके कारण बिगड़ा हुआ गुर्दे का कार्य और इसकी पारगम्यता है।
11 मई, 675
महिलाओं में मूत्र विश्लेषण गर्भावस्था के दौरान एक अभिन्न शोध पद्धति है, और कोई भी वयस्क जो डॉक्टर की तलाश करता है निवारक परीक्षाया शिकायतों के साथ यह पुष्टि करेगा कि विशेषज्ञ निश्चित रूप से सामान्य मूत्र परीक्षण के लिए एक रेफरल जारी करेगा।
मूत्र विश्लेषण में क्या जांचा जाता है और अध्ययन कब निर्धारित किया जाता है?
एक सामान्य मूत्र परीक्षण एक अध्ययन है जिसका उपयोग न केवल गुर्दे और मूत्र प्रणाली के अंगों के कामकाज का आकलन करने के लिए किया जा सकता है, बल्कि पूरे जीव को भी किया जा सकता है। मूत्र के बुनियादी मापदंडों का अध्ययन करके, डॉक्टर यह सुझाव देने की क्षमता रखता है कि किस अंग में असामान्यताएं प्रकट हुई हैं। विश्लेषण संकेतक निम्नलिखित मापदंडों के अनुसार समझे जाते हैं:
- घनत्व (विशिष्ट गुरुत्व);
- पारदर्शिता;
- रंग;
- गंध।
- ग्लूकोज;
- पित्त पिगमेंट;
- कीटोन निकाय;
- रक्त के आकार के तत्व (एरिथ्रोसाइट्स, ल्यूकोसाइट्स;
- हीमोग्लोबिन;
- प्रोटीन;
- उपकला और डाली।
एक महिला में यूरिन टेस्ट पास करने के मुख्य संकेत हैं:
- पेशाब के दौरान दर्द की शिकायत;
- जल्दी पेशाब आनाऔर दैनिक मूत्र उत्पादन में वृद्धि (प्रति दिन 1.5 लीटर से अधिक);
- पीठ के निचले हिस्से में दर्द;
- अग्न्याशय के रोग;
- गर्भावस्था;
- धमनी का उच्च रक्तचाप।
इसके अलावा, उपचार के दौर से गुजर रहे रोगियों के लिए एक सामान्य मूत्र परीक्षण आवश्यक रूप से निर्धारित किया जाता है, इससे चिकित्सा की प्रभावशीलता का आकलन करने में मदद मिलती है और यदि आवश्यक हो, तो दवाओं की निर्धारित खुराक को समायोजित करें।
मूत्र के एक सामान्य विश्लेषण की मदद से, गंभीर नैदानिक लक्षणों की शुरुआत से पहले ही मूत्राशय, मूत्रवाहिनी, गुर्दे, मूत्र अंगों में पत्थरों और रेत की उपस्थिति, ट्यूमर के रोगों का निदान करना संभव है।
परीक्षण की तैयारी कैसे करें: मूत्र एकत्र करने के नियम
मूत्र के सामान्य विश्लेषण के संकेतक विश्वसनीय और यथासंभव सटीक होने के लिए, आपको जैविक सामग्री के संग्रह के लिए ठीक से तैयारी करनी चाहिए:
- एक कंटेनर में मूत्र एकत्र करने से पहले, आपको बाहरी जननांग अंगों को एक डिस्पोजेबल तौलिये से ब्लॉट करके पूरी तरह से शौचालय बनाना चाहिए;
- एक महिला को मूत्र एकत्र करने से पहले योनि को एक कपास झाड़ू से बंद करना चाहिए ताकि योनि स्राव कंटेनर में प्रवेश न करे - इससे गलत शोध परिणाम हो सकते हैं;
- मासिक धर्म के दौरान, मूत्र विश्लेषण नहीं किया जा सकता है - इससे विश्लेषण की गलत व्याख्या होती है;
- मूत्र संग्रह से 1-2 दिन पहले आहार में चीनी, कार्बोहाइड्रेट और मसालेदार भोजन सीमित करना चाहिए;
- संग्रह के 1-2 घंटे बाद में मूत्र को प्रयोगशाला में पहुंचाया जाना चाहिए।
यूरिनलिसिस के अध्ययन के लिए, सुबह के हिस्से को इकट्ठा करना सबसे अच्छा है, लेकिन कुछ स्थितियों में जब आपको पास करने की आवश्यकता होती है तत्काल विश्लेषण, आप दिन के किसी भी समय जैविक द्रव एकत्र कर सकते हैं।
महिलाओं में मूत्र विश्लेषण के संकेतक: आदर्श
मूत्र के सामान्य विश्लेषण के संकेतक और उनके मानदंड तालिका में अधिक विस्तार से प्रस्तुत किए गए हैं।
|
मूत्र परीक्षण दर |
महिलाओं में आदर्श |
|
विभिन्न रंगों का पीला - हल्के से समृद्ध भूसे तक |
|
|
पारदर्शिता |
पारदर्शी, कोई दृश्य अशुद्धता नहीं |
|
विशिष्ट, बहुत कठोर नहीं, आक्रामक नहीं |
|
|
थोड़ा अम्लीय, 4.5-6.8 |
|
|
घनत्व (विशिष्ट गुरुत्व) |
1.011-1.020 ग्राम / एल |
|
अनुपस्थित या 0.033 ग्राम / एल . से अधिक नहीं है |
|
|
कीटोन निकाय |
पता नहीं लगा |
|
लापता |
|
|
यूरोबायलिनोजेन |
|
|
बिलीरुबिन |
पता नहीं लगा |
|
हीमोग्लोबिन |
पता नहीं लगा |
|
सिलेंडर |
पता नहीं लगा |
|
जीवाणु |
अनुपस्थित |
|
पता नहीं लगा |
|
|
अनुपस्थित |
|
|
पता नहीं लगा |
|
|
ल्यूकोसाइट्स |
देखने के क्षेत्र में 3 से अधिक नहीं |
|
उपकला कोशिकाएं |
देखने के प्रति क्षेत्र 10 तक |
|
एरिथ्रोसाइट्स |
दृष्टि में 3 तक |
विश्लेषण का परिणाम आमतौर पर प्रसव के एक घंटे के भीतर तैयार हो जाता है; कुछ प्रयोगशालाओं में, इसमें कई घंटे लग सकते हैं। आइए प्रत्येक संकेतक पर करीब से नज़र डालें।
पेशाब का रंग
उत्सर्जित मूत्र का रंग न केवल गुर्दे के काम पर निर्भर करता है, बल्कि आपके द्वारा पीने वाले तरल पदार्थ की मात्रा पर भी निर्भर करता है। बड़ी मात्रा में (प्रति दिन 2-3 लीटर से अधिक) लगभग रंगहीन मूत्र का निकलना निम्नलिखित स्थितियों का पहला संकेत हो सकता है:
- मूत्रमेह;
- चिरकालिक गुर्दा निष्क्रियता।
धुंधला मूत्र संतृप्त गाढ़ा रंग(लाल से भूरा) एक संकेत है:
- मूत्र प्रणाली के अंगों में ट्यूमर;
- गुर्दा रोधगलन;
- गुर्दा तपेदिक;
- यूरोलिथियासिस;
- ग्लोमेरुलोनेफ्राइटिस ("मांस ढलान" मूत्र)।
काले मूत्र का उत्सर्जन मेलेनोमा और मेलेनोसारकोमा की विशेषता है; गहरे भूरे रंग का मूत्र (गहरे बीयर का रंग) तीव्र हेपेटाइटिस में उत्सर्जित होता है।
मूत्र की स्पष्टता और गंध
आम तौर पर, एक महिला का मूत्र बिल्कुल पारदर्शी होना चाहिए। यदि रोगी ने विश्लेषण को गलत तरीके से एकत्र किया और योनि स्राव जार में चला गया तो थोड़ा सा मैलापन संभव है। यदि सभी संग्रह नियमों का पालन किया गया था, लेकिन मूत्र अभी भी बादल है, तो यह निम्नलिखित स्थितियों का संकेत दे सकता है:
- तीव्र और पुरानी सिस्टिटिस;
- यूरोलिथियासिस रोग;
- मूत्र में प्रोटीन की उपस्थिति उच्च रक्तचाप, उच्च रक्तचाप से ग्रस्त संकट, गर्भवती महिलाओं की नेफ्रोपैथी की विशेषता है;
- मूत्र में ल्यूकोसाइट्स और उपकला की बढ़ी हुई सामग्री पहला संकेत है सूजन संबंधी बीमारियांमहिलाओं में मूत्र प्रणाली और छोटे श्रोणि के अंग;
- मूत्र में अतिरिक्त नमक।
आम तौर पर, मूत्र खराब रूप से व्यक्त होता है विशिष्ट गंध... यदि पेशाब में एसीटोन या भीगे हुए सेब जैसी गंध आने लगे तो यह मधुमेह या रक्त में कीटोन बॉडीज के जमा होने का पहला संकेत है। मूत्र की सड़ती हुई गंध सड़न की विशेषता है मैलिग्नैंट ट्यूमरमूत्राशय या मूत्र अंगों में।
विशिष्ट गुरुत्व और pH
आम तौर पर, एक महिला का मूत्र पीएच 4.9-6.9 से अधिक नहीं होता है, थोड़ा अम्लीय होता है। पीएच स्तर में वृद्धि पुरानी गुर्दे की विफलता, निर्जलीकरण, हाइपरकेलेमिया की विशेषता है। एक महिला में मूत्र के पीएच में कमी मधुमेह मेलिटस के साथ देखी जाती है, उच्च तापमान, हाइपोकैलिमिया।
मूत्र का घनत्व या विशिष्ट गुरुत्व उसमें घुले पदार्थों की मात्रा से निर्धारित होता है - लवण, क्रिएटिनिन, यूरिक एसिड और यूरिया। आदर्श के अनुसार, महिलाओं में मूत्र का विशिष्ट गुरुत्व 1.020 से अधिक नहीं होता है, इन संकेतकों में वृद्धि इसके लिए विशिष्ट है:
- सूजन;
- गर्भवती महिलाओं में नेफ्रोटिक सिंड्रोम;
- गर्भवती महिलाओं का प्रीक्लेम्पसिया;
- मधुमेह;
- नैदानिक उद्देश्यों के लिए रेटिंगनोकॉन्ट्रास्ट पदार्थों का उपयोग।
1.012 से कम विशिष्ट गुरुत्व में कमी इसके लिए विशिष्ट है:
- मूत्रमेह;
- बड़ी मात्रा में तरल (3 लीटर से अधिक) के आहार में उपस्थिति;
- गुर्दे की नलिकाओं को तीव्र क्षति;
- प्रदर्शन सुधारना रक्तचापशरीर में घातक ऑन्कोलॉजिकल प्रक्रियाओं के परिणामस्वरूप;
- चिरकालिक गुर्दा निष्क्रियता;
- मूत्रवर्धक लेना।
प्रोटीन
आम तौर पर, एक स्वस्थ महिला के मूत्र में प्रोटीन का पता नहीं चलता है या इसकी सामग्री 0.033 ग्राम / लीटर से अधिक नहीं होती है। यदि संकेतक सामान्य से अधिक हैं, तो यह ऐसी स्थितियों को इंगित करता है:
- बिगड़ा हुआ उत्सर्जन समारोह के साथ गुर्दे की बीमारी;
- तीव्र मूत्राशयशोध;
- vulvovaginitis;
- गर्भवती महिलाओं की विषाक्तता;
- धमनी का उच्च रक्तचाप;
- गर्भावस्था के दौरान नेफ्रोपैथी।
शर्करा
मूत्र में सामान्य स्वस्थ महिलाग्लूकोज का पता नहीं चला है। विश्लेषण में चीनी की उपस्थिति निम्नलिखित बीमारियों को इंगित करती है:
- एक्यूट पैंक्रियाटिटीज;
- मधुमेह;
- इटेन्को-कुशिंग सिंड्रोम।
कुछ मामलों में, मूत्र में शर्करा का पता मिठाई के दुरुपयोग के कारण हो सकता है, इसलिए, गुप्त मधुमेह मेलिटस को निर्धारित करने के लिए परीक्षण को फिर से लेने या ग्लूकोज सहिष्णुता परीक्षण करने की सिफारिश की जाती है।
कीटोन निकाय
आम तौर पर स्वस्थ व्यक्ति के पेशाब में कीटोन बॉडी नहीं पाई जाती है। उनका रक्त में जमा होना और मूत्र में उत्सर्जन निम्न प्रकार के रोगों का लक्षण है:
- शराब के साथ शरीर का जहर;
- मधुमेह मेलेटस, प्रीकोमैटोज राज्य;
- एक्यूट पैंक्रियाटिटीज;
- केंद्रीय तंत्रिका तंत्र के रोग;
- लंबी अवधि, भीषण, कम प्रोटीन आहार
- लगातार उल्टी के साथ गर्भवती महिलाओं की गंभीर विषाक्तता;
- शरीर का निर्जलीकरण;
- थायरॉयड ग्रंथि (हाइपरथायरायडिज्म) का हाइपरफंक्शन।
उपकला कोशिकाएं
आम तौर पर, एक स्वस्थ महिला के मूत्र में, देखने के क्षेत्र में 5 से 10 उपकला कोशिकाएं होती हैं - यह स्क्वैमस एपिथेलियम की उपकला कोशिकाओं के विलुप्त होने के कारण होती है, जो मूत्र पथ के निचले हिस्सों के साथ पंक्तिबद्ध होती है। यदि मूत्र के विश्लेषण में बड़ी संख्या में उपकला कोशिकाओं का पता लगाया जाता है, तो यह गुर्दे, मूत्राशय में भड़काऊ प्रक्रियाओं का पहला संकेत हो सकता है, और यह तब भी देखा जाता है जब शरीर को भारी धातुओं के लवण से जहर दिया जाता है।
हीमोग्लोबिन
आम तौर पर, एक स्वस्थ महिला के मूत्र के विश्लेषण में हीमोग्लोबिन अनुपस्थित होता है। इस घटक की पहचान गुर्दे में संभावित रक्तस्राव, गुर्दे के रोधगलन से जुड़ी है, और परिणामस्वरूप जड़ी-बूटियों, व्यापक जलन के परिणामस्वरूप भी देखी जाती है, गंभीर विषाक्ततासल्फोनामाइड्स और जहरीले मशरूम।
बिलीरुबिन
एक स्वस्थ व्यक्ति के शरीर में, बिलीरुबिन पित्त के हिस्से के रूप में आंतों के लुमेन में उत्सर्जित होता है। जब रक्त में बिलीरुबिन के स्तर में तेज वृद्धि होती है, तो इसे शरीर से निकालने का कार्य आंशिक रूप से मूत्र अंगों द्वारा लिया जाता है। मूत्र में बिलीरुबिन की उपस्थिति निम्नलिखित स्थितियों के लिए विशिष्ट है:
- हेपेटाइटिस;
- लीवर फेलियर;
- जिगर का सिरोसिस;
- दरांती कोशिका अरक्तता;
- पित्ताश्मरता;
- हेमोलिटिक रोग।
ल्यूकोसाइट्स
महिलाओं में, मूत्र के विश्लेषण में ल्यूकोसाइट्स की दर देखने के क्षेत्र में 3 से अधिक नहीं होती है। इन संकेतकों में वृद्धि को ल्यूकोसाइटुरिया कहा जाता है, जो मूत्राशय, गुर्दे और मूत्रवाहिनी में सूजन प्रक्रियाओं की विशेषता है।
एरिथ्रोसाइट्स
एक स्वस्थ महिला के मूत्र में, एरिथ्रोसाइट्स सामान्य रूप से अनुपस्थित होते हैं। विश्लेषण में इस रूप तत्व की उपस्थिति प्रकृति में शारीरिक और रोग संबंधी हो सकती है। मूत्र में एरिथ्रोसाइट्स की शारीरिक उपस्थिति देखी जाती है जब कुछ दवाओं को बढ़ाया जाता है जो बढ़ाया जाता है शारीरिक गतिविधि, लंबे समय से स्थिर।
मूत्र विश्लेषण में लाल रक्त कोशिकाओं के प्रकट होने के पैथोलॉजिकल कारण हैं:
- ग्लोमेरुलोनेफ्राइटिस;
- काठ की चोटें;
- गुर्दा रोधगलन;
- गुर्दे में रक्तस्राव;
- मूत्राशय या मूत्रवाहिनी में पत्थरों की उपस्थिति, जो श्लेष्मा झिल्ली को घायल करती है।
जीवाणु
पेशाब के दौरान एक महिला का मूत्र रोगाणुओं से दूषित होता है, जो सामान्य है। जननांग पथ के संक्रामक और भड़काऊ रोगों की उपस्थिति में, मूत्र में उत्सर्जित रोगाणुओं की संख्या तेजी से बढ़ जाती है। गंभीर बैक्टीरियूरिया इसके लिए विशिष्ट है:
- तीव्र सिस्टिटिस;
- पायलोनेफ्राइटिस;
- vulvovaginitis;
- मूत्रमार्गशोथ।
मशरूम
एक स्वस्थ महिला के मूत्र के विश्लेषण में कोई कवक नहीं हो सकता है। विश्लेषण में खमीर जैसी कवक की पहचान विश्लेषण के संग्रह के दौरान मूत्र के साथ कंटेनर में दही योनि स्राव के आकस्मिक अंतर्ग्रहण से जुड़ी है।
पेशाब में बलगम और नमक
आम तौर पर, मूत्र परीक्षण में कोई बलगम नहीं होना चाहिए। विश्लेषण में इसकी पहचान मूत्र अंगों में एक स्पष्ट या अव्यक्त भड़काऊ प्रक्रिया की उपस्थिति को इंगित करती है - मूत्रमार्ग, मूत्राशय, मूत्रवाहिनी। पेशाब को जार में जमा करने पर योनि से बलगम भी निकल सकता है।
मूत्र (ऑक्सालेट्स, फॉस्फेट, यूरेट्स) के विश्लेषण में लवण का पता लगाना आहार के उल्लंघन, आहार में मांस और कार्बोहाइड्रेट की प्रबलता को इंगित करता है। एक महिला के मूत्र में लवण का पता लगाना एनीमिया, चयापचय संबंधी विकार, विटामिन की कमी के लिए विशिष्ट है।
हर स्वस्थ व्यक्ति को हर छह महीने में कम से कम एक बार मूत्र परीक्षण करवाना चाहिए, भले ही कोई शिकायत न हो। एक महिला में मूत्र के मापदंडों का अध्ययन आपको मौजूदा विकारों और अव्यक्त बीमारियों की समय पर पहचान करने की अनुमति देता है, साथ ही यदि आवश्यक हो तो पर्याप्त उपचार भी निर्धारित करता है।
मूत्र एक जैविक द्रव है जिसमें लगभग 150 विभिन्न तत्व होते हैं। इसकी संरचना व्यक्ति की मानसिक या शारीरिक स्थिति, तरल पदार्थ और उपभोग किए गए भोजन के आधार पर बदलती है।
मूत्र का नैदानिक विश्लेषण एक अनिवार्य निदान प्रक्रिया है जो किसी भी चिकित्सा संस्थान के लगभग सभी रोगियों के लिए निर्धारित है। यह विधि प्रयोगशाला निदानआपको मानव शरीर में होने वाली विभिन्न चयापचय प्रक्रियाओं के बारे में जानकारी प्राप्त करने की अनुमति देता है, कार्यात्मक अवस्थामूत्र प्रणाली।
जैविक सामग्री के एक नमूने के अध्ययन के दौरान, सापेक्ष घनत्व (विशिष्ट गुरुत्व), माध्यम की अम्लता का स्तर और प्रोटीन, ग्लूकोज, पित्त वर्णक, कीटोन निकायों और कुछ अन्य संकेतकों की सामग्री को मापा जाता है।
आधुनिक प्रयोगशाला केंद्रों में, विशेष उपकरणों - विश्लेषक पर मूत्र परीक्षण किया जाता है। अध्ययन के परिणाम लैटिन अक्षरों के साथ एक तालिका के रूप में जारी किए जाते हैं, जो रोगियों के लिए समझ से बाहर है, उदाहरण के लिए, मूत्र विश्लेषण एसजी।
हमारे लेख में, हम जैविक सामग्री एकत्र करने के नियमों के बारे में बात करेंगे, सामान्य नैदानिक अध्ययन में मूत्र के नैदानिक संकेतकों को क्या मापा जाता है, और किन बीमारियों का मतलब आदर्श से उनके विचलन हो सकता है।
मूत्र परीक्षण करने के लिए संकेत
स्वस्थ लोगों के लिए एक सामान्य मूत्र परीक्षण निर्धारित किया जाता है जब वार्षिक औषधालय परीक्षाएं होती हैं और रोगियों को भलाई में गिरावट की विभिन्न शिकायतों के साथ।
मूत्र परीक्षण यहां किया जाता है:
- गुर्दे और मूत्र पथ में रोग प्रक्रियाओं का निदान;
- प्रोस्टेट ग्रंथि के रोगों की पहचान;
- सर्जरी से पहले अनिवार्य परीक्षा;
- हाल के रोग जिनमें गुर्दे की जटिलताएँ संभव हैं;
- मधुमेह मेलेटस, हेपेटाइटिस, अग्नाशयशोथ का संदेह;
- रोगी के शरीर की विषाक्त अवस्था का आकलन करना;
- रोग के पाठ्यक्रम और उपचार की प्रभावशीलता की निगरानी करना।
बच्चों के लिए, एक बाल रोग विशेषज्ञ की निर्धारित यात्रा से पहले और प्रत्येक टीकाकरण के साथ-साथ विभिन्न बीमारियों के लिए अध्ययन किया जाता है। यह आपको बच्चे के शरीर में विकासशील रोग प्रक्रियाओं की समय पर पहचान करने की अनुमति देता है।

गर्भवती माताओं को नियमित रूप से मूत्र परीक्षण करने की आवश्यकता होती है - निगरानी के अलावा सामान्य अवस्थाजीव और मूत्र प्रणाली, अध्ययन इस तरह के एक गंभीर का समय पर पता लगाने की अनुमति देगा रोग संबंधी स्थितिगर्भावस्था की तरह (देर से विषाक्तता)
जैविक सामग्री को ठीक से कैसे एकत्र करें
मूत्र की सामान्य नैदानिक परीक्षा की तैयारी के लिए शर्तें सरल हैं - इसे कम करना आवश्यक है शारीरिक गतिविधिऔर मादक पेय पदार्थों के सेवन को पूरी तरह से बाहर कर दें। आहार में कोई विशेष परिवर्तन नहीं हैं, इसे सीमित करने की अनुशंसा की जाती है:
- चमकीले रंग (गाजर, चुकंदर, कद्दू, आदि) के साथ मिठाई और उत्पादों का उपयोग;
- मिनरल वाटर पीना, जो मूत्र की अम्लता को बदल सकता है;
- विटामिन, ज्वरनाशक और दर्द निवारक लेना दवाई-वे बदल सकते हैं जैव रासायनिक पैरामीटरमूत्र.
महिलाओं को एक और नियम जानने की जरूरत है - मासिक धर्म के दौरान पेशाब करने की सलाह नहीं दी जाती है।
एक सामान्य विश्लेषण के लिए, आपको मूत्र के सुबह के हिस्से को इकट्ठा करना होगा, इसके लिए आपको चाहिए:
- फार्मेसी में एक विशेष कंटेनर खरीदें - एक तंग-फिटिंग ढक्कन के साथ एक स्नातक पारदर्शी कप। छोटे बच्चों से मूत्र एकत्र करने के लिए बाल चिकित्सा मूत्र बैग बेचे जाते हैं।
- बाहरी जननांगों का एक संपूर्ण शौचालय का निर्माण करें। जैव सामग्री के संग्रह के दौरान, महिलाओं को एक कपास झाड़ू का उपयोग करना चाहिए - यह विधि मूत्र में योनि स्राव से बचने में मदद करेगी, जो विश्लेषण के परिणामों को विकृत कर सकती है।
- पहले सेकंड के लिए शौचालय में पेशाब करने के बाद, तैयार कंटेनर में पेशाब पूरा करें, इसे ढक्कन से बंद करें और 2 घंटे के भीतर प्रयोगशाला केंद्र में पहुंचाएं।
अनुसंधान क्रियाविधि
प्रयोगशाला स्थितियों में, बायोमटेरियल का अध्ययन किया गया नमूना निम्नलिखित प्रकार के शोध के अधीन है:
- organoleptic - गंध, रंग, मूत्र की स्पष्टता, मूत्र उत्पादन की माप (नमूना मात्रा) का आकलन;
- भौतिक रसायन - मूत्र के विशिष्ट गुरुत्व और अम्लता का निर्धारण;
- जैव रासायनिक - ग्लूकोज, प्रोटीन, कीटोन्स, हीमोग्लोबिन, पित्त वर्णक, नाइट्राइट्स की उपस्थिति का निर्धारण;
- सूक्ष्मदर्शी - सूक्ष्मदर्शी के तहत मूत्र तलछट के गठित तत्वों का अध्ययन।
प्राप्त डेटा को प्रयोगशाला सहायक द्वारा मूत्र विश्लेषण फॉर्म की तालिका में दर्ज किया जाता है, जिसे रोगी को सौंप दिया जाता है, हालांकि, केवल एक योग्य विशेषज्ञ ही इसे पढ़ सकता है।
अध्ययन के परिणाम प्राप्त करते समय रोगी को मूत्र संबंधी मापदंडों के मानदंडों का ज्ञान अनावश्यक चिंता से बचने में मदद करेगा। अनुसंधान के परिणामस्वरूप पदनामों का डिकोडिंग:
- मूत्र विश्लेषण में एसजी का अर्थ है सापेक्षिक गुरुत्व;
- पीएच माध्यम की अम्लता है;
- जीएलयू - ग्लूकोज एकाग्रता;
- प्रो - कुल प्रोटीन;
- LEU - ल्यूकोसाइट्स की संख्या का एक संकेतक;
- बीएलडी - एरिथ्रोसाइट्स;
- यूआरओ - यूरिया स्तर;
- बीआईएल - बिलीरुबिन की उपस्थिति;
- केईटी - कीटोन बॉडीज;
- यूबीजी - यूरोबिलिनोजेन;
- एनआईटी - नाइट्राइट।
विश्लेषण के परिणामों की व्याख्या करना
आइए क्रमिक रूप से मूत्र के मुख्य नैदानिक मापदंडों पर विचार करें, जिनका अध्ययन एक सामान्य नैदानिक अध्ययन में किया जाता है, उनके संकेतक सामान्य होते हैं और वे कारण जो विभिन्न विचलन का कारण बनते हैं।
एक वयस्क के मूत्र के सामान्य मापदंडों की तालिका
एक बच्चे के मूत्र के अध्ययन के परिणामों की दर लगभग एक वयस्क के समान होती है। अंतर दैनिक मात्रा और सापेक्ष घनत्व है, जिसके संकेतक बच्चे के बड़े होने पर बदलते हैं।
मूत्र के विशिष्ट गुरुत्व में परिवर्तन के कारण
मूत्र के सापेक्ष घनत्व के पैरामीटर (में लैटिन- विशेष गुरुत्व) जैविक तरल पदार्थ को छानने और केंद्रित करने के लिए गुर्दे की क्षमता को इंगित करता है। दिन के दौरान संकेतक बदलते हैं - रात में अधिक केंद्रित मूत्र उत्पन्न होता है, दिन में - विशिष्ट गुरुत्व बहुत कम होता है।
मूत्र विशिष्ट गुरुत्व का मापन सामान्य नैदानिक विश्लेषण के चरणों में से एक है
मूत्र के घनत्व में 1030 ग्राम / लीटर से अधिक की वृद्धि का अर्थ है चिकित्सा शब्दावली"हाइपर-स्टेनरिया", जो इंगित करता है:
- शरीर का निर्जलीकरण;
- अत्यधिक शारीरिक तनाव;
- मधुमेह;
- हृदय की कमी;
- मूत्र मार्ग में संक्रमण;
- ग्लोमेरुलोनेफ्राइटिस;
- यूरोलिथियासिस।
"हाइपोस्टेनेरिया" शब्द का अर्थ है 1005 ग्राम / एल से नीचे घनत्व मूल्यों में कमी।यह घटना तब देखी जाती है जब:
- अत्यधिक तरल पदार्थ का सेवन;
- मूत्रमेह;
- पॉल्यूरिया - मूत्र के निर्माण में वृद्धि;
- गुर्दे की एकाग्रता में कमी;
- क्रोनिक पाइलोनफ्राइटिस।
मूत्र का सामान्य नैदानिक विश्लेषण करते समय, विशिष्ट गुरुत्व को एक भाग से निर्धारित किया जाता है। हालाँकि, यह आंकड़ा अकेले प्रदान नहीं करता है पूरी जानकारीदिन के दौरान गुर्दे के कामकाज के बारे में।
दैनिक मूत्र उत्पादन का आकलन करने के लिए, अतिरिक्त मूत्र अध्ययन किए जाते हैं:
- ज़िम्नित्सकी पद्धति के अनुसार एक विशिष्ट परीक्षण;
- पानी के भार के साथ परीक्षण;
- सूखा नमूना।
दिन के समय के आधार पर मूत्र के विशिष्ट गुरुत्व में परिवर्तन की अनुपस्थिति में, मूत्र रोग विशेषज्ञ यह निष्कर्ष निकालते हैं कि रोगी को आइसोस्टेन्रिया (मूत्र को केंद्रित करने में गुर्दे की अक्षमता) है, जो कि गुर्दे की विफलता का संकेत है।
मूत्र की अम्लता क्यों बदलती है?
मूत्र प्रतिक्रिया एक महत्वपूर्ण संकेतक है एसिड बेस संतुलनमानव शरीर में। यह इस तथ्य के कारण है कि गुर्दे रक्त में हाइड्रोजन के स्तर और इसकी अम्लता की स्थिरता सुनिश्चित करते हैं।
पीएच स्तर पूरे दिन में उतार-चढ़ाव करता है और इस पर निर्भर करता है:
- खपत तरल पदार्थ की मात्रा;
- शरीर का तापमान;
- आहार;
- शरीर की सामान्य स्थिति।

मूत्र के अम्लता स्तर को मापने के लिए, विशेष परीक्षण स्ट्रिप्स हैं जिन्हें फार्मेसी नेटवर्क में खरीदा जा सकता है और घर पर पीएच को माप सकते हैं।
अम्लता में वृद्धि (4.0 से कम - मूत्र अम्लीय है) को एसिडोसिस कहा जाता है, यह स्थिति तब देखी जाती है जब:
- आहार में मांस उत्पादों की प्रबलता;
- लंबे समय तक उपवास;
- रक्त में पोटेशियम के स्तर में कमी;
- मधुमेह;
- शरीर का निर्जलीकरण;
- गुर्दे के कार्यात्मक विकार।
अम्लता में कमी (7.0 से ऊपर एक क्षारीय प्रतिक्रिया है) को क्षारीयता कहा जाता है।, जो विशेषता है:
- पुरानी गुर्दे की विफलता के लिए;
- रक्त में पोटेशियम की एकाग्रता बढ़ाने के लिए;
- मूत्र प्रणाली में घातक नवोप्लाज्म के लिए;
- पैराथायरायड ग्रंथियों के हार्मोन की एकाग्रता में वृद्धि के साथ;
- जननांग प्रणाली के संक्रमण के साथ;
- शरीर के लंबे समय तक नशा के साथ।
कुल प्रोटीन स्तरों में परिवर्तन
चिकित्सा शब्द "प्रोटीनुरिया" का अर्थ है ग्लोब्युलिन और एल्ब्यूमिन (रक्त प्लाज्मा के मुख्य प्रोटीन) के मूत्र में 0.028 ग्राम / लीटर से अधिक की एकाग्रता में वृद्धि। यह तथ्य गुर्दे के निस्पंदन समारोह के उल्लंघन को इंगित करता है, जो तब देखा जाता है जब:
- मूत्र प्रणाली के अंगों में संक्रामक और भड़काऊ प्रक्रियाएं;
- खून बह रहा है;
- उच्च रक्तचाप;
- लंबे समय तक एनीमिया;
- अमाइलॉइड डिस्ट्रोफी।

मूत्र में प्रोटीन की मात्रा का आकलन एक महत्वपूर्ण निदान बिंदु है।
प्राकृतिक कारणों से वृक्क ग्लोमेरुली के माध्यम से बड़े प्रोटीन का प्रवेश भी संभव है:
- आहार में प्रोटीन खाद्य पदार्थों की प्रबलता;
- पसीना बढ़ गया;
- अल्प तपावस्था;
प्रोटीनुरिया की बाह्य उत्पत्ति तब देखी जाती है जब:
- गर्भावस्था;
- मिर्गी;
- एलर्जी;
- दिल की धड़कन रुकना;
- ल्यूकेमिया।
ग्लूकोसुरिया के कारण
स्वस्थ व्यक्ति के मूत्र में ग्लूकोज नहीं पाया जाता है। इसके प्रकट होने के कारण ऐसी स्थितियां हो सकती हैं जो संबंधित नहीं हैं रोग प्रक्रियाजीव में:
- शारीरिक तनाव;
- तनाव;
- कार्बोहाइड्रेट का अत्यधिक सेवन।
पैथोलॉजिकल ग्लूकोसुरिया को वृक्क में विभाजित किया जाता है, जिसे रक्त में इसकी सामग्री के सामान्य स्तर पर मूत्र में ग्लूकोज के उत्सर्जन की विशेषता होती है, और एक्सट्रैरेनल, जिसमें रक्त में ग्लूकोज का स्तर आदर्श से काफी अधिक होता है।
वृक्क मनाया जाता है जब:
- पुरानी नेफ्रैटिस;
- गुर्दे की मधुमेह;
- गुर्दे जवाब दे जाना;
- फास्फोरस के साथ शरीर का जहर।
एक्स्ट्रारेनल फॉर्म के कारण:
- अग्नाशयशोथ;
- मधुमेह;
- अग्न्याशय में घातक ट्यूमर;
- थायरॉयड ग्रंथि का हाइपरफंक्शन;
- पिट्यूटरी ग्रंथि की एक्रोमेगाली;
- हाइपरकोर्टिसोलिज्म - अधिवृक्क प्रांतस्था हार्मोन की अत्यधिक मात्रा;
- फियोक्रोमोसाइटोमा अधिवृक्क मज्जा का एक हार्मोनल ट्यूमर है।
मूत्र में ग्लूकोज की एक एकल उपस्थिति का एक महत्वपूर्ण नैदानिक मूल्य नहीं है, इसके स्तर को व्यवस्थित रूप से मापा जाना चाहिए - इस उद्देश्य के लिए, ग्लूकोज के निर्धारण के लिए एक एक्सप्रेस परीक्षण फार्मेसी में खरीदा जा सकता है।
ल्यूकोसाइटुरिया के स्रोत
मूत्र में ल्यूकोसाइट्स की संख्या में वृद्धि हमेशा मूत्र प्रणाली के अंगों में एक भड़काऊ प्रक्रिया के विकास से जुड़ी होती है और तब देखी जाती है जब:
- सिस्टिटिस - मूत्राशय की सूजन;
- मूत्रमार्ग या प्रोस्टेटाइटिस - मूत्रमार्ग या प्रोस्टेट ग्रंथि को नुकसान;
- पायलोनेफ्राइटिस - गुर्दे की गैर-विशिष्ट सूजन।
मूत्र में एरिथ्रोसाइट्स की उपस्थिति के कारण
मूत्र तलछट में लाल रक्त कोशिकाओं की उपस्थिति को हेमट्यूरिया कहा जाता है। मूत्र में निम्न प्रकार की लाल रक्त कोशिकाएं पाई जा सकती हैं:
- ताजा (अपरिवर्तित) - मूत्र पथ के घावों के साथ मनाया जाता है, जो होते हैं यूरोलिथियासिस, सिस्टिटिस, मूत्रमार्गशोथ;
- लीच्ड (परिवर्तित) - गुर्दे की नलिकाओं में एरिथ्रोसाइट्स के प्रवेश के परिणामस्वरूप मूत्र में प्रवेश करें, यह तथ्य गुर्दे की क्षति को इंगित करता है।
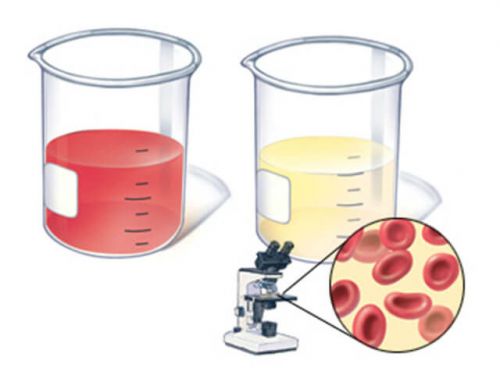
मैक्रोहेमेटुरिया (जिसे नग्न आंखों से निर्धारित किया जा सकता है - मूत्र एक उज्ज्वल लाल रंग का रंग प्राप्त करता है) और माइक्रोहेमेटुरिया (माइक्रोस्कोपी द्वारा एरिथ्रोसाइट्स का पता लगाया जाता है) के बीच अंतर करें।
एरिथ्रोसाइट्स की उपस्थिति के स्रोत को स्पष्ट करने और मूत्र में ल्यूकोसाइट्स की संख्या में वृद्धि करने के लिए, रोगी को एक पेशाब में उत्सर्जित मूत्र के तीन भागों का अध्ययन निर्धारित किया जाता है।
मूत्र में नाइट्राइट का पता लगाना
नाइट्राइट नाइट्रोजन लवण हैं, उनका निर्माण नाइट्रेट्स से होता है जो प्रवेश करते हैं मानव शरीरउन उत्पादों का उपभोग करते समय जिनकी खेती में बड़ी मात्रा में उर्वरक का उपयोग किया गया था।
यह प्रक्रिया तब संभव है जब मूत्राशय में बहुत अधिक बैक्टीरिया हों। इसलिए, जब मूत्र के सामान्य विश्लेषण में नाइट्राइट पाए जाते हैं, तो वे बैक्टीरियूरिया की बात करते हैं, जो मूत्र पथ के संक्रमण का संकेत है।
कीटोन निकायों की उपस्थिति
कीटोनुरिया का कारण चयापचय प्रक्रियाओं का उल्लंघन है - प्रोटीन, वसा और कार्बोहाइड्रेट। सबसे अधिक बार, कीटोन बॉडी तब पाई जाती है जब:
- मधुमेह;
- एक्यूट पैंक्रियाटिटीज;
- लंबे समय तक उपवास;
- जहरीली शराब;
- हाइपरकोर्टिसोलिज्म;
- थायरोटॉक्सिकोसिस;
- तंत्रिका तंत्र को प्रभावित करने वाली चोटें।
यूरिक एसिड डायथेसिस (गुर्दे द्वारा यूरिक एसिड के उत्सर्जन में कमी) के परिणामस्वरूप - बच्चों और गर्भवती महिलाओं में प्राकृतिक केटोनुरिया मनाया जाता है।
यूरिया के स्तर में बदलाव के कारण
यूरिया - अवशिष्ट नाइट्रोजन के मुख्य घटकों में से एक, गुर्दे की उत्सर्जन क्षमता का एक महत्वपूर्ण संकेतक है। इसकी सांद्रता में वृद्धि तब देखी जाती है जब:
- प्रोटीन से भरपूर भोजन करना;
- थायरोटॉक्सिकोसिस;
- पश्चात की अवधि।
यूरिया के स्तर में कमी इसकी विशेषता है:
- यकृत रोग - हेपेटाइटिस, सिरोसिस, घातक ट्यूमर;
- गुर्दे की बीमारी और गुर्दे की विफलता।
यूरोबिलिनोजेन की सांद्रता क्यों बढ़ जाती है?
पित्त वर्णक (बिलीरुबिन) के टूटने के दौरान आंत में डी-यूरोबिलिनोजेन का निर्माण होता है।

मूत्र विश्लेषण के परिणामों को समझना उपस्थित चिकित्सक का कार्य है
वृद्धि रक्त में बिलीरुबिन की उच्च सांद्रता का एक महत्वपूर्ण संकेतक है और निम्नलिखित विकृति को इंगित करता है:
- आंतों के रोग - आंत्रशोथ, कोलाइटिस, कब्ज;
- यकृत रोग;
- हेमोलिटिक पीलिया, जो हेमोलिसिस (वाहिकाओं के अंदर लाल रक्त कोशिकाओं का विनाश) के परिणामस्वरूप विकसित होता है।
मूत्र में बिलीरुबिन का पता लगाना
आम तौर पर, पित्त (बिलीरुबिन) के मुख्य घटकों में से एक आंत में पूरी तरह से उत्सर्जित होता है और मूत्र में नहीं पाया जाता है। मूत्र में इसकी उपस्थिति तब देखी जाती है जब:
- वायरल हेपेटाइटिस;
- जिगर का सिरोसिस;
- पित्त का ठहराव (कोलेस्टेसिस);
- पित्त पथरी रोग;
- आनुवंशिक रक्त विकृति - वॉन विलेब्रांड रोग;
- किडनी खराब;
- बाधक जाँडिस।
उपरोक्त सभी को संक्षेप में, मैं एक बार फिर कहना चाहूंगा कि मूत्र का एक सामान्य नैदानिक अध्ययन एक बहुत ही जानकारीपूर्ण विश्लेषण है। हालांकि, अकेले इसके परिणाम सबसे योग्य चिकित्सक को भी सटीक निदान स्थापित करने की अनुमति नहीं देते हैं। आज तक, केवल अन्य प्रयोगशाला के परिणामों के साथ और वाद्य अनुसंधान नैदानिक विश्लेषणमूत्र का नमूना एक महत्वपूर्ण नैदानिक उपकरण है।
