लिम्फोग्रानुलोमैटोसिस
लसीका ऊतकों को प्रभावित करने वाले रोगों में से एक मानव शरीरएक घातक ग्रेन्युलोमा है, जिसे लिम्फोग्रानुलोमैटोसिस भी कहा जाता है, जिसे पहली बार 1832 में एक ब्रिटिश चिकित्सक थॉमस हॉजकिन ने पहचाना था और इस बीमारी के कुछ पहलुओं की व्याख्या भी की थी।
विशेष रूप से, यह वह था जिसने यह धारणा बनाई कि लिम्फ नोड्स में वृद्धि किसी अन्य बीमारी के परिणामस्वरूप नहीं होती है, जैसे कि सूजन या अन्य अंगों में ट्यूमर के मेटास्टेसिस, लेकिन एक स्वतंत्र बीमारी है।
लिम्फोग्रानुलोमैटोसिस एक पैथोलॉजिकल स्थिति है लसीका प्रणाली, जिसमें ग्रैनुलोमेटस ट्यूमर के घाव देखे जाते हैं। इस मामले में, ट्यूमर नियोप्लाज्म में प्रभावित लिम्फ नोड्स के क्षेत्र में स्थानीयकृत बड़ी बहुसंस्कृति कोशिकाएं शामिल हैं।
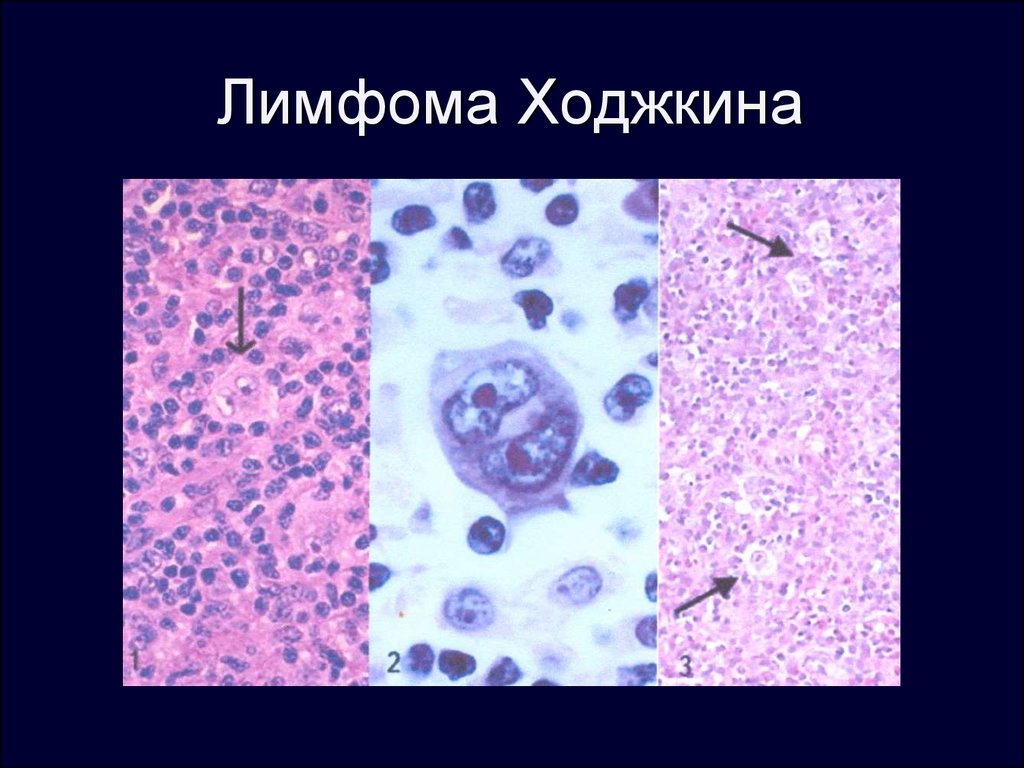
लिम्फोग्रानुलोमैटोसिस की एक विशिष्ट विशेषता यह है कि, ग्रेन्युलोमा के साथ, परिवर्तित लिम्फोइड ऊतक में बेरेज़ोव्स्की-स्टर्नबर्ग कोशिकाएं होती हैं। सबसे बड़ी हद तक, 14 से 35 वर्ष के युवाओं में लिम्फोग्रानुलोमैटोसिस आम है। वयस्कों में, रोग कुछ हद तक कम बार देखा जाता है, औसतन पुरुषों में यह महिलाओं की तुलना में 40% अधिक बार देखा जाता है। यह 50 वर्ष से अधिक आयु के लोगों में थोड़ा अधिक दिखाई देता है।
आंकड़ों के मुताबिक, हर साल प्रति मिलियन लोगों पर पैथोलॉजी के 25 मामले सामने आते हैं। वैज्ञानिक चिकित्सा में, यह रोग (लिम्फोग्रानुलोमैटोसिस) एलजीएम के नाम से पाया जा सकता है, इसमें भी है लैटिन नाम- लिम्फोग्रानुलोमैटोसिस।
हॉजकिन रोग के विकास के कारण
वर्तमान में, रोग के विकास के कारणों (लिम्फोग्रानुलोमैटोसिस) के बारे में कोई स्पष्ट संस्करण नहीं है। कई सिद्धांत हैं, जिनमें से प्रमुख वायरल, प्रतिरक्षा और वंशानुगत हैं। हालाँकि, उनमें से किसी को भी वैज्ञानिक समुदाय द्वारा स्वीकार नहीं किया गया है जैसा कि आम तौर पर स्वीकार किया जाता है।
 वायरल उत्पत्ति इस तथ्य के कारण है कि अक्सर यह रोगविज्ञानसे गुजरने वाले मरीजों में देखा गया है संक्रामक मोनोन्यूक्लियोसिसकिसके खून में है एक बड़ी संख्या कीएपस्टीन-बार वायरस के एंटीबॉडी। वैज्ञानिक एचआईवी सहित विभिन्न रेट्रोवायरस जैसे कारकों की भूमिका पर भी ध्यान देते हैं।
वायरल उत्पत्ति इस तथ्य के कारण है कि अक्सर यह रोगविज्ञानसे गुजरने वाले मरीजों में देखा गया है संक्रामक मोनोन्यूक्लियोसिसकिसके खून में है एक बड़ी संख्या कीएपस्टीन-बार वायरस के एंटीबॉडी। वैज्ञानिक एचआईवी सहित विभिन्न रेट्रोवायरस जैसे कारकों की भूमिका पर भी ध्यान देते हैं।
वंशानुगत कारकों में एक ही जीनस के प्रतिनिधियों में रोग की व्यापकता शामिल है, साथ ही इस विकृति को अलग करने वाले आनुवंशिक मार्करों की उपस्थिति भी शामिल है।
इम्यूनोलॉजिकल सिद्धांत रोग के विकास को मां से शरीर में लिम्फोसाइटों के ट्रांसप्लांटेंटल ट्रांसफर से जोड़ता है। विकासशील भ्रूणएक इम्यूनोपैथोलॉजिकल प्रतिक्रिया को उत्तेजित करना।
वैज्ञानिक रोग के विकास के कारण के रूप में उत्परिवर्तजन कारकों की भूमिका को बाहर नहीं करते हैं, जो खुद को लिम्फोग्रानुलोमैटोसिस में विषाक्त पदार्थों, आयनीकरण विकिरण, साथ ही दवाओं के रूप में प्रकट करते हैं।
हॉजकिन रोग का वर्गीकरण
पैथोलॉजी के कई रूप हैं, जिनमें से हैं:
- पृथक (स्थानीय), लिम्फ नोड्स के केवल एक समूह को प्रभावित करता है;
- सामान्यीकृत, जिसमें प्लीहा, यकृत, फेफड़े, पेट और त्वचा पर घातक प्रसार देखा जाता है।
स्थानीयकरण विशेषता के दृष्टिकोण से, कई रूपों को प्रतिष्ठित किया गया है:
पैथोलॉजी कितनी जल्दी विकसित होती है, इसके आधार पर लिम्फोग्रानुलोमैटोसिस के पाठ्यक्रम की प्रकृति प्रतिष्ठित है।
इस मामले में, गति के आधार पर, यह अंतर करने के लिए प्रथागत है:
- एक्यूट कोर्स, जिसमें प्रारंभिक चरण कुछ महीनों में टर्मिनल में बदल जाता है;
- क्रॉनिक कोर्स एक लंबी प्रकृति का है, वर्षों में एक्ससेर्बेशन और रिमिशन का विकल्प देखा जा सकता है।
पैथोलॉजी का नैदानिक वर्गीकरण ट्यूमर की सीमा के मानदंड पर आधारित है। लिम्फोग्रानुलोमैटोसिस के 4 चरण हैं:

की उपस्थितिमे सामान्य लक्षणपैथोलॉजी, जिसमें बुखार, रात को पसीना, वजन कम होना शामिल है, रोग के चरण को इंगित करने वाली संख्या में "ए" अक्षर जोड़ें। उनकी अनुपस्थिति में, "बी" अक्षर जोड़ा जाता है।
लिम्फोग्रानुलोमैटोसिस - लक्षण
 रोग की शुरुआत जबड़े के नीचे और गर्दन पर स्थित लिम्फ नोड्स में वृद्धि होती है। यह ये पहले संकेत हैं जो योग्य निदान की आवश्यकता के खतरनाक संकेत के रूप में काम करते हैं। प्रारंभिक लक्षणएक तंग गाँठ की विशेषता। यह बहुत दर्दनाक नहीं हो सकता है, लेकिन यह मोबाइल है. आकार में, यह एक चेरी फल के व्यास से एक सेब तक भिन्न हो सकता है, और इससे भी अधिक, जो बहुत ही व्यक्तिगत है।
रोग की शुरुआत जबड़े के नीचे और गर्दन पर स्थित लिम्फ नोड्स में वृद्धि होती है। यह ये पहले संकेत हैं जो योग्य निदान की आवश्यकता के खतरनाक संकेत के रूप में काम करते हैं। प्रारंभिक लक्षणएक तंग गाँठ की विशेषता। यह बहुत दर्दनाक नहीं हो सकता है, लेकिन यह मोबाइल है. आकार में, यह एक चेरी फल के व्यास से एक सेब तक भिन्न हो सकता है, और इससे भी अधिक, जो बहुत ही व्यक्तिगत है।
के लिए आपको तुरंत डॉक्टर से सलाह लेनी चाहिए पूर्ण परीक्षायदि निम्नलिखित संकेतक हैं:
- ताकत का सामान्य नुकसान;
- पसीना बढ़ा;
- समय-समय पर बुखार की उपस्थिति;
- बिना किसी स्पष्ट कारण के खांसी;
- सूजन।
बाद में यह प्रोसेसउरोस्थि के अंदर कॉलरबोन के नीचे स्थित लिम्फ नोड्स शामिल होने लगते हैं। कुछ मामलों में वंक्षण लिम्फोग्रानुलोमैटोसिस हो सकता है।
और भी अधिक के लिए देर के चरणरेट्रोपेरिटोनियम और मीडियास्टिनम में एक विशाल ट्यूमर दिखाई देता है। यह श्वासनली, सुपीरियर वेना कावा के संपीड़न का कारण बन सकता है, जिससे सांस की तकलीफ होती है, प्लीहा में उल्लेखनीय वृद्धि होती है। इस दौरान मरीज की हालत गंभीर बताई जा रही है।
 निम्नलिखित लक्षण प्रकट होते हैं:
निम्नलिखित लक्षण प्रकट होते हैं:
- तापमान लगातार 37.5 ° और ऊपर रखा जाता है;
- रात में पसीना बढ़ जाता है;
- अचानक वजन कम होना, जिसमें एक व्यक्ति अपने कुल शरीर के वजन का 10% से अधिक खो सकता है;
- त्वचा में लगातार खुजली होती रहती है।
लिम्फोग्रानुलोमैटोसिस का निदान
एल्गोरिथ्म का संचालन चिकित्सा परीक्षणडॉक्टर द्वारा नोड्स के स्थानीयकरण, उनके घनत्व, स्थिरता, उनके आसपास के ऊतकों की स्थिति के आधार पर निर्धारित किया जाता है। हिस्टोलॉजिकल निष्कर्षों द्वारा निदान किया जा सकता है। इस प्रयोजन के लिए, प्रभावित लिम्फ नोड की बायोप्सी की जानी चाहिए। अपने मूल्यांकन के परिणामों के आधार पर, चिकित्सक रोग की उपस्थिति और उसके विकास के चरण को निर्धारित करता है।
यह भी उपयोग किया निम्नलिखित तरीकेनिदान:

किस्में और अन्य समान रोग
ऐसे पैथोलॉजी हैं जिनके समान नाम और समान लक्षण हैं, अंग क्षति का मुख्य स्रोत जिसमें लसीका है। इन सभी रोगों की एक विशिष्ट विशेषता यह है कि उनके विकास के दौरान लिम्फ नोड्स अत्यधिक विस्तारित होते हैं।
 उनमें से एक लिम्फोग्रानुलोमा वेनेरियम है - तथाकथित यौन लिम्फोग्रानुलोमैटोसिस, जो है स्पर्शसंचारी बिमारियों, ज्यादातर मामलों में हड़ताली त्वचाऔर लिम्फ नोड्स।
उनमें से एक लिम्फोग्रानुलोमा वेनेरियम है - तथाकथित यौन लिम्फोग्रानुलोमैटोसिस, जो है स्पर्शसंचारी बिमारियों, ज्यादातर मामलों में हड़ताली त्वचाऔर लिम्फ नोड्स।
दुर्लभ, लेकिन अभी भी पाया जाता है मेडिकल अभ्यास करनालिम्फैंगियोमैटोसिस रोग। यह लसीका प्रणाली में होने वाला एक कम समझा जाने वाला दोष है। यह लसीका संरचनाओं के विकास से अलग है, जिसमें विभाजन से अलग कई गुहाएं और दरारें शामिल हैं। रोग सबसे अधिक बार थोरैसिक डक्ट, लिम्फ नोड्स और मीडियास्टिनम, फेफड़ों में स्थित वाहिकाओं को प्रभावित करता है। पेट की गुहाऔर रेट्रोपरिटोनियल ऊतक, कोमल ऊतक, प्लीहा, गुर्दे, हड्डियाँ।
लसीका के ऊतकों को प्रभावित करने वाले ऑन्कोलॉजिकल प्रकार के पैथोलॉजी में एक बीमारी शामिल है। यह आकार में लिम्फ नोड्स में वृद्धि के साथ-साथ महत्वपूर्ण क्षति की विशेषता है। आंतरिक अंगजिसके अंदर लिम्फोसाइट्स अनियंत्रित मात्रा में जमा हो जाते हैं।
चिकित्सा पद्धति में, आप लिम्फोप्लाज़मोसिज़ और लिम्फोग्रानुलोसिस जैसे नाम भी पा सकते हैं, जिसका सार लसीका के एक घातक घाव के लिए भी आता है।
संबंधित वीडियो - लिम्फोग्रानुलोमैटोसिस
हॉजकिन रोग के विकास के लिए पूर्वानुमान
हॉजकिन रोग का निदान करते समय, सबसे पहले, रोगी इस बात में रुचि रखते हैं कि क्या यह वास्तव में कैंसर है या नहीं? प्रैग्नेंसी का भी कोई छोटा महत्व नहीं है, मेटास्टेस किन परिस्थितियों में हो सकते हैं और इस विकृति वाले लोग कितने समय तक उपचार के बाद जीवित रहते हैं? यह बीमारी ऑन्कोलॉजी से संबंधित है। इसके विकास का पूर्वानुमान काफी हद तक अलग-अलग कारकों पर निर्भर करता है जैसे कि उम्र, लिंग, साथ की बीमारियाँ, पिछला उपचार।
लिम्फोग्रानुलोमैटोसिस में जीवन रक्षा रोग के चरण पर भी निर्भर करता है। यह पांच साल की अवधि में अनुमानित है:
- चरण 1 और 2 उपचार के बाद 90% जीवित रहने की दर की विशेषता है;
- स्टेज 3ए में, जीवित रहने की दर 80% है;
- स्टेज 3बी पर - 60%;
- चरण 4 में, अधिकतर 5 साल बाद, 45% से कम लोग जीवित रहते हैं।
सामान्य तौर पर, लिम्फोग्रानुलोमैटोसिस बच्चे होने की संभावना को पूरी तरह से बाहर नहीं करता है, लेकिन यह याद रखना चाहिए कि गर्भावस्था, साथ ही साथ शारीरिक व्यायाम, रखरखाव चिकित्सा के नियमों का उल्लंघन अवांछित रिलैप्स को भड़का सकता है।
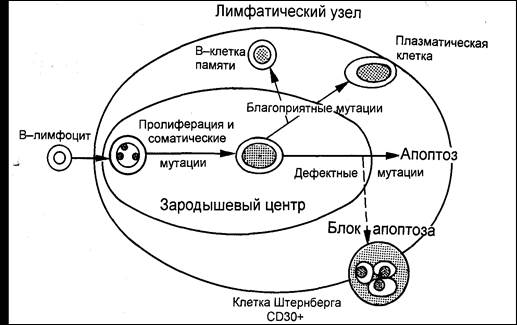
ग्रेन्युलोमास और बेरेज़ोव्स्की-स्टर्नबर्ग कोशिकाओं (कोशिकाओं का एक रूपात्मक रूप से पृथक समूह जो कुछ भी नहीं दिखता है) के साथ लिम्फोइड ऊतक में एक घातक परिवर्तन को "लिम्फोग्रानुलोमैटोसिस" (लसीका तंत्र का कैंसर) कहा जाता है। रोग का मुख्य लक्षण लिम्फ नोड्स में उल्लेखनीय वृद्धि है। दूसरा नाम हॉजकिन रोग है।
विदेशों में अग्रणी क्लीनिक
लिम्फोग्रानुलोमैटोसिस क्या है?
थॉमस हॉजकिन एक ब्रिटिश डॉक्टर हैं जिन्होंने पहली बार सुझाव दिया था कि बढ़े हुए लिम्फ नोड्स परिणाम नहीं हैं भड़काऊ प्रक्रियाया किसी अन्य ट्यूमर के मेटास्टेस, और वे एक स्वतंत्र बीमारी हैं। ट्यूमर में बड़ी बहुसंस्कृति कोशिकाएं होती हैं जो प्रभावित लिम्फ नोड्स में स्थानीयकृत होती हैं।
रोग आबादी के एक युवा समूह को प्रभावित करता है: बच्चे, किशोर, प्रसव उम्र के वयस्क। शिखर 14 से 35 वर्ष की आयु में आता है। 50 वर्षों के बाद रोग का विकास भी देखा जाता है। पुरुषों के बीमार होने की संभावना 40% अधिक होती है। रोग की आवृत्ति स्थिर है और सालाना प्रति मिलियन जनसंख्या पर 25 मामले हैं।
कारण
रोग के विकास में योगदान देने वाला सटीक कारण वर्तमान में अज्ञात है। हॉजकिन का लिंफोमा परिवार के सदस्यों के बीच पारित नहीं होता है। समान जुड़वां बच्चों में उच्च जोखिम (99% तक)। लिम्फोग्रानुलोमैटोसिस (बी-सेल लिंफोमा) की उपस्थिति संभवतः एपस्टीन-बार वायरस (हर्पीसवायरस टाइप चार) से जुड़ी है। यह जुड़ाव इस तथ्य के कारण है कि वायरस बी-लिम्फोसाइटों में नवीनीकृत (प्रतिकृति) होता है और विभाजन द्वारा उनके प्रजनन को सक्रिय करता है।
रोग के पहले लक्षण और परिपक्व लक्षण
रोग अवअधोहनुज और ग्रीवा लिम्फ नोड्स में वृद्धि के साथ शुरू होता है। शुरुआती चरणों में, नोड घने होते हैं, बहुत दर्दनाक नहीं होते हैं, मोबाइल, चेरी फल की तरह महसूस होता है, जो एक सेब या अधिक के आकार तक बढ़ सकता है। बढ़े हुए नोड की मात्रा के संबंध में कोई विशेष क्रम नहीं है। प्रत्येक व्यक्तिगत मामले में इसका मूल्य अलग-अलग है।
बाद में पैथोलॉजिकल प्रक्रियासबक्लेवियन लिम्फ नोड्स, इंट्राथोरेसिक (मीडियास्टिनल) शामिल हैं, शायद ही कभी वंक्षण।
देर से संकेत रेट्रोपेरिटोनियल स्पेस, मिडियास्टिनम में एक बड़े पैमाने पर ट्यूमर हैं, जो ट्रेकेआ, बेहतर वेना कैवा के संपीड़न का कारण बन सकता है, रोगियों को सांस की तकलीफ होती है। तिल्ली काफी बढ़ जाती है, कभी-कभी इसका आकार इतना बड़ा होता है कि अंग उदर गुहा के आधे हिस्से पर कब्जा कर लेता है। रोगी की स्थिति गंभीर है, शरीर का तापमान 37.5 डिग्री सेल्सियस है, रात में भारी पसीना आता है, वजन में तेज कमी (शरीर के कुल वजन का 10% से अधिक), लगातार त्वचा में खुजली होती है।
शरीर में रोग के वितरण के चरण:
- एकान्त लिम्फ नोड्स।
- डायाफ्राम के एक तरफ नोड्स के विभिन्न समूह।
- डायाफ्राम (उन्नत कैंसर) के दोनों तरफ नोड्स के समूह।
- अंगों और ऊतकों को नुकसान।
विदेशों में क्लीनिक के अग्रणी विशेषज्ञ
हॉजकिन रोग का निदान कैसे किया जाता है?
परीक्षा एल्गोरिथ्म नोड्स के स्थानीयकरण, उनकी स्थिरता और घनत्व, साथ ही आसपास के ऊतकों की स्थिति पर निर्भर करता है।
निदान केवल हिस्टोलॉजिकल निष्कर्षों पर आधारित है। इसके लिए प्रभावित व्यक्ति की बायोप्सी की जाती है लसीका ग्रंथि. मोर्फोलॉजिस्ट परिणाम का मूल्यांकन करता है और, उसके निष्कर्ष के आधार पर, अंतिम निदान स्थापित किया जाता है।
महत्वपूर्ण!
नोड्स में समान वृद्धि तपेदिक, सारकॉइडोसिस (अंगों को दानेदार क्षति, अक्सर फेफड़े), सिफलिस, कोलेजनोज (संयोजी ऊतक विकृति) जैसे रोगों के लिए विशिष्ट है। इसलिए, नोड्स की विशिष्टता केवल ऊतक के नमूनों की रूपात्मक परीक्षा द्वारा निर्धारित की जाती है।
अन्य नैदानिक तरीके:
- नोड्स, प्लीहा, यकृत का टटोलना;
- टॉन्सिल की परीक्षा;
- इलियाक विंग से अस्थि मज्जा की परीक्षा;
- सीटी ( सीटी स्कैन) छातीऔर उदर गुहा;
- जिगर और गुर्दे के कार्य के विश्लेषण के साथ नैदानिक और जैव रासायनिक रक्त परीक्षण;
- पीईटी ─ लेबल वाले ग्लूकोज के साथ पॉज़िट्रॉन एमिशन टोमोग्राफी;
- ईसीजी और इको-कार्डियोग्राफी ─ की जाती है यदि कार्डियोटॉक्सिसिटी के साथ कीमोथेरेपी दवाओं के साथ उपचार अपेक्षित है;
- गैस्ट्रोइंटेस्टाइनल ट्रैक्ट की एंडोस्कोपिक परीक्षा ─ अगर आगामी थेरेपी से पाचन तंत्र के म्यूकोसा में अल्सरेटिव परिवर्तन हो सकते हैं।
लिम्फोग्रानुलोमैटोसिस का उपचार। वैज्ञानिक चिकित्सा और लोक उपचार
लिम्फोग्रानुलोमैटोसिस का उपचार अंतरराष्ट्रीय प्रोटोकॉल के अनुसार सख्ती से किया जाता है। उपचार की मात्रा घाव की मात्रा से मेल खाती है, इसलिए चिकित्सा का विकल्प हमेशा व्यक्तिगत होता है।
पहला चरण पॉलीकेमोथेरेपी है, जहां रणनीति महत्वपूर्ण है - अधिकतम खुराक और न्यूनतम अंतराल। कुछ मामलों में (हमेशा नहीं), निकालने के लिए विकिरण चिकित्सा का उपयोग किया जाता है अवशिष्ट प्रभाव. पाठ्यक्रमों की संख्या, उनकी तीव्रता, क्षेत्रों के लिए रेडियोथेरेपीप्रत्येक रोगी के लिए अलग से निर्धारित।
महत्वपूर्ण!
लिम्फोग्रानुलोमैटोसिस के लिए कीमोथेरेपी का पुरुष जनन कोशिकाओं पर विनाशकारी प्रभाव पड़ता है। और चूंकि युवा पुरुष ज्यादातर बीमार होते हैं, इसलिए उपचार से पहले, सभी को क्रायोप्रिजर्वेशन (ठंड) और भंडारण के लिए एक विशेष बैंक में वीर्य द्रव पास करना चाहिए। भविष्य में बच्चे पैदा करने का यही एकमात्र तरीका है। महिलाओं में, स्थिति सरल है, दवा ने हार्मोनल दवाओं के साथ अवरुद्ध करके कीमोथेरेपी के दौरान अंडाशय की रक्षा करना सीख लिया है।
चिकित्सा उपचार अक्सर साथ जोड़ा जाता है लोग दवाएं. ठीक से चयनित जड़ी बूटियों का उपयोग इसमें योगदान देता है:
- ट्यूमर के विकास को धीमा करना या रोकना ─ चागा मशरूम, टैंसी, कैलेंडुला, अल्फाल्फा, जिनसेंग, सेंट जॉन पौधा;
- कीमोथेरेपी दवाओं के शरीर को साफ करना - यारो, डिल बीज, ऋषि, केला, मीठा तिपतिया घास;
- हेमेटोपोएटिक फ़ंक्शन की बहाली ─ लाल चुकंदर का रस, बिछुआ;
- शरीर की प्रतिरोधक क्षमता बढ़ाना ─ रास्पबेरी, प्रोपोलिस टिंचर, एलो सिरप।
इन जड़ी बूटियों से आसव, काढ़े, जूस, हर्बल तैयारियां तैयार की जाती हैं।
याद है!

पूर्वानुमान और उत्तरजीविता
रोग पुनरावर्तन दे सकता है, और उनमें से 70% उपचार और जटिलताओं के बाद 2-3 वर्षों में होते हैं।
शुरुआती जटिलताएं:
- जठरांत्र म्यूकोसा को नुकसान;
- ऊपरी संक्रमण श्वसन तंत्रऔर निमोनिया;
- जिगर को विषाक्त क्षति;
- हेपेटाइटिस बी और सी
देर से जटिलताएं:
- माध्यमिक ट्यूमर;
- हृदय रोग;
- ऑस्टियोपोरोसिस;
- थायरॉइड डिसफंक्शन;
- बांझपन।
रोग के ठीक से स्थापित चरण और पर्याप्त उपचार के साथ, ठीक होने की सफलता दर 90% या अधिक है। बच्चों में, रिकवरी प्रक्रिया तेज होती है, और रिलैप्स दुर्लभ होते हैं। याद रखने वाली मुख्य बात यह है प्रभावी उपचारतथा शीघ्र उपचारपर्यायवाची हैं।
चरण 1 ─ 4 में 85-90% मामलों में वयस्क रोग के प्रकटीकरण के बिना लंबे समय तक जीवित रहते हैं। 5-10% प्रतिरोधी समूह के मरीज हैं जो उपचार का जवाब नहीं देते हैं। 5-10% ─ हॉजकिन्स रोग के पुनरावर्तन के साथ। डॉक्टरों, रोगी और उसके परिवार के संयुक्त प्रयासों से ही उपयोग कर रहे हैं आधुनिक तरीकेउपचार, पर काबू पाया जा सकता है हॉजकिन का रोग.
आज हम लिम्फोग्रानुलोमैटोसिस नामक भयानक बीमारी के बारे में महत्वपूर्ण जानकारी सीखेंगे। ऐसे के बारे में पैथोलॉजिकल स्थितिरोगी के मामले में बोलना उचित है मैलिग्नैंट ट्यूमरअतिवृद्धि लिम्फोइड ऊतक और विशिष्ट कोशिकाओं द्वारा गठित। ऐसी महत्वपूर्ण खोज के लिए अपना जीवन समर्पित करने वाले तीन वैज्ञानिकों के सम्मान में उन्हें बेरेज़ोव्स्की-स्टर्नबर्ग-रीड सेल कहा जाता है।
ऐसे लोग हैं जो थोड़ा संदेह करते हैं कि लिम्फोग्रानुलोमैटोसिस कैंसर है या नहीं। रोग ऑन्कोलॉजिकल समूह से संबंधित है, जिसका अर्थ है कि यह अभी भी गंभीर के साथ एक कैंसर रोग है नैदानिक तस्वीर. लिंग की परवाह किए बिना ऐसा निदान किसी भी उम्र में हो सकता है, लेकिन, ज्यादातर मामलों में, कुछ निर्भरता का पता लगाया जा सकता है:
- पहला जोखिम समूह - बच्चों में किशोरावस्था 15 साल से 30 साल की उम्र तक, लिम्फोग्रानुलोमैटोसिस की सबसे बड़ी गतिविधि बीस साल की उम्र में होती है। पुरुषों और महिलाओं में घटना लगभग समान है;
- दूसरा जोखिम समूह पचास वर्ष की आयु के बाद परिपक्व लोगों में है। यह मुख्य रूप से आबादी का आधा पुरुष है जो प्रभावित होता है।
वैसे, लिम्फोग्रानुलोमैटोसिस का दूसरा नाम है - हॉजकिन रोग। इसलिए, इसे अन्य स्रोतों में मिलते समय, आपको इस संबंध को ध्यान में रखना चाहिए।
लिम्फोग्रानुलोमैटोसिस के कारण
लिम्फोग्रानुलोमैटोसिस की उत्पत्ति की प्रकृति अभी भी एक प्रश्न है जिसका वैज्ञानिकों के पास सटीक और निश्चित उत्तर नहीं है। व्यवहार में, विशेषज्ञों ने क्षेत्रीय कारक के बीच संबंध को पकड़ लिया है, क्योंकि बस्तियों के कुछ समूहों में घटना काफी अधिक है। यह पहली बार नहीं है कि बाहरी वातावरण और इसके वायरस घटना दर निर्धारित करते हैं।
रक्त परीक्षणों में लिम्फोग्रानुलोमैटोसिस के लक्षण हॉजकिन के लिंफोमा के प्रारंभिक निदान के लिए सबसे सरल और सबसे विश्वसनीय तरीकों में से एक हैं।
मानव प्रतिरक्षा के मुख्य सैनिक लिम्फोसाइट्स हैं। यह ल्यूकोसाइट्स के प्रकारों में से एक है, जिसके कारण लोग या तो बीमार नहीं पड़ते या ठीक नहीं होते।
पर ल्यूकोसाइट सूत्रवयस्कों में, लिम्फोसाइटों की संख्या कम से कम एक चौथाई है, बच्चों में यह आंकड़ा 50% तक पहुंच जाता है।
लिम्फोसाइट्स विभिन्न रोगजनकों के प्रति एंटीबॉडी उत्पन्न करते हैं, और इसमें भाग भी लेते हैं सेलुलर प्रतिरक्षा, उन कोशिकाओं को नष्ट करना जो मानक को पूरा नहीं करती हैं, उदाहरण के लिए, घातक।
लसीका प्रणाली रक्त वाहिकाओं द्वारा एकजुट नोड्स का एक नेटवर्क है। इस प्रणाली में एक नियोप्लास्टिक (घातक) प्रक्रिया को लिम्फोमा कहा जाता है।
लिम्फोसाइट्स पुनर्जन्म होते हैं और अनियंत्रित रूप से विभाजित होते हैं, प्रक्रिया धीरे-धीरे पूरे शरीर में फैलती है, विभिन्न अंगों को प्रभावित करती है।
लिंफोमा एक बीमारी नहीं है, बल्कि लगभग तीस किस्मों का एक पूरा समूह है। प्रत्येक लिंफोमा का अपना नाम होता है, क्योंकि यह पाठ्यक्रम, निदान और उपचार में काफी भिन्न होता है।
सबसे अधिक सामान्य वर्गीकरणसभी लिंफोमा को हॉजकिन के लिंफोमा (लिम्फोग्रानुलोमैटोसिस) और गैर-हॉजकिन के लिंफोमा में विभाजित करने की अनुमति देता है।
लिम्फोग्रानुलोमैटोसिस के विशिष्ट लक्षण और गैर-हॉजकिन लिम्फोमा से उनका अंतर रीड-बेरेज़ोव्स्की-स्टर्नबर्ग कोशिकाएं हैं। इन विशालकाय कोशिकाओं को में देखा जा सकता है सूक्ष्मदर्शी द्वारा परीक्षणबायोप्सी।
हॉजकिन का लिंफोमा 2001 में विश्व स्वास्थ्य संगठन (WHO) द्वारा पेश किया गया एक नाम है। दुसरे नाम: हॉजकिन रोग, लिम्फोग्रानुलोमैटोसिस, घातक ग्रेन्युलोमा।
19वीं शताब्दी के पूर्वार्द्ध में ब्रिटिश चिकित्सक थॉमस हॉजकिन द्वारा इस बीमारी का अध्ययन किया गया था। उन्होंने बढ़े हुए लिम्फ नोड्स, यकृत और प्लीहा वाले सात रोगियों को पहली बार वैज्ञानिक समुदाय के ध्यान में लाते हुए देखा।

हॉजकिन के रोगियों की मृत्यु हो गई क्योंकि उस समय यह बीमारी लाइलाज थी, लेकिन आधुनिक दवाईबीमारी पर काबू पाने में काफी प्रगति करता है।
यह रोग बच्चों और वयस्कों दोनों में होता है, अधिकांश लोग 15-40 वर्ष की आयु में बीमार हो जाते हैं।
आंकड़ों के मुताबिक, यह बीमारी प्रति 100,000 लोगों पर 2.3 लोगों को प्रभावित करती है। पुरुषों (वयस्कों और बच्चों) पर बीमारों के बीच एक छोटा सा प्रभाव पड़ता है।
रोग के कारण अज्ञात हैं, लेकिन वैज्ञानिक उनमें से एक वंशानुगत कारक को बाहर करने का प्रयास करते हैं, क्योंकि एक परिवार में लिम्फोग्रानुलोमैटोसिस के मामले दुर्लभ हैं।
हालांकि, कुछ प्रकार के लिंफोमा मनुष्यों में आश्चर्यजनक आवृत्ति के साथ होते हैं, जिनमें सबसे आम एपस्टीन-बार वायरस वाले बच्चे भी शामिल हैं।
हॉजकिन के लिंफोमा की किस्में और रोग का निदान
रीड-बेरेज़ोव्स्की-स्टर्नबर्ग कोशिकाओं की उपस्थिति के लिए प्रभावित ऊतक की बायोप्सी का अध्ययन हॉजकिन रोग के निदान में एक अनिवार्य वस्तु है।
कई वैज्ञानिकों का मानना है कि ये विशालकाय ट्यूमर हैं, और बाकी सेलुलर परिवर्तन और फाइब्रोसिस एक प्रतिक्रिया के रूप में होते हैं। प्रतिरक्षा तंत्रघातक प्रक्रिया के लिए।
बायोप्सी की तस्वीर के आधार पर, चार प्रकार के लिम्फोग्रानुलोमैटोसिस को प्रतिष्ठित किया जाता है।
लिम्फोहिस्टियोसाइटिक लिम्फोग्रानुलोमैटोसिस रोग के सभी मामलों में लगभग 15% के लिए जिम्मेदार है। वे आमतौर पर 35 वर्ष से कम आयु के पुरुषों को प्रभावित करते हैं।
रीड-बेरेज़ोव्स्की-स्टर्नबर्ग कोशिकाओं के कम प्रसार के साथ विविधता को बड़ी संख्या में परिपक्व लिम्फोसाइटों की विशेषता है।
रोग के इस प्रकार को निम्न-श्रेणी का माना जाता है और यदि इसका जल्दी पता चल जाता है, तो उपचार में रोग का निदान अच्छा होता है।
गांठदार काठिन्य संस्करण सबसे आम है, रोगियों के 40-50% के लिए लेखांकन, ज्यादातर युवा महिलाएं।
रोग आमतौर पर मीडियास्टिनल लिम्फ नोड्स में स्थानीय होता है, एक अच्छा रोग का निदान होता है। रीड-बेरेज़ोव्स्की-स्टर्नबर्ग कोशिकाओं के लैकुनर कोशिकाओं के संयोजन में मुख्य विशेषता।
लिम्फोग्रानुलोमैटोसिस के लगभग 30% मामलों में मिश्रित सेल किस्म होती है।
एक नियम के रूप में, रोग विकासशील देशों के निवासियों की विशेषता है, और मुख्य रूप से बच्चों या बुजुर्गों (लड़कों और पुरुषों) में पाया जाता है।
कोशिकाओं को बहुरूपता (विविधता) की विशेषता है, उनमें से कई रीड-बेरेजोव्स्की-स्टर्नबर्ग कोशिकाएं हैं।
लिम्फोग्रानुलोमैटोसिस, जो लिम्फोइड ऊतक को दबा देता है, एक दुर्लभ किस्म है, 5% से अधिक मामलों में नहीं। ज्यादातर मरीज बुजुर्ग हैं, बच्चों में यह बीमारी नहीं होती है।
बायोप्सी में मुख्य रूप से रीड-बेरेजोव्स्की-स्टर्नबर्ग कोशिकाएं होती हैं, और लिम्फोसाइट्स बिल्कुल नहीं होते हैं।
बच्चों और वयस्कों में लिम्फोग्रानुलोमैटोसिस के निदान में कई अनिवार्य तरीके शामिल हैं।
उनमें से, बढ़े हुए लिम्फ नोड्स के लिए एक शारीरिक परीक्षा, एक विस्तृत इतिहास का संग्रह, विशेष रूप से पहचान करने के लिए विशेषता लक्षण(पिछले छह महीनों के लिए):
- 10% से अधिक का अकारण वजन कम होना;
- 38 डिग्री सेल्सियस तक शरीर के तापमान पर बुखार की स्थिति;
- विपुल पसीना।
निदान में सर्जिकल बायोप्सी और बोन मैरो बायोप्सी भी शामिल है, प्रयोगशाला अनुसंधानरक्त (सामान्य और जैव रासायनिक विश्लेषण), मायलोग्राम, छाती का एक्स-रे।
रक्त परीक्षण में हॉजकिन का लिंफोमा
बच्चों और वयस्कों में लिम्फोग्रानुलोमैटोसिस के लिए रक्त परीक्षण में परिवर्तन विशिष्ट नहीं हैं, अर्थात, इसी तरह के लक्षण कई अन्य बीमारियों के लक्षण हैं।
हालांकि विभिन्न लक्षणएक साथ लिया गया (रक्त गणना, इतिहास, शारीरिक परीक्षण निष्कर्ष) लिम्फोग्रानुलोमैटोसिस का सुझाव देते हैं, जिसे विशिष्ट लक्षणों को लक्षित करने वाले आगे के निदान द्वारा निश्चित रूप से पुष्टि या खंडन किया जा सकता है।
हालांकि, इसकी सादगी, पहुंच और उच्च सूचना सामग्री के कारण, नैदानिक और जैव रासायनिक रक्त परीक्षण प्रारंभिक निदान का एक अनिवार्य चरण है।
KLA और रक्त जैव रसायन का एक अध्ययन निश्चित रूप से लिम्फोमा के प्रकार और विविधता के बारे में जानकारी प्रदान नहीं करता है और, तदनुसार, उनसे उपचार प्रोटोकॉल निर्धारित करना असंभव है, हालांकि पूर्वानुमान के बारे में प्रारंभिक विचार प्राप्त किए जा सकते हैं।
लिम्फोग्रानुलोमैटोसिस के लिए रक्त परीक्षण में लक्षण:
पर जैव रासायनिक विश्लेषणबच्चों और वयस्कों में लिम्फोग्रानुलोमैटोसिस के निदान के लिए रक्त सबसे अधिक संकेतक हैं:
- प्रोटीन तीव्र सूजन प्रक्रियाओं की विशेषता;
- जिगर परीक्षण।
रक्त में प्रोटीन की मात्रा में वृद्धि रोग प्रक्रिया के लिए शरीर की प्रतिक्रिया है।
लिम्फोग्रानुलोमैटोसिस के साथ, प्रोटीन दसियों हो जाते हैं, और कभी-कभी सैकड़ों गुना अधिक, वे बेअसर हो जाते हैं विषैला प्रभावट्यूमर कोशिकाएं, और उनकी संख्या भड़काऊ प्रक्रिया की डिग्री को इंगित करती है।
यकृत परीक्षण आपको यकृत को नुकसान की डिग्री निर्धारित करने की अनुमति देते हैं, जो कि लिम्फोग्रानुलोमैटोसिस के मामले में एक बड़ा भार है। मूल्य जितना सामान्य होगा, उपचार का पूर्वानुमान उतना ही बेहतर होगा।
