पहली तिमाही की जांच से भ्रूण के विकास के साथ-साथ गर्भावस्था के दौरान महिला की स्थिति का पता चलता है। यह आमतौर पर गर्भाधान के बाद ग्यारहवें से तेरहवें सप्ताह तक किया जाता है। कुछ गर्भवती माताओं के लिए स्क्रीनिंग शब्द पूरी तरह से स्पष्ट नहीं है। जो लोग पहली बार जन्म देने जा रहे हैं, उनके लिए यह और भी कम स्पष्ट है कि परीक्षा में कौन सी प्रक्रियाएँ शामिल हैं और उनके माध्यम से क्या सीखा जा सकता है।
पहली तिमाही की स्क्रीनिंग: यह क्या है
के लिए बहुत शब्द चिकित्सा परीक्षणगर्भावस्था के दौरान महिलाएं, अंग्रेजी स्क्रीन से आती हैं, जिसका अर्थ है "झारना", "क्रमबद्ध करना"। ये चिकित्सा परीक्षण हैं जो विभिन्न रोगों की पहचान करने के लिए रोगियों के एक निश्चित दल पर किए जाते हैं। गर्भवती महिलाओं के मामले में, स्क्रीनिंग का मतलब है जैव रासायनिक विश्लेषणरक्त और अल्ट्रासाउंड, जो बच्चे के अंतर्गर्भाशयी विकास की लगभग पूरी तस्वीर दे सकते हैं।
गर्भावस्था के दौरान पहली जांच एक सीमित समय सीमा में की जाती है। अध्ययन गर्भावस्था के 13वें सप्ताह के दसवें सप्ताह से छठे दिन तक किया जा सकता है। यह भ्रूण का पहला अध्ययन है, जिसमें गर्भवती मां के शिरापरक रक्त का अध्ययन और पहला अल्ट्रासाउंड शामिल है।
पहली तिमाही के स्क्रीनिंग डेटा के लिए धन्यवाद, डॉक्टर पर्याप्त पता लगाता है एक बड़ी संख्या कीविकृति। इनमें शामिल हैं: डाउन सिंड्रोम, डी लैंग, एडवर्ड्स, स्मिथ-ओपिट्स, पटौ, ट्रिपलोइडी, सीएनएस पैथोलॉजी, और ओम्फालोसेले। इसके अलावा, पहली स्क्रीनिंग आपको गर्भकालीन आयु का सटीक निर्धारण करने की अनुमति देती है।
जैव रासायनिक विश्लेषण क्या दर्शाता है?
इस बायोमटेरियल का अध्ययन करते समय, डॉक्टर सबसे पहले सामग्री को देखते हैं कोरियोनिक गोनाडोट्रोपिन, या एचसीजी। यदि इसका स्तर कम है, तो प्लेसेंटा की विकृति है। अगर एचसीजी स्तर, इसके विपरीत, उच्च है, यह संभव है कि भ्रूण में गुणसूत्र संबंधी असामान्यताएं हों। यह एकाधिक गर्भावस्था का संकेत भी दे सकता है।
इसके अलावा, विश्लेषण आपको ए-प्रोटीन, या पीएपीपी-ए के स्तर का पता लगाने की अनुमति देता है। यदि इसकी सामग्री कम हो जाती है, तो भ्रूण में डाउन सिंड्रोम और अन्य तथाकथित ट्राइसॉमी विकसित होने की संभावना है। PAPP-A की कम सामग्री भ्रूण अपरा अपर्याप्तता या कुपोषण का संकेत दे सकती है। यह गर्भपात के खतरे को भी इंगित करता है।
यदि प्रोटीन का स्तर ऊंचा हो जाता है, तो भ्रूण या प्लेसेंटा का वजन बहुत अधिक होता है, या बाद वाला बहुत कम होता है। यह पता लगाने के लिए कि गर्भावस्था के दौरान एक महिला के रक्त में PAPP-A की मात्रा में वृद्धि या कमी का कारण क्या है, उसे एमनियोसेंटेसिस या एमनियोटिक द्रव परीक्षण के लिए भेजा जाता है। बिल्कुल यह विश्लेषणजीन विकृति की पुष्टि या बहिष्करण की अनुमति देगा।
पहली तिमाही में स्क्रीनिंग और अल्ट्रासाउंड

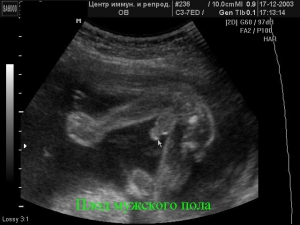
सबसे रोमांचक और महत्वपूर्ण विश्लेषणगर्भावस्था के शुरुआती हफ्तों में अल्ट्रासाउंड है। पहली प्रक्रिया के दौरान, डॉक्टर भ्रूण की लंबाई, या केटीआर की जांच करता है, जो कि कोक्सीगल-पार्श्विका आकार के साथ-साथ सिर के आकार से ज्यादा कुछ नहीं है।
प्रारंभिक चरण में, डॉक्टर, अल्ट्रासाउंड के लिए धन्यवाद, नाक की हड्डी के आयामों का भी मूल्यांकन करता है, जो डाउन सिंड्रोम के विकास का संकेत दे सकता है। इसका आकार केवल 12 सप्ताह में पता लगाया जा सकता है। नाक की हड्डी का मान तीन मिलीमीटर है।
पहली तिमाही का अल्ट्रासाउंड स्कैन इस बात की जानकारी देता है कि मस्तिष्क कैसे विकसित होता है। विभिन्न हड्डियों, पेट, हृदय और रक्त वाहिकाओं की लंबाई भी मापी जाती है, यह पता चलता है कि सप्ताह 13 तक भ्रूण में बनने वाले सभी आंतरिक अंग जगह पर हैं या नहीं।
गर्भावस्था की अवधि के आधार पर, भ्रूण के विभिन्न विकृति का एक अन्य मार्कर कॉलर ज़ोन का आकार है। यदि भ्रूण 10 सप्ताह का है, तो इसका मान 2.2 मिमी से अधिक नहीं है, लेकिन 1.5 मिमी से कम नहीं है। 13 वें सप्ताह में, इसका आकार 1.7-2.7 मिमी की सीमा में होना चाहिए।
अंत में, पहली तिमाही के दौरान, अल्ट्रासाउंड हृदय गति में अंतर्दृष्टि प्रदान कर सकता है। पहली तिमाही की शुरुआत में, सामान्य भ्रूण के दिल को प्रति मिनट लगभग 180 बीट करना चाहिए, और 13 सप्ताह में - केवल 147-171।
पहली अल्ट्रासाउंड परीक्षा न केवल पेट से की जा सकती है, बल्कि ट्रांसवेजिनल रूप से भी की जा सकती है। यदि परीक्षा पेट की है, तो सटीक परिणामों के लिए आपको भरने के लिए कहा जाएगा मूत्राशय.
पहली स्क्रीनिंग: इसकी तैयारी और परिणाम
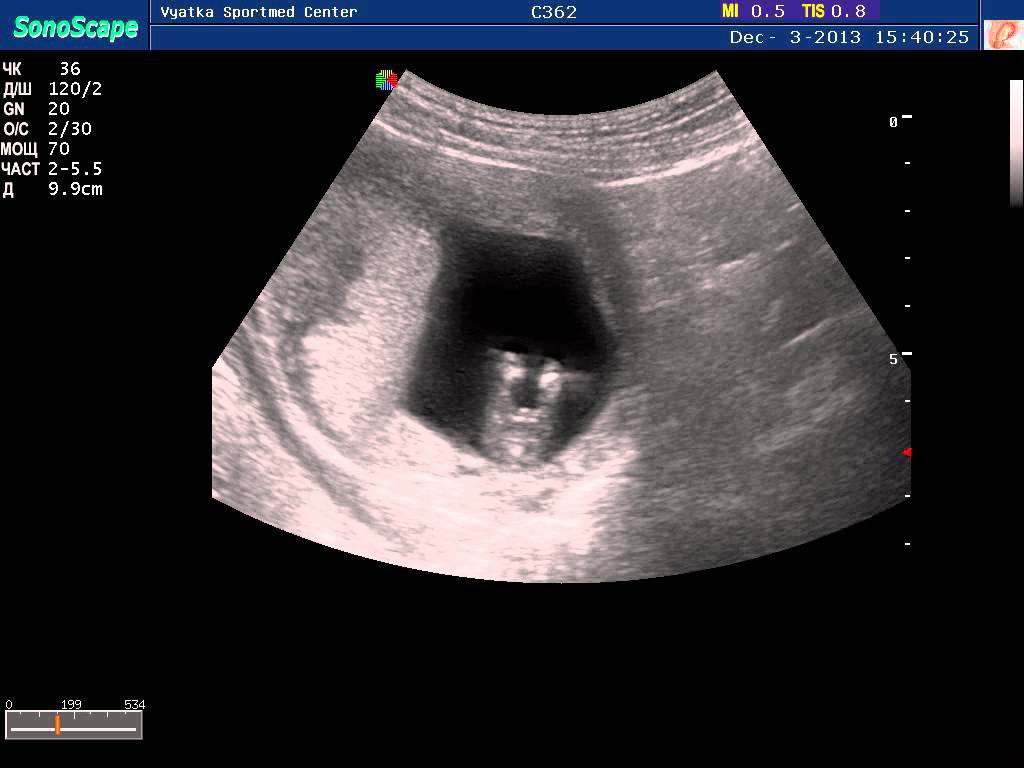
सभी परिणामों के सटीक होने के लिए, एक निश्चित आहार का पालन करना महत्वपूर्ण है। एक दिन में पहले अध्ययन से पहले, और अधिमानतः तीन दिनों में 11-13 सप्ताह में, समुद्री भोजन, चॉकलेट, तले हुए खाद्य पदार्थ, खट्टे फलों को पूरी तरह से बाहर करना आवश्यक है।
यदि आपका पहला पेट का अल्ट्रासाउंड होगा, तो आपको प्रक्रिया से एक घंटे पहले आधा लीटर तरल पीना चाहिए।
कई कारकों के आधार पर पहली तिमाही की स्क्रीनिंग के अलग-अलग परिणाम हो सकते हैं। उदाहरण के लिए, यदि आईवीएफ किया गया था, तो एचसीजी का स्तर थोड़ा अधिक होगा, लेकिन इसके विपरीत, पीएपीपी-ए कम होगा।
की उपस्थितिमे अधिक वज़नगर्भवती माँ के रक्त में सभी पदार्थों की मात्रा बढ़ जाएगी। यदि शरीर का वजन छोटा है, तो इसके विपरीत, इसे कम किया जाता है। यदि गर्भवती महिला मधुमेह से पीड़ित है, तो हार्मोन का स्तर कम हो जाएगा, लेकिन परिणामों की सटीकता बेहद कम होगी।
पहली स्क्रीनिंग के परिणाम काफी सटीक हैं। 10 वें सप्ताह से शुरू होने वाली गर्भधारण अवधि को विकृति की पहचान करने के लिए सबसे अनुकूल माना जाता है, हालांकि, एक सक्षम विशेषज्ञ द्वारा रक्त परीक्षण और अल्ट्रासाउंड की जांच की जानी चाहिए। अक्सर ऐसा होता है कि महिलाओं को गंभीर विकृति का निदान किया जाता है और जन्म के बाद उच्च मृत्यु दर की भविष्यवाणी की जाती है। नतीजतन, उन्हें कृत्रिम जन्म करने की सलाह दी जाती है। लेकिन उनके बाद, भ्रूण में विकृति पाई जाती है, जिसके साथ वह जीवन भर अच्छी तरह से जी सकता था। इसलिए, प्रसवकालीन चिकित्सा में, सटीक निदान करना बेहद मुश्किल है।
भ्रूण विकृति और उनका विवरण
यह पहली तिमाही की स्क्रीनिंग है जो डॉक्टरों और गर्भावस्था की स्थिति में एक महिला दोनों के लिए महत्वपूर्ण है, क्योंकि यदि विभिन्न विकृति का पता लगाया जाता है, तो न्यूनतम स्वास्थ्य परिणामों के साथ गर्भधारण को बाधित किया जा सकता है। दूसरी तिमाही में, यह अब संभव नहीं होगा।
भ्रूण के विकास के दौरान ट्राइसॉमी की विकृति इतनी दुर्लभ नहीं है। उन्हें कैरियोटाइप में एक अतिरिक्त गुणसूत्र की उपस्थिति की विशेषता है, जो कि पूर्ण गुणसूत्र सेट में है।यह इस बात पर निर्भर करता है कि वास्तव में अतिरिक्त गुणसूत्र कहाँ दिखाई देता है, बच्चे को किस प्रकार का सिंड्रोम होगा।
डाउन सिंड्रोम सबसे आम ट्राइसॉमी है। पैथोलॉजी गुणसूत्र 21 पर होती है। सिंड्रोम को प्रारंभिक अवस्था में नाक की अनुपस्थिति की विशेषता है, जो आदर्श नहीं है।
प्रति 800 नवजात शिशुओं में इस सिंड्रोम वाला एक बच्चा होता है। इसके बाद, पैथोलॉजी खुद को प्रकट करती है दिखावटऔर मानसिक विकास में। डाउन सिंड्रोम वाले बच्चे का चेहरा सपाट, छोटी उंगलियां, गर्दन पर त्वचा की तह और आंखों में मंगोलॉयड भट्ठा होता है।
ऐसे बच्चे के जन्म के जोखिम कारक अज्ञात हैं। एकमात्र धारणा मां की उम्र से संबंधित है, क्योंकि जन्म देने वाली महिला जितनी बड़ी होगी, कोशिका विभाजन और गुणसूत्र अलगाव के नियंत्रण में कमी होने की संभावना उतनी ही अधिक होगी।
एक अन्य प्रसिद्ध विकृति गुणसूत्र 18 पर एडवर्ड्स सिंड्रोम है। स्क्रीनिंग इस विकृति को स्थापित कर सकती है यदि शब्द के अनुसार भ्रूण की हृदय गति सामान्य से कम है, यदि नाक की हड्डियां दिखाई नहीं दे रही हैं, तो एक ओम्फालोसेले है, यानी एक गर्भनाल हर्निया है, और गर्भनाल में केवल एक धमनी है।
जन्म के बाद एडवर्ड्स सिंड्रोम क्या है? बाह्य रूप से, यह शरीर की संरचना में विभिन्न विसंगतियों द्वारा प्रकट होता है। बच्चे का जन्म बेहद कम वजन के साथ होता है। उसके पास एक असामान्य . है सामान्य नवजातखोपड़ी का आकार, निचला माथा, और सिर का पिछला भाग बाहर की ओर निकला हुआ है, बच्चे का मुंह छोटा है, तालु फटा हुआ है या होंठ के ऊपर का हिस्सा, स्ट्रैबिस्मस, छोटी गर्दन। एडवर्ड्स सिंड्रोम वाले व्यक्ति में विकृति होती है अलिंद. पैपिलोमा, पार की हुई उंगलियां और पसली की विसंगतियां भी देखी जा सकती हैं।
जोखिम में गर्भवती महिलाओं को आक्रामक निदान के लिए भेजा जाता है, जिसमें कोरियोन बायोप्सी और एमनियोसेटेसिस शामिल हैं।
पटाऊ सिंड्रोम भी ट्राइसॉमी को संदर्भित करता है, जो 13 वीं जोड़ी के गुणसूत्रों में प्रकट होता है। यह कई संकेतों के कारण पहली जांच में पता चला है: गर्भकालीन आयु शरीर के वजन के अनुरूप नहीं है, खोपड़ी की संरचना में विसंगतियां, मस्तिष्क और आंखों के विकास में विकृतियां, एक फांक होंठ और बालों और त्वचा की अनुपस्थिति .
डी लैंग सिंड्रोम भी कई विसंगतियों और विकृतियों की विशेषता है। आंतरिक अंग. यदि यह मातृ रेखा के माध्यम से प्रसारित होता है तो यह उज्जवल दिखाई देता है। इस सिंड्रोम वाले बच्चों में होता है बाहरी संकेतजैसे उलझी हुई भौहें, घने बाल और पलकें, स्ट्रैबिस्मस, अंगुलियों का आंशिक अभाव, ब्राचीसेफली।
अतिरिक्त गुणसूत्रों से जुड़ी विकृति के अलावा, भ्रूण में पहली जांच से केंद्रीय तंत्रिका तंत्र, हृदय या . में असामान्यताएं प्रकट हो सकती हैं कंकाल प्रणाली, आंतरिक अंगों के निर्माण में। लेकिन दूसरी तिमाही की स्क्रीनिंग के दौरान इनका अधिक विस्तार से पता लगाया जा सकता है।
स्क्रीनिंग सबसे पहले डॉक्टर के जोखिम की डिग्री के आकलन के साथ समाप्त होती है। यह स्कोर प्रत्येक संभावित सिंड्रोम के लिए एक अंश के रूप में व्यक्त किया जाता है।
गर्भावस्था के दौरान पहली स्क्रीनिंग आवश्यक प्रयोगशाला और कार्यात्मक अनुसंधान विधियों का एक सेट है जो भ्रूण की रूपात्मक स्थिति और महिला शरीर में परिवर्तन का आकलन करती है।
स्क्रीनिंग परीक्षाओं के उद्देश्य और सूची
भ्रूण की संख्या (अचानक यह आपको दिखाएगा), गर्भकालीन आयु (भ्रूण के मुख्य आयामों के अनुसार निर्धारित), और पहचान करने के लिए पहली तिमाही की स्क्रीनिंग की जाती है। जन्म दोषऔर विकास में विचलन, भ्रूण की शारीरिक संरचनाओं और उसके भ्रूणमितीय संकेतकों पर विशेष ध्यान दें। इसके अलावा, कार्यक्षमता का मूल्यांकन करें महिला शरीर, पुरानी विकृति के लिए मुआवजे की डिग्री और आनुवंशिक रोगों के जोखिम।
इस नैदानिक चरण में शामिल हैं:
- पहली तिमाही का अल्ट्रासाउंड - शरीर की आंतरिक संरचनाओं की स्थिति का एक अल्ट्रासोनोग्राफिक चित्र दिखाता है, उपस्थिति और डिग्री निर्धारित करता है रोग प्रक्रियाएक अंग या दूसरे में। साथ ही अल्ट्रासाउंड की मदद से अंगों के आकार की गणना की जाती है और रक्त प्रवाह संकेतकों का मूल्यांकन किया जाता है।
- नैदानिक रक्त परीक्षण। संचालन की सादगी के बावजूद, यह परीक्षा गर्भवती मां की स्थिति के बारे में बहुत कुछ बता सकती है। उदाहरण के लिए, निम्न स्तरहीमोग्लोबिन एनीमिया को इंगित करता है, उच्च प्रदर्शनल्यूकोसाइट्स और ईएसआर सूजन आदि की उपस्थिति का संकेत देते हैं।
- सामान्य मूत्र विश्लेषण। आपको मूत्र प्रणाली की विकृति, प्रीक्लेम्पसिया के पहले लक्षण और गर्भवती महिलाओं की एडिमा की पहचान करने की अनुमति देता है।
- मानव कोरियोनिक गोनाडोट्रोपिन और PAPP-A के लिए रक्त परीक्षण। गर्भावस्था के तथ्य की पुष्टि करने के अलावा, वे एक विशेष आनुवंशिक असामान्यता पर संदेह करने में भी मदद करते हैं।
गर्भवती महिला ने पहली तिमाही की पूरी स्क्रीनिंग पास करने के बाद, डॉक्टर महिला के मुख्य मापदंडों को ध्यान में रखता है जो अध्ययन के परिणामों को प्रभावित कर सकते हैं:
- उसकी ऊंचाई;
- शरीर का वजन;
- बुरी आदतों की उपस्थिति;
- बोझिल आनुवंशिकता;
- जीर्ण रोग।
शोधित संकेतक
गर्भावस्था के दौरान सभी नियमित जांच एक महिला को यह पता लगाने की अनुमति देती है:
- क्या भ्रूण सुरक्षित रूप से विकसित होता है;
- क्या आनुवंशिक विकृति और जन्म दोषों की उच्च संभावना है;
- अजन्मे बच्चे की गर्भकालीन आयु ज्ञात कीजिए।
निम्नलिखित संकेतकों का निदान करने के लिए गर्भावस्था के पहले तिमाही में अल्ट्रासाउंड उद्देश्यपूर्ण ढंग से किया जाता है:
- भ्रूण के आरोपण का स्थान, अस्थानिक गर्भावस्था का बहिष्करण (90-95% मामलों में, ट्यूबल स्थानीयकरण होता है, बहुत कम बार - अंडाशय पर, मूत्राशय की सीरस झिल्ली, श्रोणि गुहा की आंतरिक दीवार, आदि)। ।)
- भ्रूणों की संख्या का निर्धारण। के बाद से पिछले साल काअक्सर आईवीएफ का सहारा लेते हैं, तो मल्टीपल प्रेग्नेंसी के मामले ज्यादा हो गए हैं।
- भ्रूण की हृदय गति को ट्रैक करना और गिनना, जो इसकी व्यवहार्यता को इंगित करता है, और सामान्य प्रदर्शनहाइपोक्सिया से बाहर निकलें।
- के बारे में डेटा प्राप्त करना अनुमस्तिष्क-पार्श्विका आकार, जिसकी गणना पार्श्विका क्षेत्र के उभरे हुए हिस्सों से कोक्सीक्स के सबसे अधिक देखे गए बिंदु तक खींची गई रेखा का उपयोग करके की जाती है। यह इस सूचक की मदद से है कि गर्भकालीन आयु निर्धारित की जाती है।
- साथ ही, अल्ट्रासाउंड द्वारा कॉलर स्पेस की मोटाई (त्वचा के नीचे गर्दन के पीछे स्थित क्षेत्र और द्रव से भरा हुआ क्षेत्र) का मूल्यांकन करना अनिवार्य है। संकेतक के उच्च मूल्य संदेह करना संभव बनाते हैं संभावित विकृतिगुणसूत्र विचलन के कारण भ्रूण।
- लगभग 95-97% स्वस्थ भ्रूणों में अल्ट्रासाउंड द्वारा नाक की हड्डी की कल्पना की जाती है।
- द्विध्रुवीय आकार, जिसकी गणना एक पार्श्विका ट्यूबरकल से दूसरे में खींची गई सीधी रेखा के साथ की जाती है।
- आंतरिक और बाहरी विकासात्मक दोषों का शीघ्र पता लगाने के उद्देश्य से अजन्मे बच्चे की शारीरिक संरचनाओं की जांच की जाती है।
- गर्भावस्था के दौरान स्क्रीनिंग अल्ट्रासाउंड भी मापदंडों का मूल्यांकन करता है झिल्ली, प्लेसेंटा और इसकी शिथिलता को समाप्त करता है।
उसी समय, एक "डबल" मातृ परिधीय शिरापरक रक्त परीक्षण किया जाता है, जिसमें मानव कोरियोनिक गोनाडोट्रोपिक हार्मोन (एचसीजी) के बीटा सबयूनिट और गर्भावस्था से जुड़े प्लाज्मा प्रोटीन प्रकार ए (पीएपीपी-ए) के स्तर का आकलन किया जाता है। एचसीजी का समर्थन करता है कार्यात्मक अवस्थाकॉर्पस ल्यूटियम और गर्भावस्था को बनाए रखने के लिए आवश्यक प्रोजेस्टेरोन के स्तर में लगातार वृद्धि। इसके अलावा, यह हार्मोन कोरियोनिक झिल्ली के आरोपण और गठन को प्रभावित करता है, कोरियोन पर विली की संख्या बढ़ाता है, और गर्भावस्था के दौरान अनुकूली तंत्र को नियंत्रित करता है।
PAPP एक विशेष ग्लाइकोप्रोटीन है जो गर्भावस्था की पूरी अवधि के दौरान ट्रोफोब्लास्ट द्वारा निर्मित होता है। गर्भावधि उम्र के सीधे अनुपात में इसकी एकाग्रता बढ़ जाती है। इस प्रोटीन के लिए पहली तिमाही की प्रयोगशाला जांच के परिणाम क्रोमोसोमल पैथोलॉजी जैसे डाउन सिंड्रोम वाले 82% से अधिक भ्रूणों का पता लगाने में मदद करते हैं।
तैयारी के नियम और विशेषताएं
यह ध्यान में रखते हुए कि 1 तिमाही कितने सप्ताह तक चलती है (गर्भावस्था के पहले से बारहवें सप्ताह तक), उपरोक्त सभी परीक्षाएं समय पर सख्ती से निर्धारित की जाती हैं: 10 वें सप्ताह से 13 वें दिन तक। बारहवें सप्ताह में ठीक से शोध करना सबसे अच्छा है, क्योंकि इस अवधि के दौरान त्रुटि और त्रुटि की संभावना बेहद कम है।
इस प्रकार, इस सवाल का जवाब देते हुए कि पहली अनुसूचित स्क्रीनिंग कितने सप्ताह में की जाती है, यह ध्यान देने योग्य है कि अवधि तीन सप्ताह तक सीमित है, और 12 वीं को प्राथमिकता दी जाती है, और यह सभी के लिए महत्वपूर्ण है।
डॉक्टर गर्भवती माँ को यह बताने के लिए बाध्य है कि पहली स्क्रीनिंग की तैयारी कैसे करें:
- समर्पण से पहले प्रयोगशाला परीक्षणरक्त, यह सिफारिश की जाती है कि कम से कम 6 घंटे तक भोजन न करें, अर्थात अध्ययन खाली पेट किया जाता है। इसके अलावा, शिरा से रक्त लेने से एक दिन पहले, यह सलाह दी जाती है कि आटा, मलाई और वसा न खाएं, ताकि गलत जवाब न दें।
- प्रसव के लिए पहली स्क्रीनिंग की तैयारी सामान्य विश्लेषणमूत्र सावधानी से है अंतरंग स्वच्छताऔर संग्रह सुबह का पेशाबकिसी फार्मेसी से खरीदे गए बाँझ कंटेनर में। टेस्ट ट्यूब में अतिरिक्त डिसक्वामेटेड एपिथेलियम को जाने से रोकने के लिए, मूत्र के पहले भाग (पहले 2-3 सेकंड) को शौचालय में फ्लश करने की सिफारिश की जाती है।
अपनी पहली गर्भावस्था अल्ट्रासाउंड स्क्रीनिंग की तैयारी कैसे करें
यदि अध्ययन पूर्वकाल के माध्यम से किया जाता है उदर भित्ति, यानी प्रक्रिया से दो या तीन दिन पहले, आपको एक विशेष आहार का पालन करना होगा। इसका उद्देश्य आंतों में बढ़े हुए गैस निर्माण को रोकना है। ऐसा करने के लिए, एक महिला को अस्थायी रूप से आहार से उन सभी खाद्य पदार्थों को हटा देना चाहिए जो बृहदान्त्र गुहा में गैसों और किण्वन का कारण बनते हैं ( बेकरी उत्पादमटर, चॉकलेट, हरी और नियमित बीन्स, सफेद गोभी, फास्ट फूड, ताजा खीरे, चावल, सेब, आदि)। प्रक्रिया के दिन, आप एस्पुमिज़न के दो कैप्सूल सुबह ले सकते हैं, डिफोमर्स से संबंधित दवा।
इसके अलावा, इस तकनीक में मूत्राशय गुहा को भरने की आवश्यकता होती है, अर्थात, एक निर्धारित समय (1-2 घंटे) के लिए, गर्भवती महिला को पेशाब करने की पहली इच्छा प्रकट होने से पहले एक निश्चित मात्रा में तरल पदार्थ पीना चाहिए। वे शुद्ध गैर-कार्बोनेटेड पानी और कॉम्पोट का उपयोग करते हैं, लेकिन चाय, कार्बोनेटेड पेय या कॉफी का नहीं।

एक अल्ट्रासाउंड परीक्षा खाली पेट की जाती है, इसलिए अंतिम भोजन प्रक्रिया से 8-9 घंटे पहले होना चाहिए, बशर्ते कि यह सुबह के घंटों के लिए निर्धारित हो। इस घटना में कि नैदानिक घटना दिन के दौरान की जाती है, अंतिम भोजन नियत समय से कम से कम 3-4 घंटे पहले होना चाहिए।
यदि, हालांकि, पहली तिमाही की स्क्रीनिंग की तैयारी उपरोक्त आहार पर आधारित है और इसके लिए अतिरिक्त तरल पदार्थ के सेवन की आवश्यकता नहीं है, क्योंकि इस मामले में मूत्राशय खाली रहना चाहिए।
यह कैसे किया जाता है
पहली प्रयोगशाला जांच के लिए शिरापरक रक्त का नमूना लिया जाता है नर्सएक बाँझ उपचार कक्ष में। प्रक्रिया को पारंपरिक डिस्पोजेबल सिरिंज और वैक्यूटेनर दोनों के साथ किया जा सकता है। किसी भी मामले में, कंधे के निचले तिहाई पर एक टूर्निकेट लगाया जाता है, और इंजेक्शन साइट को 96% एथिल अल्कोहल में भिगोकर कपास ऊन के साथ पूर्व-उपचार किया जाता है। नस में सुई से छेद किया जाता है, जिसमें कट को ऊपर की ओर घुमाया जाता है।
पहली तिमाही का अल्ट्रासाउंड पूरी तरह से दर्द रहित और प्रसव में बच्चे और होने वाली महिला दोनों के लिए सुरक्षित है। ट्रांसएब्डॉमिनल तकनीक में एक महिला एक सोफे पर एक लापरवाह स्थिति में लेट जाती है। निचले पेट के क्षेत्र में एक विशेष सेंसर लगाया जाता है और विभिन्न विमानों में इसके साथ निर्देशित किया जाता है। अंगों के इकोस्ट्रक्चर की तस्वीर स्क्रीन पर प्रदर्शित होती है, जिसके बाद डॉक्टर उसकी रुचि का मापन करता है।
एक वैकल्पिक विधि के साथ, ट्रांसड्यूसर को सीधे योनि गुहा में 5-6 सेमी की गहराई तक डाला जाता है। प्रारंभ में, महिला को आमतौर पर स्त्री रोग संबंधी कुर्सी पर रखा जाता है। प्रक्रिया दर्द रहित है, केवल चलते समय कुछ असुविधा हो सकती है।
संकेतक और उनकी व्याख्या
पारित सभी सर्वेक्षणों का सबसे महत्वपूर्ण लक्ष्य प्राप्त संकेतकों की व्याख्या है। पहली तिमाही की प्रयोगशाला जांच के मानदंड इस प्रकार हैं:
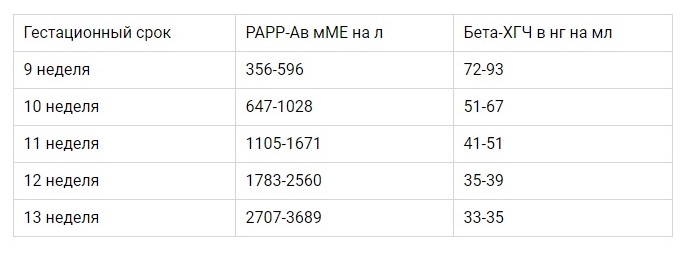
पहली अल्ट्रासाउंड स्क्रीनिंग के मानदंड: उन्नत स्तरएचसीजी डाउन सिंड्रोम की उपस्थिति का संकेत दे सकता है, जबकि इस संकेतक में कमी एडवर्ड्स सिंड्रोम वाले बच्चे के होने के उच्च जोखिम को इंगित करती है। प्लाज्मा प्रोटीन-ए की कम आंकी गई संख्या विसंगतियों और विकृतियों के लिए लगातार मानदंड हैं। यदि इस प्रोटीन का मान स्वीकार्य से थोड़ा कम है, और शेष डेटा सामान्य सीमा के भीतर हैं, तो चिंता की कोई बात नहीं है।
- कोक्सीक्स-पार्श्विका का आकार क्रमशः 12 सप्ताह में 59 मिमी और 13 सप्ताह में 74 मिमी से अधिक नहीं होना चाहिए।
- कॉलर स्पेस की मोटाई स्वस्थ बच्चा 0.9-2.6 मिमी है। यदि इसके संकेतक 3 मिमी से अधिक हैं, तो हम जन्मजात गुणसूत्र विकृति का न्याय कर सकते हैं।
- 12 और 13 सप्ताह में द्विपक्षीय सिर का आकार क्रमशः 23 और 27 मिमी है।
- पहली तिमाही में भ्रूण की हृदय गति सामान्य रूप से 145-175 बीट प्रति मिनट होती है।
पहली स्क्रीनिंग के सभी परिणाम गर्भवती महिला के प्रोटोकॉल और एक्सचेंज कार्ड में दर्ज किए जाने चाहिए, जो हमेशा उसके पास होने चाहिए।
कई महिलाओं के लिए, गर्भावस्था की पहली तिमाही की जैव रासायनिक जांच की अवधारणा एक समझ से बाहर होने का डर पैदा करती है क्योंकि उन्हें समझ में नहीं आता कि यह क्या है और यह कैसे किया जाता है।
इस बीच, यह परीक्षा विभिन्न निदानों का एक जटिल है जो भ्रूण के विकास की सबसे पूरी तस्वीर बनाने में मदद करती है।
गर्भावस्था के पहले त्रैमासिक में परीक्षा के दौरान प्राप्त परिणामों को समझने से विभिन्न विकृतियों की पहचान करना और अनुवांशिक असामान्यताओं को स्थापित करना संभव हो जाता है।
पहली तिमाही के लिए जैव रासायनिक जांच एक गर्भवती महिला के रक्त में कुछ पदार्थों का माप है, जिससे गठन में विकृति स्थापित करना संभव हो जाता है तंत्रिका प्रणालीभ्रूण पर।
इसके अलावा, उच्च सटीकता के साथ इस परीक्षा से डाउन सिंड्रोम और एडवर्ड्स सिंड्रोम का पता चलता है।
कुछ मामलों में, पहली तिमाही की स्क्रीनिंग को इस तथ्य के कारण दोहरा परीक्षण भी कहा जाता है कि यह आपको एक साथ दो प्लेसेंटल प्रोटीन की मात्रा निर्धारित करने की अनुमति देता है।
जैव रासायनिक जांच करते समय, दो मुख्य पदार्थों का रक्त स्तर निर्धारित किया जाता है - एचसीजी और पीएपीपी-ए। गर्भावस्था के 11वें और 13वें सप्ताह के बीच जैव रासायनिक जांच करना सबसे अच्छा है।
प्रत्येक संकेतक के लिए कुछ मानदंड होते हैं, जिनमें से विचलन भ्रूण के विकास में विकृति की उपस्थिति का संकेत दे सकता है।
इस तथ्य के बावजूद कि जैव रासायनिक जांच एक वैकल्पिक परीक्षा है, इसे सभी गर्भवती महिलाओं के लिए पहली तिमाही के दौरान करने की सिफारिश की जाती है।
इसके अलावा, उन महिलाओं के लिए स्क्रीनिंग की मदद से कुछ संकेतकों के मानदंडों की जांच करना बेहद जरूरी है जो जोखिम में हैं।
जब सहज गर्भपात के इतिहास का संकेत दिया जाता है तो जैव रासायनिक जांच भी की जाती है।
पहली तिमाही की स्क्रीनिंग एक काफी जानकारीपूर्ण परीक्षा है जो आपको भ्रूण के विकास में विभिन्न प्रकार की असामान्यताओं की पहचान करने की अनुमति देती है।
परीक्षा उन लोगों के लिए इंगित की जाती है जिनके इतिहास में जमे हुए या पुनरावर्ती गर्भावस्था भी होती है।
खतरनाक उद्योगों में काम करने वाली महिलाओं के लिए पहली तिमाही में जैव रासायनिक जांच से गुजरना उचित है।
पहली तिमाही की स्क्रीनिंग उन गर्भवती महिलाओं के लिए बेहद महत्वपूर्ण है, जिन्हें पहले पिछली गर्भावस्था में विभिन्न क्रोमोसोमल असामान्यताएं या भ्रूण की विकृतियां थीं।
यदि गर्भावस्था के दौरान निषिद्ध दवाओं को प्रारंभिक अवस्था में लिया गया था, तो जैव रासायनिक जांच का उपयोग करके मानदंड से विचलन की जांच करना भी आवश्यक है।
यदि महिला नशीली दवाओं की लत या शराब से पीड़ित है, और यह भी कि जब अजन्मे बच्चे के परिवार में वंशानुगत रोग मौजूद हैं, तो डॉक्टर जांच पर जोर देगा।
पति-पत्नी के बीच घनिष्ठ संबंध होने की स्थिति में जैव रासायनिक जांच से गुजरना आवश्यक है।
पहली तिमाही की स्क्रीनिंग में दो तरह के अध्ययन शामिल हैं। पहले मामले में, भ्रूण के विकास में विकृति की पहचान करने के उद्देश्य से एक अल्ट्रासाउंड परीक्षा की जाती है।
दूसरे मामले में, जैव रासायनिक जांच पहले ही की जा चुकी है, जिससे एडवर्ड्स और डाउन जैसे सिंड्रोम के मुख्य जोखिमों की पहचान करना संभव हो जाता है।
यह ध्यान दिया जाना चाहिए कि पहली तिमाही के भ्रूण की जैव रासायनिक जांच केवल विकासशील विकृति के जोखिमों का पता लगा सकती है - परिणामों को समझने से सटीक निदान की अनुमति नहीं मिलती है।
इस मामले में, निदान करने के लिए अतिरिक्त परीक्षाओं की आवश्यकता हो सकती है।
डिक्रिप्शन सिद्धांत
यदि गर्भवती महिला के रक्त में कुछ संकेतकों के मानदंड से विचलन पाए जाते हैं, तो यह भ्रूण के असामान्य विकास का संकेत दे सकता है, लेकिन निश्चित रूप से एक विकृति विज्ञान की उपस्थिति को बताना असंभव है।
आदर्श से विचलन के कारण को यथासंभव सटीक रूप से स्थापित करने और सही निदान करने के लिए, डॉक्टर को चाहिए व्यापक परीक्षागर्भवती, जिसमें विभिन्न अध्ययनों से प्राप्त आंकड़ों के आधार पर निष्कर्ष निकाला जाता है।
पहली तिमाही की जैव रासायनिक जांच के साथ, प्रत्येक संकेतक के लिए, गर्भावस्था की अवधि के आधार पर मानदंड निर्धारित किया जाता है।
निदान के दौरान सबसे सटीक परिणाम प्राप्त करने के लिए, परीक्षा को 9वें और 13वें सप्ताह के बीच सबसे अच्छा किया जाता है।
इस मामले में, गर्भावधि उम्र के आधार पर एचसीजी मानदंडों को एक तालिका में संक्षेपित किया जा सकता है:
PAPP-A संकेतक के लिए, सप्ताह के अनुसार सामान्य स्थिति में संकेतक होंगे:
यह ध्यान दिया जाना चाहिए कि मात्रात्मक डेटा से जो जैव रासायनिक स्क्रीनिंग का डिकोडिंग देता है, एक गुणांक अतिरिक्त रूप से प्राप्त होता है, जो सशर्त रूप से सभी अनुपातों के आदर्श को दर्शाता है - MoM।
उनके सामान्य मूल्य 0.5 से 2 तक का सूचक माना जाता है।
यह याद रखना चाहिए कि विभिन्न कारक स्क्रीनिंग के परिणामों को प्रभावित कर सकते हैं।
इसलिए, पहली तिमाही में निदान के बाद प्राप्त आंकड़ों की व्याख्या करते समय, कई गर्भावस्था, साथ ही साथ महिला के वजन में आदर्श से विचलन को ध्यान में रखना आवश्यक है।
इन विट्रो फर्टिलाइजेशन के परिणामस्वरूप गर्भावस्था जैसे कारक का भी अंतिम परिणाम पर बहुत प्रभाव पड़ता है।
अविश्वसनीय परिणाम भी प्राप्त किए जा सकते हैं यदि गर्भवती महिला ने दवाओं के कुछ समूहों का इस्तेमाल किया या प्रक्रिया के समय सर्दी थी।
अंतिम परिणाम को भी प्रभावित करते हैं। मधुमेहगर्भवती माँ, धूम्रपान और गर्भ धारण करने में कुछ कठिनाइयाँ।
इस बीच, जैव रासायनिक स्क्रीनिंग को डिक्रिप्ट करते समय इसे संचालित करने वाले विशेषज्ञ की योग्यता का बहुत महत्व है।
इसके अलावा, बहुत बार ये अध्ययनपहचान की गई विकृति की पुष्टि करने के लिए, डॉक्टर के विवेक पर कुछ अतिरिक्त परीक्षाओं को पारित करने की आवश्यकता होती है।
इस तथ्य के बावजूद कि यह निदान काफी सरल है, अभी भी कुछ नियम हैं जिन्हें परीक्षा आयोजित करने से पहले विचार किया जाना चाहिए।
यह याद रखना चाहिए कि इस मामले में, रक्त का नमूना खाली पेट किया जाता है। परीक्षा के दिन पानी पीने की भी सिफारिश नहीं की जाती है।
अपनी प्रक्रिया के बाद अपने साथ कुछ भोजन और नाश्ता लाना सबसे अच्छा है।
डॉक्टर द्वारा निर्धारित प्रक्रिया की तारीख से दो दिन पहले परीक्षा की तैयारी शुरू कर देनी चाहिए। इस अवधि के दौरान, एक बख्शते आहार का पालन करना आवश्यक है।
इसके अलावा, आहार से उन खाद्य पदार्थों को पूरी तरह से समाप्त कर देना चाहिए जो पैदा कर सकते हैं एलर्जी. तो, काफी मजबूत एलर्जीचॉकलेट, समुद्री भोजन, नट्स, और स्मोक्ड खाद्य पदार्थ शामिल करें।
यह अध्ययन गर्भवती मां और भ्रूण दोनों के लिए बिल्कुल सुरक्षित है। प्रक्रिया में कोई खतरा नहीं है और किसी भी रोग संबंधी स्थिति के विकास का कारण नहीं बन सकता है।
निदान केवल उपस्थित चिकित्सक की दिशा में किया जा सकता है। इस मामले में, महिला को कुछ लक्षणों का अनुभव करना चाहिए, जो भ्रूण के विकास में विभिन्न असामान्यताओं का संकेत देते हैं।
जब सभी आवश्यक डेटा प्राप्त होते हैं, तो एक विशेष कंप्यूटर प्रोग्राम का उपयोग करके, विभिन्न आनुवंशिक विसंगतियों वाले बच्चे के होने के जोखिम की गणना की जाती है।
इसलिए, उदाहरण के लिए, यदि अंतिम नोट में कहा गया है कि जोखिम 1:310 के अनुपात में है, तो इसका मतलब है कि 310 गर्भवती माताओं में से एक ही संकेतक के साथ, एक निश्चित विकृति वाला बच्चा होगा।
प्राप्त सभी डेटा का उपस्थित चिकित्सक द्वारा सावधानीपूर्वक विश्लेषण किया जाता है, जो गर्भवती महिला को सभी संभावित जोखिमों के बारे में भी सूचित करता है।
वास्तव में, पहली तिमाही में इस परीक्षा का उद्देश्य मुख्य रूप से भ्रूण के विकास में गंभीर असामान्यताओं की पहचान करना है।
प्रक्रिया अनिवार्य नहीं है, इसलिए कोई भी महिला इसे मना कर सकती है, भले ही डॉक्टर निदान पर जोर दे।
कैंडिडा कवक (नाखून कवक सहित) के कारण होने वाले रोगों के उपचार और रोकथाम के लिए, हमारे पाठक वरंगा एंटिफंगल एजेंट का सफलतापूर्वक उपयोग करते हैं - प्रभावी उपायपैर कवक, अप्रिय गंध और खुजली से। आवश्यक तेलपुदीना देगा ठंडक और खत्म अप्रिय गंधकाम पर व्यस्त दिन के बाद। साथ ही साथ: अनिद्रा से छुटकारा..."
इस बीच, गर्भावस्था के दौरान कोई भी नैदानिक प्रक्रिया विभिन्न प्रकार की पहचान करने का एक अवसर है रोग की स्थितिभ्रूण, जो समय पर पर्याप्त उपायों को अपनाने की अनुमति देगा।
पहली तिमाही की स्क्रीनिंग, यह क्या है और इसे कब किया जाना चाहिए? क्या यह अनिवार्य है और परिणामों की व्याख्या कितनी सही है? यह परीक्षा दो - अल्ट्रासाउंड और रक्त परीक्षण का एक संयोजन है, जो एक ही दिन होना चाहिए।
प्रसव पूर्व जांचयदि 2 शर्तें पूरी होती हैं तो 1 ट्राइमेस्टर को विश्वसनीय माना जाता है।
1. यह हो गया एक अनुभवी विशेषज्ञ 11 से 13.6 सप्ताह के संदर्भ में। इस मामले में, भ्रूण का सीटीई 45 मिमी से कम नहीं होना चाहिए, अन्यथा क्रोमोसोमल विकृति वाले बच्चे के होने के जोखिम की गणना के लिए टीवीपी (कॉलर स्पेस) की माप को विश्वसनीय नहीं माना जा सकता है।
2. जोखिमों पर विचार किया जाना चाहिए, केवल अल्ट्रासाउंड डेटा पर निर्भर नहीं होना चाहिए, और केवल पहली तिमाही की जैव रासायनिक जांच को नहीं देखना चाहिए। यह काम एक विशेष कार्यक्रम द्वारा किया जाना चाहिए। और यह विभिन्न आनुवंशिक और गुणसूत्र रोगों के जोखिमों पर परिणाम देगा। जोखिम औसत (जहां केवल उम्र को ध्यान में रखा जाता है) और व्यक्तिगत के रूप में दर्ज किया जाएगा। इसलिए पहली तिमाही की स्क्रीनिंग खराब है यदि व्यक्तिगत जोखिम आधार (आयु) से अधिक हैं। इस मामले में, डॉक्टर आपको एक आनुवंशिकीविद् के परामर्श के लिए भेज सकते हैं। और पहले से ही वह, शायद, अल्ट्रासाउंड को दोहराने के लिए जितनी जल्दी हो सके, केवल एक विशेषज्ञ वर्ग और (या) आक्रामक निदान (कॉर्डोसेंटेसिस, कोरियोनिक विलस बायोप्सी या एमनियोसेंटेसिस) निर्धारित करेगा। सिफारिशें काफी हद तक अल्ट्रासाउंड डेटा पर आधारित होंगी। कभी-कभी इस समय अल्ट्रासाउंड डायग्नोस्टिक्स के डॉक्टर भ्रूण में बहुत गंभीर विकृतियां देखते हैं जो जीवन के साथ असंगत हैं। इस मामले में, एक दूसरा अल्ट्रासाउंड निर्धारित है और रुकावट की सिफारिश की जाती है। आक्रामक निदान आमतौर पर आवश्यक नहीं है।
यदि पहली तिमाही की अल्ट्रासाउंड स्क्रीनिंग आम तौर पर सामान्य है, लेकिन बीमार बच्चे के होने का व्यक्तिगत जोखिम अधिक है, तो डॉक्टर दूसरी स्क्रीनिंग की प्रतीक्षा करने या आक्रामक निदान करने की सिफारिश कर सकते हैं, जिसके परिणाम से आपको ठीक-ठीक पता चल जाएगा कि बच्चा आनुवंशिक रूप से स्वस्थ है।
प्रारंभिक अवस्था में, एक कोरियोनिक विलस बायोप्सी की जाती है - इसके बाद उच्च के संदर्भ में यह एक जोखिम भरी प्रक्रिया है। आनुवंशिक विश्लेषण के लिए डॉक्टर प्लेसेंटा से कोशिकाएं लेते हैं, इस प्रक्रिया को प्लेसेंटल बायोप्सी भी कहा जाता है।
16 सप्ताह के बाद, एमनियोसेंटेसिस किया जाता है। विश्लेषण के लिए एमनियोटिक द्रव लिया जाता है। यह विश्लेषण कोरियोनिक विलस बायोप्सी और कॉर्डोसेन्टेसिस की तुलना में बहुत जानकारीपूर्ण और सुरक्षित माना जाता है। एक गैर-व्यवहार्य भ्रूण के लंबे समय तक असर से बचने के लिए महिलाएं आमतौर पर पहले के लिए सहमत होती हैं। आखिरकार, 12-13 सप्ताह के बाद, आपको उस अवधि की प्रतीक्षा करने की आवश्यकता है जब डॉक्टर कृत्रिम श्रम को प्रेरित कर सकते हैं। और वह लगभग 18 सप्ताह है।
लेकिन अगर आप अल्ट्रासाउंड द्वारा पहली तिमाही के लिए स्क्रीनिंग के मानदंडों में नहीं आते हैं, और आप दूसरी स्क्रीनिंग की प्रतीक्षा नहीं करना चाहते हैं, और इससे भी अधिक आक्रामक निदान के लिए, एक गैर-इनवेसिव करने का अवसर है परीक्षण। जबकि रूस में यह आम नहीं है। और बहुत महंगा। एक विश्लेषण की लागत लगभग 30,000 रूबल है। लेकिन इसकी विश्वसनीयता एमनियोसेंटेसिस जैसी ही है। सहज गर्भपात का कोई खतरा नहीं है।
पहली तिमाही की जांच में गर्भवती मां के रक्त में दो हार्मोन के स्तर को देखना शामिल है - एचसीजी और पीएपीपी-ए। उच्च एचसीजी एक बच्चे में डाउन सिंड्रोम के उच्च जोखिम का संकेत दे सकता है, और कम एचसीजी एडवर्ड्स सिंड्रोम का संकेत दे सकता है। वहीं, PAPP-A भी कम है। लेकिन पहली तिमाही की स्क्रीनिंग के परिणामों की अंतिम व्याख्या केवल अल्ट्रासाउंड के साथ ही की जाती है।
रक्त परीक्षण का परिणाम उस स्थिति से प्रभावित हो सकता है जहां एक महिला को प्रोजेस्टेरोन की तैयारी करने पर गर्भपात का स्पष्ट खतरा होता है। लेकिन खतरे के साथ बहुत से गर्भधारण होते हैं। इसके अलावा, एक महिला में एक या कई भ्रूण होते हैं, चाहे उसका वजन अधिक हो या कम, चाहे गर्भाधान प्राकृतिक हो या इन विट्रो निषेचन। इसलिए, अलग-अलग रक्त परीक्षणों की व्याख्या करने और चिंता करने की कोशिश करना पूरी तरह से गलत है।
जब पहली तिमाही की स्क्रीनिंग करना बेहतर होता है - स्त्री रोग विशेषज्ञ सीधे गणना कर सकते हैं और करना चाहिए। इसलिए 12 सप्ताह से पहले गर्भावस्था के लिए पंजीकरण कराना जरूरी है। पहली बार 8-9 सप्ताह के बाद डॉक्टर के पास आने की सलाह दी जाती है, क्योंकि कई रूसी क्षेत्रों में मुफ्त जांच के लिए कूपन की कमी है। कूपन प्राप्त करने के लिए आपको थोड़ा इंतजार करना पड़ सकता है। आपको बस इस अतिरिक्त समय का इंतजार करना होगा।
लेकिन पहली तिमाही की स्क्रीनिंग का समय निर्धारित किया गया है। यह केवल रक्तदान करने और निर्दिष्ट दिन पर अल्ट्रासाउंड करने के लिए ही रहता है। कई महिलाओं का मानना है कि परिणाम की अधिक विश्वसनीयता के लिए कुछ उपाय किए जाने की आवश्यकता है। इसकी तैयारी होनी चाहिए और कैसे? ऐसे में किसी तैयारी की जरूरत नहीं है। कुछ विशेषज्ञ परीक्षा से कुछ दिन पहले आहार का पालन करने की सलाह देते हैं, लेकिन यह बहुत आवश्यक नहीं है। भविष्य की मां को पोषण में खुद को सीमित करने की कोई आवश्यकता नहीं है। एक और महत्वपूर्ण सवाल- खाली पेट फर्स्ट ट्राइमेस्टर स्क्रीनिंग कैसे की जाती है या नहीं, कौन सा बेहतर है? सामान्य तौर पर, सभी रक्त परीक्षण खाली पेट करने की सलाह दी जाती है। इस सहित। लेकिन कभी-कभी ऐसा होता है कि विश्लेषण दिन के दूसरे भाग के लिए निर्धारित होता है। फिर, निश्चित रूप से, आपको पिछले दिन की शाम से भूखा नहीं रहना चाहिए।
एक अल्ट्रासाउंड किया जाता है। और कभी-कभी डॉक्टर को न केवल पेट की पहुंच, बल्कि योनि की भी आवश्यकता होती है। संकेतक जो डॉक्टर के लिए विशेष रुचि रखते हैं, वे हैं कॉलर स्पेस की मोटाई, नाक की हड्डी का दृश्य और आकार, और शिरापरक रक्त प्रवाह की गति। इसके अलावा, डॉक्टर भ्रूण के सभी अंगों और प्रणालियों, अंगों के आकार, सिर को देखता है। एक महिला के गर्भाशय ग्रीवा को मापता है प्रारंभिक अवधिइस्थमिक-सरवाइकल अपर्याप्तता का निदान करें, यदि कोई हो।
पहली तिमाही की जैव रासायनिक जांच के परिणाम आमतौर पर कुछ दिनों के भीतर तैयार हो जाते हैं। और यह सब समय भावी माँतनाव में है। खासकर यदि आप इस सर्वेक्षण से जुड़ी बुरी कहानियों को पढ़ते हैं या व्यक्तिगत रूप से जानते हैं। आमतौर पर एक महिला हर 2-3 सप्ताह में एक बार डॉक्टर के पास जाती है, और अगर प्रसवपूर्व क्लिनिक में जाने से पहले एक उच्च जोखिम वाली जांच का परिणाम आता है, तो डॉक्टर या दाई उसे बुलाती है और उसे आने के लिए आमंत्रित करती है। यदि पहली तिमाही की अच्छी स्क्रीनिंग है, तो आपको चिंता करने की ज़रूरत नहीं है और इसके अलावा कुछ भी न लें और आनुवंशिकी पर न जाएँ। यह ध्यान दिया जाना चाहिए कि युवा महिलाओं में गुणसूत्र संबंधी असामान्यताओं का जोखिम बहुत कम होता है।
इसमें तीन रक्त मापदंडों की डिलीवरी होती है। लेकिन यह आमतौर पर केवल उन महिलाओं के लिए निर्धारित किया जाता है जिन्होंने या तो पहली स्क्रीनिंग पास नहीं की, या इसके परिणाम असंतोषजनक थे।
और अंत में, यह कहा जाना चाहिए कि आम तौर पर पहली स्क्रीनिंग की कितनी आवश्यकता होती है। क्या इसके बिना करना संभव है? बेशक, हाँ, यह सब महिला की इच्छा पर निर्भर करता है। गंभीर विकृतियों की पहचान की जा सकती है। खैर, उच्च या निम्न जोखिम बीमार या स्वस्थ बच्चे के जन्म की गारंटी नहीं है।
हालांकि, 35 वर्ष से अधिक उम्र की महिलाओं और जिनके पास पहले से ही आनुवंशिक असामान्यताओं वाले बच्चे हैं, या आनुवंशिक कोड में विचलन होने पर क्रोमोसोमल पैथोलॉजी वाले बच्चों को जन्म देने के मामले में शास्त्रीय जांच अनिवार्य करने की सिफारिश की जाती है।
