تاريخيًا ، يرتبط مصطلح التصوير المقطعي المحوسب بالأشعة السينية بالبحوث الأساسية حول إعادة البناء الرياضي لجسم ما من مجموعة من الإسقاطات المتعددة.

في عام 1962 ، قام العلماء ، باستخدام 131I المشع كمصدر إشعاعي ، ببناء إعادة بناء رياضية للحصول على صورة عبر المحور للجمجمة. أصبحت هذه الدراسات أساسًا لتطوير أجهزة التصوير المقطعي المحوسب.
في عام 1963 ، قام عالم أمريكي ببناء طريقة رياضية لإعادة بناء الدماغ باستخدام الأشعة السينية، وبالفعل في عام 1970 تم إنشاء أول تصوير مقطعي محوسب بالأشعة السينية لدراسة الجمجمة. أظهرت التجارب السريرية لجهاز التصوير المقطعي المحوسب عمليا إمكانية ليس فقط الحصول على صورة للدماغ ، ولكن أيضًا تحديد تركيز الورم وعلاقته بالمناطق المحيطة بالدماغ.
كان الأداء الممتاز للتصوير المقطعي والنتائج الممتازة للتطبيق العملي بمثابة معجل جيد لإنشاء ماسح التصوير المقطعي لدراسة الجسم كله.
سميت وحدة الأشعة السينية هذه بـ ASTA-scanner ، وأظهرت تجاربها السريرية الإمكانيات الواسعة لطريقة التصوير المقطعي المحوسب في اكتشاف الآفات في الدماغ وفي الأعضاء والأنسجة البشرية المختلفة. كان ظهور التصوير المقطعي خطوة رئيسية في العلوم والتكنولوجيا في القرن العشرين. التقدم في أجهزة التصوير المقطعي المحوسب في الكشف امراض عديدة، ساهم في التحديث السريع للأجهزة وزيادة كبيرة في عدد موديلاتها.
في اتحاد الجمهوريات الاشتراكية السوفياتية ، تم تطوير أول رسم مقطعي محوسب لفحص الجمجمة في معهد أبحاث صناعة الكابلات التابع لوزارة الصناعة الكهروتقنية فقط في عام 1985 ، عندما كان هناك أكثر من 3000 جهاز أمريكي في العالم.
تتألف الصور المقطعية للجيل الأول من كاشف واحد فقط ، وكان وقت المسح لشريحة واحدة بسمك 20-30 مم 5-6 دقائق.
تحتوي الصور المقطعية من الجيل الثاني على 16-60 كاشفًا وتم تقليل وقت المسح لشريحة واحدة بمقدار 2-3 مرات.
تم تقديم نقلة نوعية من خلال أجهزة التصوير المقطعي المحوسب للجيل الثالث والرابع. كان لديهم من 512 إلى 1400 جهاز كشف وتم تقليل وقت المسح لشريحة واحدة إلى 2-5 ثوانٍ ، مما جعل من الممكن عمليًا فحص جميع أعضاء الجسم.
طريقة جديدة في التصوير المقطعي كانت ظهور التصوير المقطعي "الحلزوني" ، مما جعل من الممكن تحقيق زيادة في سرعة الفحص بسبب الحركة المستمرة لأنبوب الأشعة السينية وحركة الطاولة ، بالإضافة إلى الزيادة الدقة وتحسين جودة الصورة. أعطى هذا فرصًا كبيرة في دراسة الأمراض. نظام الأوعية الدموية(تمدد الأوعية الدموية الأبهري ، تضيق الشرايين الكلوية، مفاغرة الأوعية الدموية ، وجود لويحات داخل الأوعية وحالة الدورة الدموية الدماغية).
الأسس الفيزيائية والفنية للتصوير المقطعي |
عند إجراء التصوير الشعاعي التقليدي ، تظل المكونات الثلاثة للتصوير المقطعي - الفيلم والجسم وأنبوب الأشعة السينية - في حالة سكون. يمكن الحصول على تأثير التصوير المقطعي من خلال المجموعات التالية:
جسم ثابت ومصدر متحرك (أنبوب الأشعة السينية) وجهاز استقبال (فيلم أشعة سينية ، لوحة سيلينيوم ، كاشف بلوري ، إلخ) للإشعاع ؛
مصدر إشعاع ثابت وجسم متحرك ومستقبل إشعاع
مستقبل الإشعاع الثابت والجسم المتحرك ومصدر الإشعاع
معظم تطبيق واسعتلقى التصوير المقطعي مع حركة متزامنة للأنبوب والفيلم في اتجاهين متعاكسين مع موضوع الدراسة أثناء الراحة. يتم توصيل باعث الأشعة السينية ومستقبل الإشعاع (فيلم الأشعة السينية ، لوحة السيلينيوم) باستخدام رافعة معدنية. يكون محور دوران الرافعة (تحريك الأنبوب والفيلم) فوق مستوى الطاولة ويمكن تحريكه بشكل تعسفي.
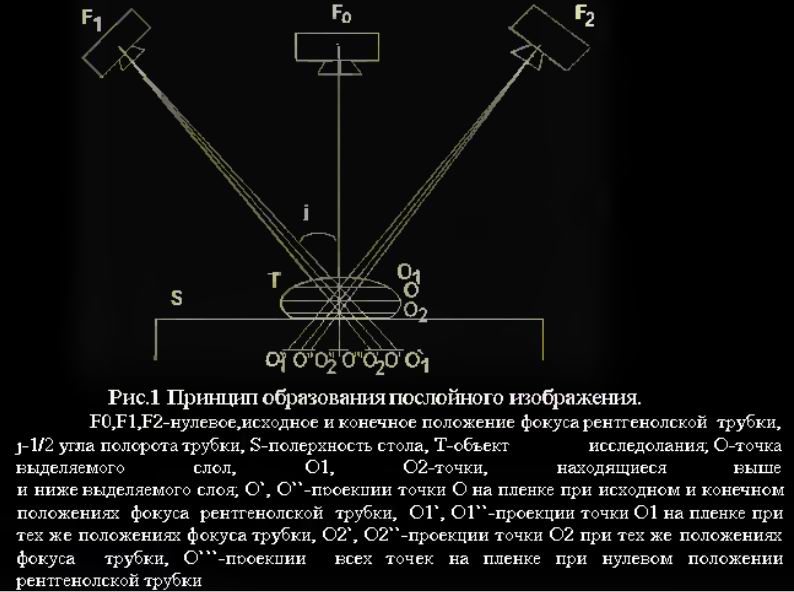
كما هو موضح في الشكل ، عند تحريك الأنبوب من الموضع F1 إلى الموضع F2 ، فإن إسقاط النقطة O ، التي تتوافق مع محور دوران الرافعة ، سيكون دائمًا في نفس المكان على الفيلم.
إسقاط النقطة O ثابت بالنسبة للفيلم ، وبالتالي فإن صورته ستكون واضحة. تقوم إسقاطات النقطتين O1 و O2 ، اللتان تقعان خارج الطبقة المحددة ، بتغيير موضعها على الفيلم بحركة الأنبوب والفيلم ، وبالتالي ، ستكون صورتهما مشوشة وملطخة.
ثبت أن موضع النقاط التي تكون إسقاطاتها ثابتة بالنسبة للفيلم أثناء حركة النظام هي مستوى موازٍ لمستوى الفيلم ويمر عبر محور نهاية النظام.
لذلك ، في الرسم البياني ، ستكون هناك صور واضحة لجميع النقاط الموجودة في المستوى على مستوى محور دوران النظام ، أي في طبقة التصوير المقطعي المحددة. يوضح الشكل حركة الأنبوب والفيلم على طول مسار خط مستقيم ، أي على طول أدلة الخط المستقيم المتوازية.
يتم استخدام هذه الصور المقطعية ، التي لها أبسط تصميم ، على نطاق واسع. في التصوير المقطعي مع قوس قوس ، مسارات قوسية مستقيمة ، يكون موضع النقاط ، التي تكون نتوءاتها ثابتة بالنسبة للفيلم أثناء حركة النظام ، مستويًا موازيًا لمستوى الفيلم ويمر عبر محور تذبذب النظام؛ الطبقة مسطحة أيضًا.
نظرًا لتصميمها الأكثر تعقيدًا ، أصبحت هذه الصور المقطعية أقل شيوعًا. تشير الأجهزة الموصوفة أعلاه إلى التصوير المقطعي الخطي (مع مسارات خطية) ، نظرًا لأن إسقاطات مسارات نظام الفيلم الأنبوبي على المستوى المحدد تبدو كخط مستقيم ، وظلال اللطاخة لها خط مستقيم. تُؤخذ زاوية الدوران (التأرجح) للأنبوب 2 ي في مثل هذه الصور المقطعية كزاوية دورانه من موضع متطرف إلى آخر ؛ إزاحة الأنبوب من موضع الصفر تساوي j.
في التصوير المقطعي مع تلطخ غير خطي ، تحدث حركة نظام الفيلم الأنبوبي على طول مسارات منحنية الخطوط - دائرة ، قطع ناقص ، حلزوني ، حلزوني. في هذه الحالة ، تظل نسبة المسافات بين بؤرة الأنبوب - مركز الدوران ومركز الدوران - الفيلم ثابتًا. وفي هذه الحالات ، ثبت أن موضع النقاط التي تكون إسقاطاتها ثابتة بالنسبة للفيلم أثناء حركة النظام هو مستوى موازٍ لمستوى الفيلم ويمر عبر محور تأرجح النظام. يحدث تلطيخ صورة نقاط الكائن التي تقع خارج المستوى المحدد على طول المسارات المنحنية المقابلة للنظام.
تكرر الصور الملطخة على الفيلم مسار بؤرة أنبوب الأشعة السينية. مع التصوير المقطعي المتزامن (متعدد الطبقات) في خطوة واحدة (حركة واحدة للأنبوب والفيلم في اتجاهين متعاكسين) ، يتم الحصول على عدة صور مقطعية بسبب الموقع في شريط واحد لعدة أفلام تقع على مسافة من بعضها البعض. يتم الحصول على إسقاط صورة الطبقة الأولى الموجودة على محور دوران النظام (ارتفاع الطبقة المختار) على الفيلم العلوي. لقد ثبت هندسيًا أنه في الأفلام اللاحقة ، تتلقى الطبقات الأساسية الموازية لمحور حركة النظام صورتها ، والمسافات بينها مساوية تقريبًا للمسافات بين الأفلام.
يتمثل العيب الرئيسي للتصوير المقطعي الطولي في أن الصور الباهتة للطائرات العلوية والسفلية ذات المعلومات غير المرغوب فيها تقلل التباين الطبيعي. نتيجة لذلك ، يتدهور الإدراك في طبقة الأنسجة المختارة ذات التباين المنخفض. هذا العيب يخلو من التصوير المقطعي المحوسب بالأشعة السينية. هذا يرجع إلى حقيقة أن حزمة الأشعة السينية الموازية بدقة لا تمر إلا عبر الطائرة التي تهم الطبيب. في الوقت نفسه ، يتم تقليل تسجيل الإشعاع المتناثر ، مما يحسن بشكل كبير تصور الأنسجة ، خاصة تلك ذات التباين القليل.
يتم تقليل تسجيل الإشعاع المبعثر في التصوير المقطعي المحوسب بواسطة ميزاء ، يقع أحدهما عند مخرج شعاع الأشعة السينية من الأنبوب ، والآخر - قبل تجميع أجهزة الكشف. من المعروف أنه بالنسبة لنفس طاقة الأشعة السينية ، فإن المادة ذات الوزن الجزيئي النسبي الأعلى تمتص الأشعة السينية إلى حد أكبر من المواد ذات الوزن الجزيئي النسبي المنخفض. يمكن اكتشاف هذا التوهين لحزمة الأشعة السينية بسهولة.
ومع ذلك ، من الناحية العملية ، نتعامل مع كائن غير متجانس تمامًا - جسم الإنسان. لذلك ، غالبًا ما تكتشف أجهزة الكشف عدة حزم من الأشعة السينية بنفس الشدة أثناء مرورها عبر بيئات مختلفة تمامًا. يتم ملاحظة ذلك ، على سبيل المثال ، عند المرور عبر كائن متجانس بطول كافٍ وجسم غير متجانس بنفس الكثافة الإجمالية. مع التصوير المقطعي الطولي ، لا يمكن تحديد الفرق بين كثافة المناطق الفردية ، حيث يتم تثبيت "ظلال" المناطق على بعضها البعض.
بمساعدة التصوير المقطعي ، تم حل هذه المشكلة أيضًا ، لأنه عندما يدور أنبوب الأشعة السينية حول الشخص ، تتلقى الكاشفات حوالي 1.5 - 6 مليون إشارة من إسقاطات مختلفة ، ويتم عرض كل نقطة بشكل متكرر على نقاط محيطة مختلفة. عندما يتم تسجيل إشعاع الأشعة السينية المخفف ، يتم تحفيز تيار على كل كاشف ، بما يتوافق مع كمية الإشعاع الساقط على الكاشف.
في نظام الحصول على البيانات ، يتم تحويل التيار من كل كاشف (500-2400 قطعة) إلى إشارة رقمية ، وبعد التضخيم ، يتم إدخاله إلى جهاز كمبيوتر للمعالجة والتخزين. عندها فقط تبدأ عملية استعادة الصورة. استعادة صورة شريحة من مجموع الإسقاطات التي تم جمعها عملية معقدة للغاية ، والنتيجة النهائية هي نوع من المصفوفة ذات الأرقام النسبية المقابلة لمستوى الامتصاص لكل نقطة على حدة. تستخدم ماسحات التصوير المقطعي المحوسب مصفوفات صور أساسية لعناصر 256 × 256 و 320 × 320 و 512 × 512 و 1024 × 1024.
تزداد جودة الصورة مع زيادة عدد أجهزة الكشف ، وزيادة عدد الإسقاطات المسجلة لكل ثورة أنبوب ، ومع زيادة المصفوفة الأولية. تؤدي الزيادة في عدد الإسقاطات المسجلة إلى زيادة التعرض للإشعاع ، واستخدام مصفوفة أولية أكبر - إلى زيادة وقت معالجة الشريحة أو الحاجة إلى تثبيت معالجات صور فيديو إضافية خاصة.
الحصول على قطع الرأس بالكمبيوتر عند المستوى المحدد يعتمد على العمليات التالية:
تشكيل عرض شعاع الأشعة السينية المطلوب (الموازاة)
مسح للرأس بشعاع من الأشعة السينية ، يتم عن طريق الحركة (الدورانية والتحويلية) حول الرأس الثابت لمريض الجهاز "باعث - كاشفات"
قياس الإشعاع وتحديد توهينه مع تحويل النتائج لاحقًا إلى شكل رقمي
توليف آلي (كمبيوتر) لرسم مقطعي يعتمد على مجمل بيانات القياس المتعلقة بالطبقة المختارة
بناء صورة للطبقة قيد الدراسة على شاشة شاشة فيديو (عرض)
في ماسحات التصوير المقطعي المحوسب ، يتم المسح والحصول على الصور بالتسلسل التالي.
أنبوب الأشعة السينية في الوضع العالي "يدور" حول الرأس في قوس بزاوية 240 درجة ، ويوقف كل 3 درجات من هذا القوس ويقوم بحركة طولية. على نفس محور باعث الأشعة السينية ، توجد كاشفات - بلورات يوديد الصوديوم التي تحول الإشعاع المؤين إلى ضوء. والذي ، عند سقوطه على المضاعفات الضوئية ، يحول هذا الجزء المرئي إلى إشارات كهربائية.
ثم يتم تضخيمها وتحويلها إلى أرقام يتم إرسالها إلى الكمبيوتر. يتم تخفيف شعاع الأشعة السينية ، الذي يمر عبر وسط الامتصاص ، بما يتناسب مع كثافة الأنسجة التي تصادفه في مساره ، ويحمل معلومات حول درجة توهينه في كل موضع مسح. تتم مقارنة شدة الإشعاع في جميع الإسقاطات بحجم الإشارة القادمة من كاشف التحكم ، والذي يسجل طاقة الإشعاع الأولية فور خروج الحزمة من أنبوب الأشعة السينية.
وبالتالي ، فإن تكوين مؤشرات الامتصاص لكل نقطة من الطبقة قيد الدراسة يحدث بعد حساب نسبة الإشارة عند خرج باعث الأشعة السينية إلى قيمتها بعد المرور عبر موضوع الدراسة (معاملات الامتصاص).
تتم إعادة البناء الرياضي لمعاملات الامتصاص وتوزيعها المكاني على مصفوفة مربعة متعددة الخلايا في الكمبيوتر ، ويتم إرسال الصور الناتجة للتقييم البصري إلى شاشة العرض. في مسح واحد ، يتم الحصول على قسمين متجاورين بسمك 10 مم لكل منهما.
تتم استعادة نمط الشريحة على مصفوفة 160x160. يتم التعبير عن معاملات الامتصاص التي تم الحصول عليها بوحدات نسبية من المقياس ، والحد الأدنى منها (1000 ن وحدة) (وحدات N - وحدات Hounsfield أو أرقام التصوير المقطعي المحوسب) يتوافق مع توهين الأشعة السينية في الهواء ، العلوي (+ 1000 نيوتن وحدة) - ضعف في العظام ، ويؤخذ معامل امتصاص الماء على أنه صفر. أنسجة المخ والوسائط السائلة المختلفة لها معاملات امتصاص مختلفة. هذا يجعل من الممكن الحصول على الهياكل الرئيسية للدماغ والعديد من العمليات المرضية فيها على التصوير المقطعي المحوسب.
لا تتجاوز حساسية النظام في التقاط الاختلاف في كثافة الأشعة السينية في الوضع العادي للبحث 5 uN أي 0.5٪. على شاشة العرض ، تتوافق قيم الكثافة العالية (على سبيل المثال ، العظام) مع المناطق الفاتحة والمناطق المنخفضة إلى المظلمة. قدرة التدرج للشاشة هي 15-16 خطوة نصف نغمة ، يمكن تمييزها بالعين البشرية. لكل مرحلة ، هناك حوالي 130 وحدة من N.
لتحقيق الدقة العالية للكثافة في التصوير المقطعي بشكل كامل ، يوفر الجهاز عناصر تحكم لما يسمى عرض النافذة ومستواها (موضعها) لتمكين أخصائي الأشعة من تحليل الصورة في أجزاء مختلفة من مقياس معامل الامتصاص. عرض النافذة هو قيمة الفرق بين أكبر وأصغر معاملات الامتصاص المقابلة لفرق السطوع المحدد.
موضع النافذة أو مستواها (مركز النافذة) هو قيمة معاملات التوهين ، التي تساوي منتصف النافذة ويتم اختيارها من الشروط من أجل الكشف الأفضل عن كثافات مجموعة الهياكل أو الأنسجة ذات الأهمية . السمة الأكثر أهمية هي جودة الصورة الناتجة. من المعروف أن جودة تصور التكوينات التشريحية للدماغ والآفات تعتمد بشكل أساسي على عاملين: حجم المصفوفة التي يُبنى عليها التصوير المقطعي ، والاختلاف في قيم الامتصاص. يمكن أن يكون لحجم المصفوفة تأثير كبير على دقة التشخيص. وبالتالي ، فإن عدد التشخيصات الخاطئة في تحليل المقطورات على مصفوفة 80 × 80 خلية كان 27 ٪ ، وعند العمل على مصفوفة 160 × 160 ، انخفض إلى 11 ٪. يحتوي ماسح التصوير المقطعي المحوسب على نوعين من الدقة: الاختلاف المكاني والكثافة. يتم تحديد النوع الأول بحجم خلية المصفوفة (عادةً 1.5 × 1.5 مم) ، والثاني هو 5 وحدات من N. (0.5٪). وفقًا لهذه الخصائص ، من الممكن نظريًا التمييز بين عناصر الصورة بحجم 1.5x1.5 مم مع اختلاف كثافة بينهما لا يقل عن 5 uN. (1٪) ، من الممكن اكتشاف بؤر بحجم 6 × 6 مم على الأقل ، وبفارق 30 وحدة من N. (3٪) - أجزاء بحجم 3x3 مم.
يسمح لك التصوير الشعاعي التقليدي بالتقاط حد أدنى من الاختلاف في الكثافة بين المناطق المجاورة بنسبة 10-20٪. ومع ذلك ، مع وجود اختلاف كبير جدًا في كثافات الهياكل المجاورة ، تنشأ ظروف خاصة بهذه الطريقة ، مما يقلل من دقة وضوحها ، لأنه في بناء صورة في هذه الحالات ، يحدث المتوسط الرياضي ، وفي هذه الحالة ، قد لا تكون البؤر الصغيرة تم العثور. يحدث هذا غالبًا في مناطق صغيرة منخفضة الكثافة تقع بالقرب من الهياكل العظمية الضخمة (أهرامات العظام الصدغية) أو عظام قبو الجمجمة.
من الشروط المهمة لضمان أداء التصوير المقطعي المحوسب وضع المريض غير المتحرك ، لأن الحركة أثناء الدراسة تؤدي إلى ظهور القطع الأثرية - التقاطات: شرائط داكنة من التكوينات ذات معامل الامتصاص المنخفض (الهواء) والأشرطة البيضاء من الهياكل ذات معامل امتصاص عالي (مقاطع جراحية للعظام والمعادن) مما يقلل أيضًا قدرات التشخيص.
للحصول على صورة أوضح للمناطق المتغيرة مرضيًا في الدماغ ، يتم استخدام تأثير تعزيز التباين ، والذي يتم إجراؤه عن طريق الحقن الوريدي لمادة ظليلة.
يتم تفسير الزيادة في كثافة الصورة على التصوير المقطعي المحوسب بعد إعطاء الوريد لعامل التباين بواسطة مكونات داخل الأوعية الدموية وخارجها. تعزيز الأوعية الدموية يعتمد بشكل مباشر على محتوى اليود في الدورة الدموية.

ترتبط الزيادة الطبيعية في كثافة الدماغ في التصوير المقطعي المحوسب بعد إعطاء عامل التباين بتركيز اليود داخل الأوعية الدموية. يمكن تصوير الأوعية التي يصل قطرها إلى 1.5 مم إذا كان مستوى اليود في الدم حوالي 4 مجم / مل وكان الوعاء عموديًا على مستوى الشريحة. أدت الملاحظات إلى استنتاج مفاده أن عامل التباين يتراكم في الأورام.
تنزيل الكتب المدرسية لأجهزة التصوير المقطعي بالأشعة السينية |
يعد التصوير المقطعي بالأشعة السينية هو النوع الأكثر شيوعًا من الأبحاث اليوم ، نظرًا لاستخدام أجهزة استشعار حساسة مختلفة وحزمة أشعة سينية ضيقة التوجيه ، فإن مستوى إشعاع التأين منخفض جدًا.
يتم نقل حزمة ضيقة من الأشعة السينية لجسم المريض حول محورها الطولي ، بمساعدة "المقاطع" المستعرضة. يتم الحصول على صورة الطبقة المستعرضة BO على شاشة جهاز مراقبة التدرج الرمادي الطبي الخاص عن طريق معالجة الكمبيوتر للعديد من الأفراد الأشعة السينيةنفس الطبقة المستعرضة ، لكنها مصنوعة بزوايا مختلفة.
الفصل 4. أساسيات و التطبيق السريريالتصوير المقطعي بالأشعة السينيةالفصل 4
تم تطوير الأسس الرياضية للتصوير المقطعي (CT) في بداية القرن العشرين. لم يكن نقص أنظمة الحوسبة القوية في ذلك الوقت يعني استخدام هذه الخوارزميات في الممارسة الطبية. لأول مرة ، اقترح عالم الرياضيات الجنوب أفريقي آلان مكورماك إعادة بناء الهيكل ثلاثي الأبعاد لجسم من الإسقاطات العديدة في الطب. في مستشفى هورت شور في كيب تاون ، صُدم بنقص تكنولوجيا أبحاث الدماغ. في عام 1963 ، نشر ورقة بحثية تتضمن حسابات رياضية لإعادة بناء صورة الدماغ بعد مسحها ضوئيًا باستخدام حزمة ضيقة من الأشعة السينية. بعد دراسة هذه المواد ، بدأت مجموعة من المهندسين من الشركة الإنجليزية للآلات الموسيقية الكهربائية EMI ، بقيادة جودفري هونسفيلد ، في إنشاء أول نموذج أولي لجهاز كمبيوتر مقطعي لفحص الدماغ ، والذي أطلقوا عليه اسم الشركة. في هذا الإعداد ، استغرق فحص الدماغ 9 ساعات ، وتتألف كل صورة من 4096 نقطة فقط. ومع ذلك ، حتى مثل هذا الجهاز الناقص والمرهق ، الذي يشبه إلى حد كبير أداة التعذيب ، جعل من الممكن تحسين تشخيص أمراض الدماغ بشكل كبير.
أولا التصوير المقطعي المحوسبتم إجراؤها على امرأة مصابة بورم في المخ. في عام 1972 ، في مؤتمر المعهد البريطاني للأشعة ، قدم جودفري هونزفيلد والطبيب جيه أمبروز تقريرًا مثيرًا "الأشعة السينية تخترق الدماغ". من هذه اللحظة يبدأ التطور السريع للأشعة السينية. بعد الطلب الهائل ، بدأت الشركات الرائدة في مجال التكنولوجيا الطبية في إنتاج أول ماسحات التصوير المقطعي المحوسب في وقت مبكر من عام 1973. كان تطوير التكنولوجيا سريعًا لدرجة أنه بحلول نهاية عام 1979 كان هناك بالفعل 4 أجيال من أجهزة التصوير المقطعي المحوسب. لم تستغرق دراسة الدماغ على هذه الأجهزة 9 ساعات ، بل عدة دقائق. في عام 1979 ، تم تكريم عالم الرياضيات آلان ماكورماك والمهندس جودفري هونزفيلد جائزة نوبلفي مجال الطب (الشكل 4.1).
تسمح لك الأجهزة الحديثة بفحص منطقة واحدة من الجسم في غضون ثوانٍ قليلة. زادت دقة أجهزة التصوير المقطعي الحديثة عدة مرات ، وانخفض حمل الإشعاع على المريض بشكل كبير ، وأصبح من الممكن القيام بذلك
فحص أي منطقة من الجسم. مع ظهور التصوير المقطعي متعدد الشرائح وشعاع الإلكترون (خيارات الأشعة السينية المقطعية) ، أصبح من الممكن فحص القلب و الأوعية التاجية(انظر الشكل 4.2 على إدراج اللون).
أرز. 4.1مخترعو طريقة التصوير المقطعي المحوسب بالأشعة السينية: أ - آلان ماكورماك. ب - جودفري هونسفيلد
يتمثل مبدأ التصوير المقطعي المحوسب في إنشاء صور طبقة تلو الأخرى للكائن قيد الدراسة باستخدام جهاز كمبيوتر بناءً على قياس معاملات التوهين الخطي للإشعاع الذي مر عبر هذا الكائن.
تتضمن الأشعة السينية التصوير المقطعي المحوسب مسحًا مستعرضًا طبقة تلو الأخرى لجسم باستخدام حزمة موازية (ضيقة) من إشعاع الأشعة السينية. يتم تسجيل الإشعاع بواسطة نظام من أجهزة الكشف الخاصة ، يليه تكوين صورة نصفية على شاشة العرض باستخدام الكمبيوتر.
في سياق قياس شدة الإشعاع التي مرت عبر الكائن قيد الدراسة عندما يتحرك باعث الأشعة السينية حوله ، يتم إدخال مجموعة من البيانات في ذاكرة الكمبيوتر ، والتي وفقًا لمعاملات التوهين الإشعاعي أو قيم كثافة الأنسجة في جميع الخلايا الأولية لطبقة التصوير المقطعي يتم حسابها.
وفقًا لهذه المؤشرات ، بناءً على الحسابات باستخدام برامج خاصة ، يقوم الكمبيوتر بتكوين صورة على شاشة القسم الذي تم فحصه من الكائن.
وبالتالي ، في أنظمة التصوير المقطعي ، يعتمد الحصول على صورة مقطعية على تكوين حزمة أشعة سينية موازية ؛ مسح (دراسة طبقة ضيقة - "شريحة") كائن بهذه الحزمة ؛ قياس الإشعاع خلف الجسم بواسطة أجهزة الكشف مع تحويل النتائج لاحقًا إلى شكل رقمي ؛ توليف الصورة الحسابية على أساس مجموع البيانات المقاسة ؛ التحليل والمعالجة
الصور لزيادة القيمة التشخيصية وإبراز الدراسة.
يتضمن تكوين تركيب التصوير المقطعي المحوسب 4 مجموعات من الأجهزة: 1) لتوليد ، والتكوين المكاني واستقبال الأشعة السينية (وحدة تغذية الأشعة السينية ، وجهاز مسح مع باعث ، وموازنات وكاشفات ، ووحدة تبريد باعث) ؛ 2) لوضع وتحريك المريض (طاولة نقل ، مكتشفات ضوئية ، لوحة تحكم) ؛ 3) لمعالجة النتائج ، وقياس وتوليف الصورة (المحولات التناظرية إلى الرقمية ، وجهاز كمبيوتر ، وأجهزة لتخزين المعلومات ، ووحدة تحكم وتشخيصية) ؛ 4) للتحكم البصري وتوثيق صور الأشعة السينية وتحليلها (كاميرات ، طابعات ، أجهزة لتسجيل المعلومات على وسائط قابلة للإزالة).
كانت الخطوة التالية في التطوير هي ظهور QD متعدد الطبقات. جهاز الاستقبال في هذه الأجهزة ليس واحدًا ، ولكن عدة خطوط متوازية من أجهزة الكشف تعمل بشكل متزامن. هذا يجعل من الممكن الحصول على عدة صور مقطعية خلال دورة واحدة لأنبوب الأشعة السينية. أتاح استخدام هذه الأجهزة زيادة سرعة المسح بشكل كبير ، وزيادة دقة التركيبات ، وتقليل حمل الإشعاع على المريض.
هناك تقنيات مسح تحددها طبيعة حركة مصدر الإشعاع وموضوع الدراسة في عملية إجراء التصوير المقطعي المحوسب. هناك نوعان من تقنيات المسح المختلفة اختلافًا جوهريًا: متسلسل (خطوة بخطوة) ولولبياً.
تشير تقنية المسح المتسلسل إلى الإيقاف الإجباري لأنبوب الأشعة السينية بعد كل دورة دوران (انظر الشكل 4.3). يعد ذلك ضروريًا لتعيينه على موضعه الأصلي قبل دورة الدوران التالية وتحريك المريض على منضدة النقل لمسح منطقة جديدة من منطقة الجسم قيد الدراسة. ميزة تقنية المسح المتسلسل هي الحصول على الصور جودة عاليةمع مستوى منخفضضوضاء إلكترونية. ومع ذلك ، فإن هذا الفحص يستغرق وقتًا طويلاً ولا ينطبق على دراسة الصدر أو البطن.
تتكون تقنية المسح الحلزوني من الأداء المتزامن لعمليتين: الدوران المستمر لمصدر الأشعة السينية حول الكائن والحركة الانتقالية المستمرة للطاولة مع المريض من خلال نافذة القنطرة (الشكل 4.4). في هذه الحالة ، يتخذ مسار شعاع الأشعة السينية المسقط على جسم المريض شكل حلزوني. على عكس التصوير المقطعي المتسلسل ، يمكن أن تختلف سرعة الحركة الترجمية للطاولة مع المريض اعتمادًا على أهداف دراسة معينة. من الأهمية بمكان أن تكون سرعة إزاحة الجدول 1.5-2 مرة ، وفي إعدادات التصوير المقطعي المحوسب متعدد الطبقات ، تكون أكبر من 3 إلى 5 مرات من سماكة الشريحة دون حدوث تدهور كبير في الدقة المكانية للجهاز. الميزة الرئيسية للتصوير المقطعي المحوسب الحلزوني هي التسريع الكبير لعملية المسح ، حيث لا توجد فترات زمنية بين دورات الدوران الفردية لأنبوب الأشعة السينية.

أرز. 4.3نسبة حركات أنبوب الأشعة السينية والطاولة مع المريض بتقنية المسح المتسلسل
![]()
أرز. 4.4نسبة حركات أنبوب الأشعة السينية والطاولة مع المريض بتقنية المسح الحلزوني
يتم التعبير عن معاملات التوهين المحسوبة بأشعة X-ray في وحدات نسبية ، تسمى وحدات Hounsfield. الحد الأدنى لمقياس هذه الوحدات هو 1000 وحدة تقليدية (NI) ، وهو ما يتوافق مع توهين إشعاع الأشعة السينية في الهواء. يُؤخذ معامل امتصاص الماء على أنه صفر. كثافة (معامل الامتصاص) للدهون على هذا المقياس هي -100 نيوتن ، أعضاء متني - 20-60 نيوتن ، دم - 30-60 نيوتن ، مادة رمادية للدماغ - 30 نيوتن (انظر الشكل 4.5).

أرز. 4.5كثافات بعض المواد والأنسجة البشرية على مقياس هونزفيلد
يعتمد سطوع نقطة معينة من الشاشة على قيمة رقم Hounsfield في القسم المقابل من الكائن قيد الدراسة. الكمبيوتر قادر على تمييز حوالي 4200 أو أكثر من قيم الامتصاص النسبي ، ولكن من المستحيل إعادة إنتاج كل هذه القيم على الشاشة في نفس الوقت. للتحليل البصري للصورة في أجزاء مختلفة من مقياس Hounsfield ("النافذة") ، يتم توفير أدوات لاختيار والتحكم في عرض هذه النافذة.
عند دراسة هيكل الأجسام الكثيفة (العظام) ، يجب أن يكون عرض النافذة
يكون الحد الأقصى ، ومركزها يتجه نحو كثافات عالية (انظر الشكل 4.6). عند دراسة الأنسجة الرخوة ، يتم تقليل عرض النافذة. بالإضافة إلى ذلك ، يمكن استكمال التقييم البصري الذاتي للصورة بقياس الكثافة المباشر (قياس كثافة الأشعة السينية) في أي نقطة أو قسم من الشريحة. تجعل دقة القياس العالية من الممكن تمييز الأنسجة التي تختلف بنسبة 0.5٪ عن بعضها البعض في الكثافة.
في هذا الصدد ، يُعتقد أن هناك معلومات أكثر بكثير في التصوير المقطعي المحوسب مقارنة بالصور الشعاعية التقليدية. يسمح الشكل الرقمي للمعلومات التي يتم تلقيها أثناء التصوير المقطعي باستخدامها في التحليل الرياضي المتعمق للصورة.



أرز. 4.6التصوير المقطعي للصدر على نفس المستوى في نوافذ إلكترونية مختلفة: أ - الرئة (المركز - 600 هوج ، العرض 1200 هكتار) ؛ ب - الأنسجة الرخوة (المركز - 50 HU ، العرض 350 HU) ؛ داخل - عظم (مركز - 350 HU ، عرض 1200 HU)
في التصوير المقطعي المحوسب ، عادة ما يتم الحصول على المقاطع العرضية ("بيروجوف") من الجسم. ومع ذلك ، من خلال مجموعة من البيانات المقاسة ، مع عدد كافٍ من أقسام العضو ، وفقًا لخوارزمية كمبيوتر معينة ، من الممكن إعادة بناء الصورة ليس فقط في المستوى المحوري (انظر الشكل 4.7 على الشكل الداخلي الملون) .
بمساعدة إعادة الإعمار المستهدفة ، من الممكن إنشاء منطقة منفصلة عن البيانات الأولية في عرض موسع لإجراء دراسة أكثر تفصيلاً. عادة ما يكون عامل التكبير بين 1 و 10. تؤدي هذه الزيادة إلى تحسين وضوح الصورة ، خاصة عند حدود الأعضاء والأنسجة ، حيث يوجد اختلاف في الكثافة (انظر الشكل 4.8).
يكون التعرض للإشعاع للمريض أثناء التصوير المقطعي المحوسب موضعيًا للغاية ، حيث تمر شعاع الأشعة السينية عبر طبقة ضيقة. في هذا الصدد ، فإن الأعضاء التي لا تقع مباشرة في منطقة التصوير المقطعي لا يتم تعريضها للإشعاع عمليا. على الرغم من الجرعات الأسية العالية والعدد الكبير من محتويات أنبوب الأشعة السينية أثناء التقسيم ، فإن الجرعة الممتصة منخفضة. لذلك ، على سبيل المثال ، يكون التعرض للإشعاع أثناء التصوير المقطعي للكلى مساويًا للجرعة التي يتلقاها المريض أثناء تصوير الجهاز البولي.

أرز. 4.8التصوير المقطعي المحوسب لقاعدة الجمجمة على مستوى أهرامات العظام الزمنية ، يتم إجراؤه بمعايير مختلفة لإعادة بناء الصورة: أ - مجال كبير من الاهتمام ؛ مرشح إعادة الإعمار القياسي ب - تكبير جزء من الصورة السابقة ؛ ج - إعادة البناء المستهدفة مع مرشح إعادة البناء القياسي ؛ د - إعادة البناء المستهدفة باستخدام مرشح إعادة البناء عالي الدقة (تشير الأسهم إلى خطوط الكسر في الهرم العظمي الصدغي)
تتضمن تقنية التصوير المقطعي المحوسب القياسية عدة خطوات متتالية.
1. دراسة بيانات الفحص السريري للمريض.
2. تحليل نتائج الدراسات الإشعاعية السابقة والأدوات والمخبرية.
3. تحديد الغرض والمهام من CT.
4. تحضير المريض للدراسة.
5. تحديد معاملات المسح مع مراعاة طبيعة المرض المزعوم والحالة النفسية الجسدية للمريض والقدرات الفنية لجهاز التصوير المقطعي المحوسب.
6. التسجيل ووضع المريض وإجراء الفحص.
7. التحليل الأولي لنتائج التحويلات النقدية على وحدة التحكم العاملة من أجل تحديد مؤشرات لاستخدام تقنيات إضافية.
8. ما بعد معالجة الصور.
9. أرشفة البيانات الواردة وتسجيل الوثائق الفنية.
10. تحليل النتائج المتحصل عليها ومقارنتها ببيانات من دراسات أخرى.
11. تسجيل بروتوكول الدراسة.
عادة ما يتم تحديد الحاجة إلى التصوير المقطعي المحوسب للمريض بشكل مشترك من قبل الطبيب المعالج وأخصائي الأشعة في عملية إعداد طلب لإحالة المريض إلى التصوير المقطعي المحوسب.
تحضير المريض
عند إجراء التصوير المقطعي المحوسب لمعظم المناطق التشريحية (الرأس والعنق والعمود الفقري والصدر والأطراف) تدريب خاصالمريض غير مطلوب. الاستثناء هو دراسة البطن والحوض. في هذه الحالة ، من الضروري مقارنة الأمعاء ، لأنه بدونها ، يمكن أن تحاكي الحلقات المعوية التكوين الحجمي أو العقد الليمفاوية المتضخمة. من المهم بشكل خاص إجراء تباين عن طريق الفم في دراسة البنكرياس وأعضاء الحوض. على النقيض من جميع أقسام الأمعاء ، قبل الدراسة بـ 10-12 ساعة وساعتين و 30 دقيقة ، يشرب المريض كوبًا من الماء في رشفات صغيرة ، حيث يتم إذابة مادة الأشعة المشعة.
كمية كبيرة من الهواء في تجويف الأمعاء يمكن أن تضعف تصور الأعضاء الأخرى. في هذا الصدد ، يتم وصف الأشخاص الذين لديهم ميل للإمساك وانتفاخ البطن حقنة شرجية مطهرة قبل 12-14 ساعة من الدراسة.
لا ينبغي طلب التصوير المقطعي المحوسب للبطن والحوض في المرضى الذين خضعوا للأشعة السينية في اليوم السابق. الجهاز الهضميباستخدام كبريتات الباريوم. يعطي تعليق الباريوم قطعًا أثرية واضحة ، مما يعقد بشكل كبير تفسير الصور التي تم الحصول عليها. في هذا الصدد ، يجب الامتناع عن إجراء التصوير المقطعي المحوسب حتى الإزالة الكاملة لكبريتات الباريوم من الأمعاء. يمكن التحكم في هذه العملية بمساعدة التنظير أو التصوير الشعاعي للبطن.
الطريقة العامة للدراسة الطبوغرافية المحوسبة
قبل البدء في الإجراء ، يتم شرح الغرض من الدراسة القادمة وطبيعتها للمريض. ثم يتم وضعها على طاولة ناقل الآلة. في معظم الحالات ، يتم إجراء الأشعة المقطعية مع المريض في وضع الاستلقاء. في دراسة الدماغ و عنقىيتم وضع رأس العمود الفقري على مسند رأس خاص ومثبت عليه. من أجل الحد من قعس أسفل الظهر أثناء الدراسة
في العمود الفقري القطني العجزي ، يتم وضع بكرة خاصة تحت ركبتي المريض.
تعطي الأيدي ، عند دخولها منطقة المسح ، قطعًا أثرية واضحة وبالتالي تزيد من سوء تصور المنطقة التشريحية قيد الدراسة ، لذلك يجب إخراجها من منطقة المسح. يتعلق هذا بالدرجة الأولى بالتصوير المقطعي المحوسب للصدر والبطن.
يضبط اختصاصي الأشعة شعاع الضوء على مستوى بداية المنطقة التشريحية قيد الدراسة.
في جميع الحالات ، يبدأ المسح بالتصوير المقطعي (صورة شعاعية رقمية عامة في الإسقاط الأمامي أو الجانبي). إنه مصمم لتحديد مستوى الشريحة الأولى أو منطقة المسح بالكامل ، وكذلك لتحديد زاوية القنطرة. بعد ذلك ، يتم إجراء المسح مباشرة.
أجهزة صدرويتم فحص البطن من أجل تقليل آثار التنفس أثناء حبس النفس. عند مسح مناطق تشريحية أخرى ، لا يلزم عادةً حبس النفس.
من أجل تقليل تعرض المريض للإشعاع ، تبدأ الدراسة بأقسام أكثر سمكًا (8-10 ملم للبطن ، 2-3 ملم للعمود الفقري ، إلخ). للحصول على تقييم أكثر تفصيلاً للتكوينات المرضية الصغيرة أو الهياكل التشريحية ، قد يكون من الضروري إعادة المسح مع تقليل سمك الشريحة.
يمكن أن يزيد المسح الحلزوني من سرعة الدراسة بشكل كبير ، وهو أمر ذو أهمية كبيرة عند فحص الصدر أو البطن ، ولكن جودة الصورة تنخفض إلى حد ما بسبب الآثار الحركية (نتيجة الحركة المستمرة للطاولة أثناء الفحص).
عند فحص الدماغ أو هياكل قاعدة الجمجمة ، فإن تدهور الصورة أمر غير مقبول. هذه المناطق غير متحركة ، لذلك يتم فحصها باستخدام المسح خطوة بخطوة.
تقنيات تحسين التباين
في حالة وجود صعوبات في تفسير المحدد التغيرات المرضيةاللجوء إلى تحسين التباين. يهدف إلى حل العديد من المشاكل.
1. تحسين تصور التكوين المرضي. العديد من هياكل الأنسجة الرخوة ذات المسح الأصلي لها مؤشرات كثافة قريبة. قد يكون تباينها غير كافٍ لتمييز الأنسجة الرخوة الفردية عن بعضها البعض ، على سبيل المثال ، تكوين حجمي من الأنسجة الخاصة لعضو متني أو أوعية من هياكل الأنسجة الرخوة. وهذا بدوره قد لا يسمح لنا بالتحدث بثقة عن وجود أو عدم وجود تشكيل مرضي. يؤدي إعطاء الحقن الوريدي لـ RCS إلى تعزيز التباين لكل من الأنسجة الطبيعية والمرضية. ومع ذلك ، اعتمادًا على حجم وسرعة تدفق الدم في الأنسجة المختلفة ، سيكون وقت المرور وتراكم الدواء فيها مختلفين. هذا يؤدي إلى التمييز بين مؤشرات كثافتها.
2. محاولة إجراء التشخيص التفريقي لمختلف العمليات المرضيةبناءً على وقت الحدوث ودرجة ونوع تحسين التباين.
3. تقييم العلاقة بين التركيز المرضي والأوعية المجاورة.
4. توضيح مدى انتشار العملية المرضية على أساس زيادة الاختلاف في مؤشرات الكثافة للأنسجة المصابة والطبيعية.
يكمن جوهر تقنية تحسين تباين الصورة في إعطاء الحقن الوريدي لـ RCS القابل للذوبان في الماء باستخدام حقنة تقليدية أو ميكانيكية ، متبوعًا بمسح منطقة الاهتمام (الشكل 4.9). لجميع المعلمات الرئيسية ، يتم إعطاء الأفضلية لعوامل التباين غير الأيونية. عند استخدام عوامل التباين غير الأيونية ، لا يلزم إجراء اختبار أولي لتحملها.

أرز. 4.9التصوير المقطعي المحوسب للبطن قبل (أ) وبعد (ب) الحقن الوريدي لعامل التباين. يتراكم التكوين المرضي (تمدد الأوعية الدموية الكاذب لفرع الشريان المساريقي العلوي) عامل تباين ، مما يؤدي إلى كثافة
يتضاعف تقريبا
المرضى في خطر كبير ردود الفعل التحسسيةيجب وصف مضادات الهيستامين المسبقة وفقًا لأي نظام يتم استخدامه في هذه المؤسسة الطبية (على سبيل المثال ، بريدنيزولون عن طريق الفم 30 مجم قبل الدراسة بساعتين و 12).
عند إجراء تحسين التباين ، من المهم التمييز بين مرحلتي الأوعية الدموية والمتني لتوزيع RCS. الأول يرتبط بمرور RCS عبر سرير الأوعية الدموية ويستمر لثوانٍ. من الممكن زيادة مدة هذه المرحلة مع حقنة بلعة كافية عدد كبير RCS (100 مل أو أكثر) ، أي عند إجراء ما يسمى تصوير الأوعية المقطعية. يعكس الطور المتني تراكم الأنسجة وإفراز عوامل التباين. مدته في المتوسط من 10 إلى 20 دقيقة.
تقنيات التصوير المقطعي المحوسب الخاصة
عادة ما يتم استخدام تقنيات خاصة بعد إجراء دراسة قياسية لتوضيح وتفصيل التغييرات المرضية المحددة. فهي تزيد من وقت الدراسة ، والتعرض للإشعاع للمريض ، واستهلاك المعدات ، لذلك يجب عليهم ذلك
يتم تنفيذها بدقة وفقًا لـ المؤشرات السريرية. يقرر أخصائي الأشعة مسألة استخدامها على أساس المهام التي يحددها الطبيب المعالج (أحيانًا بعد استشارة مشتركة).
1. الحقن في الوريد 40-60 مل من RCS باستخدام حقنة تقليدية.يتم الفحص بعد اكتمال الحقن. يجب على الطاقم الطبي مغادرة غرفة العلاج. مزايا هذه التقنية:
يتم التحكم في حالة المريض أثناء الإجراء وإدارة الدواء من قبل ممرضة ؛
الإجراء بسيط نسبيًا ولا يستغرق الكثير من الوقت ولا يتطلب تكاليف مادية كبيرة.
مساوئ الإعطاء في الوريد:
استحالة تقييم العمليات السريعة ؛
فقدان المعلومات حول الدقائق الأولى لتراكم RCS في منطقة العملية المرضية ؛
استحالة تحقيق تباين كافٍ دائمًا في هياكل الأوعية الدموية.
2. بلعة إدارة RCS.مع إدخال تقنية التصوير المقطعي المحوسب الحلزوني في الممارسة السريرية ، أصبحت هذه الطريقة أكثر انتشارًا. بمساعدة حاقن أوتوماتيكي ، يتم حقن حجم كبير نسبيًا من PKC (حوالي 100 مل) بسرعة (السرعة في المتوسط - 3 مل / ثانية).
تسمى مرحلة التباين الأقصى للشرايين الشرايين ، الأوردة - الوريدية ، حمة الأعضاء - متني. عادةً ما يكون تحسين تباين الأنسجة الرخوة محددًا في أول دقيقتين ويصل إلى التوازن بعد 5 دقائق في المتوسط. في بعض الحالات ، قد يكون من المفيد إجراء مرحلة فحص متأخر. في كل حالة ، يتم تحديد الحاجة إلى أداء مرحلة معينة من قبل أخصائي الأشعة ، مع مراعاة المهام الموكلة إليه. يُطلق على التصوير المقطعي الحلزوني للشرايين باستخدام حقنة بلعة من RCS تصوير الأوعية المقطعي الحلزوني المحوسب (انظر الشكل 4.10 على الشكل الداخلي الملون).
فوائد إدارة البلعة من RCS:
القدرة على تقييم العمليات السريعة.
إجراء البحوث في مرحلتي الأوعية الدموية (الشرايين والوريدية) والمتني.
مساوئ تباين البلعة:
عدم القدرة على الأداء مع الأوردة الرفيعة للغاية والتي يصعب الوصول إليها والتي تم تغييرها بشكل كبير (المتصلبة) ؛
احتمالية حدوث رد فعل أكثر وضوحًا لإدخال RCS نظرًا لعدده الكبير وسرعته العالية في المسح ؛
التعقيد النسبي للتقنية.
3. التصوير المقطعي الديناميكيهي نوع من تقنيات التباين وتتكون من الحصول على سلسلة من الصور المقطعية على مستوى تشريحي أو آخر. يتم إجراء المخططات المقطعية في فترات زمنية معينة بعد إدخال نظام التحكم عن بعد (RCS). تسمح لك هذه التقنية بالتقييم الموضوعي
معدل ودرجة تراكم RCS في المنطقة المرضية والأنسجة غير المتغيرة. تباين التصوير المقطعي المحوسب الديناميكي هو التصوير المقطعي المحوسب (نضح CT).في هذه الحالة ، يتم الحصول على سلسلة من التصوير المقطعي للمنطقة قيد الدراسة على خلفية الإعطاء في الوريد بمعدل مرتفع من "جرعة قصيرة" من RCS. بعد ذلك ، يتم إجراء المعالجة الرياضية لهذه السلسلة من الصور وإنشاء الصور المعينة بواسطة نضح أنسجة العضو (انظر الشكل 4.11 على الشكل الداخلي الملون).
4. التصوير المقطعي للناسوريتم إجراؤه بنفس طريقة تصوير الناسور بالأشعة السينية التقليدية ، ولكن بالنسبة للتصوير المقطعي المحوسب ، يتم استخدام عامل تباين بتركيز أقل. تسمح لك هذه التقنية بدراسة الجهاز النواقل بالتفصيل ، وتحديد الخطوط وتحديد موقعها بدقة في الفضاء.
5. التصوير المقطعي المحوسب للقنوات الصفراويةيتم إجراؤه باستخدام RCS عن طريق الفم أو في الوريد ، ويحدث إفرازه مع الصفراء (bili-vist ، bilignost). تتيح هذه التقنية تقييم التفاصيل الداخلية والخارجية بالتفصيل القنوات الصفراوية، وتحديد الأحجار فيها المرارةوالقنوات (الشكل 4.12).
6. تصوير النخاع بالأشعة المقطعية والتصوير المقطعي للصهريج- التقنيات التي تسمح بتباين الصهاريج والمساحات تحت العنكبوتية للدماغ والحبل الشوكي عن طريق إدخال RCS في الفضاء تحت العنكبوتية بعد الصنبور الشوكي. إنها تسمح لك بتقييم حالة وسلامة السائل الدماغي الشوكي (الشكل 4.13).

أرز. 4.12.التصوير المقطعي المحوسب للقنوات الصفراوية. الصورة في إسقاط الشدة القصوى في المستوى المحوري على مستوى بوابة الكبد

أرز. 4.13.التصوير المقطعي للصهريج - إعادة بناء متعدد الأسطح في المستوى الأمامي في منطقة الجيب الوتدي. تم تطبيق مرشح عالي الدقة في إعادة بناء الصور. في الفضاء تحت العنكبوتية ، تظهر زيادة في كثافة السائل الدماغي الشوكي بسبب وجود عامل تباين فيه وتدفقه إلى الخارج في منطقة الجيوب الأنفية الرئيسية
7. تصوير القولون بالأشعة المقطعيةيستخدم لتشخيص الرتج والأورام الحميدة والخبيثة في القولون. تتمثل التقنية في مسح البطن والحوض بأجزاء رفيعة بعد تحضير القولون وتضخيمه بالغازات. هذه التقنية مرضى
عادة ما يتم تحملها بشكل أفضل من حقنة الباريوم الشرجية وتنظير القولون. غالبًا ما يستخدم كطريقة فحص في اختيار المرضى للتنظير الداخلي (انظر الشكل 4.14 على ورقة الألوان).
8. تصوير الأوعية التاجية بالأشعة المقطعيةيجعل من الممكن الحصول على صورة للشرايين التاجية من خلال مزامنة الفحص مع تخطيط القلب. تتميز هذه التقنية بانخفاض التدخل (انظر الشكل 4.15 على اللون الداخلي).
9. تصوير المفاصل المقطعي المحوسبتستخدم لتقييم هياكل الأنسجة الرخوة داخل المفصل (الغضروف المفصلي ، الأربطة داخل المفصل ، الغضروف المفصلي ، الشفاه المفصلية) ، والتي لا يتم تصورها بوضوح في التصوير المقطعي المحوسب الأصلي.
10. عالية الدقة CTيلعب دورًا مهمًا في تشخيص العديد من أمراض الرئة. وهو يتألف من المسح المستهدف للمنطقة المتغيرة من أنسجة الرئة باستخدام حزمة رقيقة من الإشعاع في "أقسام رقيقة" (1-2 مم) مع زيادة قصوى في منطقة الاهتمام. يتم إعادة بناء المخططات المقطعية الناتجة باستخدام خوارزمية عالية الدقة. تم تصميم هذه التقنية لزيادة تباين الصورة بشكل مصطنع وزيادة الدقة المكانية للجهاز. وجدت طريقة المسح هذه أيضًا تطبيقًا واسعًا في دراسة هياكل هرم العظم الصدغي.
11. التصوير المقطعي الكمي للرئتين.بالإضافة إلى فحص الصدر الشهيق القياسي ، يتم إجراء فحص الرئة الزفيري. يتم استخدام هذه التقنية لتقييم حالة أنسجة الرئة في عدد من العمليات المرضية (على سبيل المثال ، في انتفاخ الرئة ، وأمراض الانسداد الرئوي) (انظر الشكل 4.16 على إدراج اللون).
12. التصوير المقطعي الكمي لأنسجة العظاميسمح لك بقياس الكثافة المعدنية للعظام من أنسجة العظام الإسفنجية والمضغوطة. يتم استخدامه لقياس شدة هشاشة العظام (انظر الشكل 4.17 على إدراج اللون).
دواعي الاستعمال لـ CT
رأس
1. تشوهات وتشوهات الدماغ.
2. إصابة في الرأس:
تشخيص كسور عظام الدماغ وأجزاء الوجه من الجمجمة.
تشخيص النزيف داخل الجمجمة.
تشخيص نزيف داخل العين.
التشخيص أجسام غريبةرؤساء.
3. أورام المخ:
التشخيص و تشخيص متباينأورام حميدة وخبيثة.
تقييم الاستئصال الجذري للأورام.
مراقبة فعالية العلاج الكيميائي و العلاج الإشعاعيالأورام.
4. أمراض أوعية الدماغ:
تشخيص الاضطرابات الحادة والمزمنة الدورة الدموية الدماغيةوعواقبها.
تشخيص تشوهات الأوعية الدموية (تمدد الأوعية الدموية ، التشوهات الشريانية الوريدية ، مفاغرة الشرايين ، إلخ) ؛
تشخيص أمراض تضيق وانسداد أوعية الدماغ والرقبة (تضيق ، تجلط الدم ، إلخ).
5. أمراض الأنف والأذن والحنجرة ومحجر العين:
تشخيص الأورام.
6. أمراض العظم الصدغي:
تشخيص التهاب الأذن الوسطى الحاد والمزمن.
التشخيص والتشخيص التفريقي للأورام والأمراض غير السرطانية.
7. أمراض الغدد اللعابية:
تشخيص مرض حصوات اللعاب.
التشخيص الأمراض الالتهابية.
8. في فترة ما بعد الجراحة:
تقييم حالة الدماغ بعد إزالة الأورام والأورام الدموية داخل الجمجمة وتشوهات الأوعية الدموية.
تشخيص استمرار نمو الورم.
رقبه
1. دراسة النوم و الشرايين الفقريةعروق الوداجي:
تشخيص المتغيرات الهيكلية والتشوهات التنموية ؛
الكشف عن تضيق أو انسداد الأوعية.
الصدمة الميكانيكية (تلف الأوعية الدموية ، ورم دموي).
2. فحص الغدة الدرقية:
تشخيص الأورام والخراجات.
3. البحث الغدد الليمفاوية:
الاشتباه في آفاتهم النقيلية مع اكتشاف ورم خبيث في أي عضو ؛
التشخيص التفريقي لاعتلال العقد اللمفية الحميد والخبيث.
4. فحص الحنجرة والبلعوم:
تشخيص الأورام.
تشخيص الأمراض الالتهابية.
كشف الأجسام الغريبة.
5. أورام غير عضوية للرقبة (أورام ، خراجات).
صدر
1. إصابة في الصدر:
تشخيص الأضرار التي لحقت بالهيكل العظمي للصدر.
تشخيص تلف الرئتين والأعضاء المنصفية.
تحديد السوائل أو الهواء أو الدم في التجويف الجنبي (استرواح الصدر وتدمي الصدر).
2. أورام الرئة والمنصف:
تشخيص الأورام الحميدة والخبيثة.
تحديد مرحلة الأورام الخبيثة.
تقييم حالة الغدد الليمفاوية الإقليمية.
التشخيص التفريقي للآفات المنتشرة في الغدد الليمفاوية و العمليات الالتهابية.
3. السل:
التشخيص أشكال مختلفةمرض السل؛
تقييم حالة الغدد الليمفاوية داخل الصدر.
التشخيص التفريقي مع الأمراض الأخرى.
تقييم فعالية العلاج.
4. الالتهاب الرئوي:
تشخيص أشكال الالتهاب الرئوي المعقدة وغير النمطية.
مراقبة فعالية العلاج.
5. أمراض القص والأضلاع:
تشخيص الأورام.
تشخيص العمليات الالتهابية (التهاب العظم والنقي والتهاب الغضروف).
6. أمراض غشاء الجنب:
تشخيص الأورام.
تشخيص التهاب الجنبة والدبيلة الجنبية.
7. فحص الأوعية الدموية للقلب والصدر:
تقييم حالة المحولات والدعامات للشرايين التاجية بعد التدخلات الجراحية ؛
تشخيص المكتسبة و عيوب خلقيةقلوب؛
تشخيص تلف القلب في صدمات الصدر.
تشخيص أنواع مختلفة من التهاب التامور.
التحديد الكمي للكالسيوم في لويحات تصلب الشرايين التاجية للتنبؤ بخطر الإصابة بمضاعفات مرض الشريان التاجي ؛
تقييم تقريبي لحالة الشرايين التاجية.
تشخيص أورام القلب.
تشخيص تشوهات الأوعية الدموية (تمدد الأوعية الدموية والتشوهات الشريانية الوريدية) ؛
تشخيص أمراض انسداد وتضيق الأوعية الصدرية (تضيق ، تخثر ، إلخ).
8. تشخيص التغيرات المرضية في الرئتين والمنصف في حالة عدم تناسق التغييرات في الصور الشعاعية و علامات طبيهالأمراض (نفث الدم ، ضيق التنفس المتدرج بسرعة ، السعال المزمن مع كمية كبيرة من البلغم القيحي ، الخلايا غير النمطيةأو المتفطرة السلية في البلغم).
9. تقييم فعالية المحافظة والتشغيلية و العلاج المشتركأمراض الأورام وغير الورمية.
البطن والحوض
1. إصابة في البطن والحوض:
الكشف عن الأجسام الأجنبية ؛
تشخيص تلف الأعضاء المتني والجوف ؛
تشخيص إصابات عظام الحوض والورم الدموي داخل الحوض.
2. فحص أعضاء متني الجهاز الهضمي(الكبد والبنكرياس):
تشخيص أمراض الأورام.
تقييم مراحل الأورام الخبيثة.
تشخيص الانبثاث في الأورام الخبيثةأي توطين
3. فحص المرارة والقنوات الصفراوية:
تشخيص أورام المرارة والقنوات الصفراوية.
تشخيص تحص صفراوي مع تقييم حالة القنوات وتحديد الحصوات فيها ؛
توضيح طبيعة وشدة التغيرات الشكلية في التهاب المرارة الحاد والمزمن.
4. فحص المعدة:
تقييم الانتشار المحلي للأورام الخبيثة.
5. فحص الأمعاء:
التشخيص التفريقي للأورام الخبيثة والحميدة.
تشخيص الأمراض غير السرطانية (مرض كرون ، إلخ).
6- فحص الكلى والحالب والمثانة:
تشخيص إصابات الجهاز البولي.
تشخيص الأورام والأمراض غير السرطانية مع تقييم التغيرات المورفولوجية ؛
تقييم انتشار الأورام الخبيثة.
التشخيص تحص بوليمع تقييم وظيفة إفراز الكلى.
تحليل قياس كثافة الأحجار.
التشخيص التفريقي للمغص الكلوي مع الآخرين الأمراض الحادةجهاز بطني
تحديد أسباب بيلة دموية وانقطاع البول.
7. فحص الغدد الليمفاوية:
تحديد الآفات المنتشرة في الأورام الخبيثة.
تحديد الآفات في الأمراض غير الورمية.
تشخيص الأورام اللمفاوية.
8. فحص الشريان الأورطي البطني وفروعه:
تشخيص تمدد الأوعية الدموية.
الكشف عن تضيق وانسداد.
العمود الفقري
1. تشوهات العمود الفقري والنخاع الشوكي.
2. إصابة العمود الفقري والنخاع الشوكي:
التشخيص أنواع مختلفةكسور وخلع في العمود الفقري.
تقييم ضغط كيس الجافية.
3. أورام العمود الفقري والنخاع الشوكي:
تشخيص الأورام الأولية والنقيلة لهياكل عظام العمود الفقري.
تشخيص أورام النخاع الشوكي خارج النخاع.
4. التغيرات التنكسية الضمور:
تشخيص داء الفقار والفصال الفقاري والداء العظمي الغضروفي ومضاعفاتهما (فتق القرص وتضيق القناة الشوكية).
5. الأمراض الالتهابية في العمود الفقري (التهاب الفقار النوعي وغير النوعي).
6. قياس الكثافة المعدنية للعظام في هشاشة العظام الجهازية.
7. تخطيط وتقييم النتائج التشغيلية و معاملة متحفظةأمراض وإصابات العمود الفقري والنخاع الشوكي.
الأطراف
1. كسور العظام.
2. تشخيص أمراض التهابات العظام والمفاصل.
3. تشخيص أورام العظام والأنسجة الرخوة للأطراف.
4. الكشف عن التغيرات المرضية في المفاصل والأنسجة المحيطة في ظل وجود علامات سريرية للمرض (ألم مفصلي ، تقييد حركة المفاصل ، ضعف وظيفة الدعم للطرف السفلي).
4.1 مبدأ التصوير المقطعي المحوسبيتكون من الحصول على سلسلة من المقاطع العرضية للعضو قيد الدراسة باستخدام أشعة سينية موازية تتحرك حول الشرائح على طول المحيط عند تحريك العضو قيد الدراسة بعد مستوى حزمة الأشعة السينية ، متبوعًا بالتصوير على أساس تكنولوجيا الكمبيوتر ( الشكل 12).
تكنولوجيا التصوير المقطعي.
بعد وضع المريض على طاولة الجهاز ، يتم عمل صورة عامة للعضو أو جزء من الجسم قيد الدراسة - رسم تخطيطي. على شاشة المراقبة ، يحدد الطبيب ، وفقًا للشكل الطبوغرافي ، اعتمادًا على حجم العضو والغرض من الدراسة ، خطة الفحص: يتم تحديد حجم الدراسة وسماكة الشرائح وخطوة المسح. يتحرك أنبوب الأشعة السينية على طول دائرة 360 درجة ، يشع الشريحة ، أو بالأحرى كل حجم من جميع نقاط محيط الدائرة (الشكل 13). الأشعة السينية ، التي تمر عبر القسم قيد الدراسة ، يتم إضعافها بشكل غير متساو وتقع على أجهزة الكشف التي هي مستقبلات الأشعة السينية ، والتي يتراوح عددها عادة بين 800 و 1000. يأتي بعد ذلك تسلسل التصوير الرقمي المعتاد ، كما في التصوير الشعاعي الرقمي، أي يتم الحصول على صورة ظل بالأشعة السينية للطبقة الممسوحة ضوئيًا من العضو على شاشة العرض.
مزايا التصوير المقطعي المحوسب.
تعطي صورة التصوير المقطعي المحوسب ، أولاً وقبل كل شيء ، صورة معزولة للطبقة المستعرضة من الأنسجة وفقًا لمبدأ قطع بيروجوف ، أي أن صورة التصوير المقطعي المحوسب خالية من تراكب الهياكل المميزة لصورة الأشعة السينية التقليدية. صورة التصوير المقطعي المحوسب قريبة من الحجم التشريحي ويمكن قياسها وتكبيرها وحساب حجمها. أدى التصوير المقطعي المحوسب إلى زيادة تباين الأنسجة في الصورة بشكل حاد ، مما يؤدي إلى تصور تلك الأنسجة والأعضاء التي لا تكشفها الأشعة السينية التقليدية - المادة الرمادية والبيضاء للحبل الشوكي والأعضاء تجويف البطنوالفضاء خلف الصفاق ، وتجويف الحوض ، وكذلك زيادة الحساسية للكشف عن التكلسات الصغيرة والبؤر الصغيرة في الرئتين. من المزايا المهمة لهذه الطريقة القدرة على تحديد كثافة الأنسجة (قياس الكثافة) للعضو قيد الدراسة وبالتالي التمييز بين الأنسجة الطبيعية والأنسجة المعدلة. تقدر كثافة الأنسجة بوحدات CT - الوحدة N (مقياس Hounsfield) ، وكثافة الماء المقطر تؤخذ على أنها "0". على سبيل المثال ، كثافة الصفراء 15-17 وحدة N ، المادة البيضاء في الدماغ 25-35 وحدة N ، المادة الرمادية 35-55 وحدة N ، كثافة الدم 30-60 وحدة N ، الكبد 60-75 وحدة N ، عظام - من 1000 وحدة. طريقة التصوير المقطعي المحوسب جيدة في الكشف عن أورام الدماغ ، وأعضاء متني في التجويف البطني ، والأنسجة الرخوة للأطراف ، وأمراض العظام والرئتين. يتم توسيع القدرات التشخيصية للأشعة المقطعية باستخدام RKV ، لأنه في هذه الحالة من الممكن زيادة درجة التمايز بين المساحات داخل الأوعية الدموية وخارج الخلية ، وتحسين تصور البؤر المرضية. وهكذا ، يجمع التصوير المقطعي المحوسب بين مزايا RD (التباين الطبيعي العالي في وجود الهواء والجير) والموجات فوق الصوتية (تباين الأنسجة الرخوة العالي).
أنواع التصوير المقطعي المحوسب.
ينقسم التصوير المقطعي المحوسب إلى التصوير المقطعي المحوسب خطوة بخطوة - CT التي تمت مناقشتها أعلاه ، التصوير المقطعي الحلزوني - SCT ، التصوير المقطعي المحوسب متعدد الشرائح - MSCT و التصوير المقطعي بالحزمة الإلكترونية - CRT.
CT خطوة بخطوة (يشار إليها ببساطة باسم CT). يفحص كل شريحة مع ثبات المريض ، وبعد ذلك ينتقل المريض إلى خطوة مسح تبلغ 1 ، 2 ، 5 مم. انها غير قابلة للتطبيق حاليا.
في SKT في فترة توقف تنفسي واحدة ، من الممكن فحص جزء كبير من العضو ، أو العضو بأكمله ، لأنه مع SCT ، على عكس التصوير المقطعي المحوسب ، يتحرك المريض بسلاسة على مستوى مستوى شعاع الأشعة السينية الموازاة. هذا يسمح ، مع تعرض المريض للإشعاع بدرجة أقل بكثير ، إلى تسريع وقت الفحص بشكل كبير ، وهو أمر مريح للغاية عند فحص المرضى المصابين بأمراض خطيرة ، أو لإجراء دراسة أكثر شمولاً ، على سبيل المثال ، المرضى الذين يعانون من إصابات معقدة أو مجتمعة. هذا النوع من التصوير المقطعي المحوسب لم يعد مستخدمًا تقريبًا.
MSCT على عكس خطوة بخطوة و SCT ، فإنه يستخدم عدة صفوف من أجهزة الكشف التي تتلقى الأشعة السينية - 8 ، 16 ، 32 ، 64 وأكثر ، مما يسمح لك بدراسة حجم أكبر من الأنسجة ، حتى الجسم كله في واحد حبس النفس بسرعة مسح عالية ، فهو يسمح لك باستكشاف الأعضاء والبنى الأخرى ليس فقط في الإسقاط المحوري ، ولكن أيضًا في الآخرين - الإكليل (الأمامي) ، السهمي ، المائل. هذا يسمح بعد إعادة البناء متعددة الأسطح
أ) استنساخ الأعضاء ثلاثية الأبعاد ، والتي ، على سبيل المثال ، في الجراحة الترميمية تجعل من الممكن التخطيط لمسار العملية من نقاط مختلفة للوصول إلى الآفة ؛
ب) إعادة إنتاج صورة الهياكل التشريحية ذات الاتجاه المائل المنحني mmm ، على سبيل المثال ، إعادة إنتاج التصور العصب البصري، القناة السفلية ، القناة الشوكية ، الأوعية الدموية.
ج) يسمح الترميم ثلاثي الأبعاد بإجراء التنقل الجراحي ، أي إبراز الهياكل الصغيرة للعضو بمساعدة علامات خاصة (الأشعة تحت الحمراء ، انبعاث الضوء) ، والتي تُستخدم في الجراحة المجهرية - العمليات على الرأس و الحبل الشوكيوالفرش والمفاصل.
د) إجراء تنظير داخلي افتراضي للأعضاء والهياكل المجوفة - الجيوب ، والشعب الهوائية ، والأوعية الدموية ، وتجويف المفاصل ، والقولون ، مما سيقلل من عدد عمليات التنظير الليفي المباشر ذات النتائج السلبية واستخدامه فقط لأخذ خزعة أو إجراء تدخلات تدخلية.
يسمح MSCT أيضًا بفحص نضح الدماغ ، مما يسمح باكتشاف أكثر دقة لبؤر الأورام الدماغية الصغيرة. وباستخدام حقنة بلعة في الوريد لعامل تباين ، يسمح MSCT بإجراء تصوير الشرايين المحوسب - CTA ، مع تعرض أقل للإشعاع ، وأداء أقل عبئًا ، وفي بعض الحالات ، يكون أكثر إفادة من تصوير الأوعية بالطرح الرقمي (DSA).
حاليًا ، تعد MSCT هي الطريقة الرئيسية للتصوير المقطعي المحوسب وأصبحت الطريقة الرائدة لتشخيص الإشعاع.
CRT – نوع آخر من التصوير المقطعي المحوسب ، أحدث إنجازات تكنولوجيا الكمبيوتر. بهذه الطريقة ، يتم تشعيع الشريحة أيضًا في دائرة ، لكن مصادر الأشعة السينية - أربعة أهداف قطاعية ضخمة ("الأنودات" لأنبوب الأشعة السينية) ، لا تتحرك ، ويتحرك شعاع الإلكترون في دائرة قادمة من مدفع الإلكترون ("الكاثود" لأنبوب الأشعة السينية) يقع على مسافة 1.5 متر من الأهداف. تسمح تقنية البحث هذه بالمسح بفترات زمنية قصيرة جدًا - 25 و 50 و 100 ميكرون / ثانية ، مما يفتح إمكانية مسح القلب في نسخة ثابتة ، نظرًا لأن سرعات الغالق فائقة القصر تجعل نبض القلب "ثابتًا" أثناء CRT. CRT فعال في الكشف عن التكلسات في بطانة الأوعية التاجية في المرحلة قبل السريرية للمسح اعضاء داخلية الرضع(حركاتهم ، بكائهم ، إلخ. لا تخلق عقبات أمام الحصول على صورة ثابتة عالية الجودة). حاليًا ، CRT في مرحلة الاختبار السريري.
?ما هو التصوير المقطعي؟
الاشعة المقطعيةهي طريقة بحث إشعاعية يسمح فيها الكمبيوتر بمعالجة العديد من الصور الشعاعية التي تم الحصول عليها من الأعضاء والأنسجة في وقت واحد ، أي لدمج الصور التي تم الحصول عليها في عدة مستويات مكانية في كل واحد. بفضل استخدام معالجة الكمبيوتر وتحليل الصور ، من الممكن تحويل البيانات التي تم الحصول عليها إلى ثلاثي الأبعاد (3د) صورة العضو الداخلي أو بنية الجسم المدروسة. غالبًا ما يُشار إلى التصوير المقطعي المحوسب في الحياة اليومية بالاختصار "التصوير المقطعي المحوسب أو التصوير المقطعي المحوسب ". الغرض الرئيسي من التصوير المقطعي المحوسب هو الحاجة إلى تشخيص الاضطرابات في بنية أنسجة وأعضاء الجسم أو كإجراء إضافي قبل أو أثناء الإجراءات الطبية المختلفة ، والتي غالبًا ما تكون جراحية.
كيف يبدو جهاز التصوير المقطعي المحوسب وكيف يعمل؟
ماسح التصوير المقطعي المحوسب هو جهاز كبير يشبه المكعب أو الأسطوانة القصيرة بداخلها ثقب أو نفق صغير. المكون الرئيسي لجهاز التصوير المقطعي المحوسب هو أنبوب أشعة الكاثود الموجود في جسم الجهاز. أيضًا ، يتم توصيل "أريكة" (طاولة) متحركة خاصة بالجسم ، والتي ، عند تنشيط الجهاز ، يتم إزاحتها داخل نفق التصوير المقطعي. بالنظر إلى أن ماسح التصوير المقطعي المحوسب يصدر أشعة سينية ، فإن الجهاز عادة ما يكون موجودًا في غرفة محمية (محمية) خاصة أو يتم تضمينه في هيكل مباني قسم الأشعة السينية. يتم التحكم بالجهاز تلقائيًا من الغرفة المجاورة التي تضم وحدة الكمبيوتر الخاصة بالتصوير المقطعي وشاشات ومعدات لمراقبة حالة المريض.
الشكل 1 ظهور التصوير المقطعي
ما هو مبدأ تشغيل جهاز التصوير المقطعي المحوسب؟
وفقًا لمبدأ التشغيل ، يختلف التصوير المقطعي قليلاً عن المعيار الفحص بالأشعة السينية . في كلتا الحالتين ، يتم إنشاء إشعاع الأشعة السينية بواسطة أنبوب أشعة الكاثود ، والذي يتم توجيهه بعد ذلك عبر جسم الإنسان إلى جهاز يقرأ التغيير في الإشعاع. تنقل أنسجة الجسم الأشعة السينية بطرق مختلفة ، وعندما تمر الحزمة عبر أنسجة غير متجانسة في التركيب ، تتناثر هذه الأشعة أو تمتصها بدرجات متفاوتة. تمر الأشعة السينية دون عوائق تقريبًا من خلال الأنسجة القريبة كثافتها من الهواء ، على سبيل المثال ، الرئتين والأنسجة الدهنية تحت الجلد. على العكس من ذلك ، فإن الأنسجة الأكثر كثافة ، مثل أنسجة العظام ، تنتشر ، وتمتص الإشعاع ولا تنقله ، ونتيجة لذلك لا تصل نسبة كبيرة من طاقة الإشعاع الأولية إلى جهاز الاستقبال.
يتم تسجيل التغييرات الناتجة بواسطة جهاز الاستقبال وإما عرضها كصورة فوتوغرافية أو نقلها إلكترونيًا بعد التحويل إلى جهاز كمبيوتر ، حيث تتم معالجتها بعد ذلك. عظمتظهر في الصور باللون الأبيض ، والأنسجة قريبة من الهواء - باللون الأسود.
أثناء الفحص بالتصوير المقطعي المحوسب ، تدور عدة مستشعرات للأشعة السينية حول مريض موضوعة على طاولة متحركة ، وهناك ضوضاء مرتبطة بتشغيل الوحدة الدوارة ، حيث يتم تركيب هذه المستشعرات. في نفس الوقت ، يتم نقل المريض داخل النفق ، مما يسمح بإجراء الدراسة على عدة مستويات في وقت واحد. اتضح أن المستشعر يصف دوامة حول جسم المريض ، وهذا هو سبب تسمية مثل هذه الصور المقطعية الحلزونية أو الحلزونية ، والتصوير المقطعي المحوسب حلزوني. يقوم برنامج الكمبيوتر ، الذي يستقبل صورة ، بمعالجتها بتكوين مقاطع أو صور ثنائية الأبعاد (في مستويين). إذا رسمنا تشبيهًا تقريبيًا ، فإن كل شريحة تشبه قطعة خبز مقطوعة بالتساوي وبسمك محدد صارم ، بينما يتغير هيكل التهوية لكل قطعة على حدة.
تحتوي الصور المقطعية الحديثة على جهاز مختلف ، حيث توجد مستشعرات الأشعة السينية حول المحيط الكامل لتركيب الحزمة الدوارة ، ويحتاج مثل هذا التصوير المقطعي إلى دوران واحد فقط لتسجيل الصورة. تسمى هذه التصوير المقطعي متعدد الكاشف أو متعدد الشرائح ، والتصوير المقطعي المحوسب هو متعدد الشرائح (MSCT) أو متعدد الكاشفات. جعل هذا الجهاز من الممكن جعل التصوير المقطعي بلا ضوضاء عمليًا (لا توجد ضوضاء مرتبطة بتناوب التثبيت) ، وقلل من وقت الفحص ، وجعل من الممكن عمل أقسام أرق ، أي زيادة القدرات التشخيصية للتصوير المقطعي المحوسب. تتميز أجهزة التصوير المقطعي المحوسب الحديثة بالسرعة بحيث يمكنها عرض أجزاء (أجزاء) ضخمة من الجسم ، مثل البطن أو تجويف الصدرفي غضون ثوان قليلة. هذا مفيد بشكل خاص عند استخدام التصوير المقطعي متعدد الشرائح في تشخيص المرضى غير القادرين على البقاء في وضع قسري لفترة طويلة ، مثل الأطفال والمرضى المسنين والمرضى في حالة حرجة.
بالإضافة إلى ذلك ، زادت الكفاءة ومحتوى المعلومات في التصوير المقطعي المحوسب بهذه الطريقة مما يجعل من الممكن تقليل جرعة إشعاع الأشعة السينية المحسوبة ، وهو أمر مهم في دراسة الأطفال ، نظرًا لارتفاع مخاطر الإصابة بالأمراض التي يسببها الأشعة السينية ، على سبيل المثال ، أمراض الأورام. لزيادة محتوى المعلومات في الدراسة في بعض الحالات السريرية ، يمكن استخدام التباين ، ونتيجة لذلك تشبه الدراسة مبدأ تصوير الأوعية ويسمىتصوير الأوعية المقطعي المحوسبأو التصوير المقطعي مع النقيض .
التصوير المقطعي: مبدأ تشغيل التصوير المقطعي (فيديو)
للأسئلة حول تحديد موعد للدراسة وتوضيح السعر في موسكو للتصوير المقطعي المحوسب ، يمكنك الاتصال بنا عبر الهاتف: 8 (965) 364 -31-42 .
التصوير المقطعي المحوسب هو طريقة بحث بالأشعة السينية يسمح لك الكمبيوتر من خلالها بمعالجة العديد من الصور الشعاعية التي تم الحصول عليها من الأعضاء والأنسجة في وقت واحد ، أي لدمج الصور التي تم الحصول عليها في عدة مستويات مكانية في كل واحد. بفضل استخدام معالجة الكمبيوتر وتحليل الصور ، من الممكن تحويل البيانات التي تم الحصول عليها إلى صورة ثلاثية الأبعاد (3D) للعضو الداخلي أو بنية الجسم قيد الدراسة. غالبًا ما يُشار إلى التصوير المقطعي المحوسب في الحياة اليومية بالاختصار "CT" أو "التصوير المقطعي المحوسب". الغرض الرئيسي من التصوير المقطعي المحوسب هو الحاجة إلى تشخيص الاضطرابات في بنية أنسجة وأعضاء الجسم أو كإجراء إضافي قبل أو أثناء الإجراءات الطبية المختلفة ، والتي غالبًا ما تكون جراحية.
كيف يبدو جهاز التصوير المقطعي المحوسب وكيف يعمل؟
ماسح التصوير المقطعي المحوسب هو جهاز كبير يشبه المكعب أو الأسطوانة القصيرة بداخلها ثقب أو نفق صغير. المكون الرئيسي لجهاز التصوير المقطعي المحوسب هو أنبوب أشعة الكاثود الموجود في جسم الجهاز. أيضًا ، يتم توصيل "أريكة" (طاولة) متحركة خاصة بالجسم ، والتي ، عند تنشيط الجهاز ، يتم إزاحتها داخل نفق التصوير المقطعي. بالنظر إلى أن ماسح التصوير المقطعي المحوسب يصدر أشعة سينية ، فإن الجهاز عادة ما يكون موجودًا في غرفة محمية (محمية) خاصة أو يتم تضمينه في هيكل مباني قسم الأشعة السينية. يتم التحكم بالجهاز تلقائيًا من الغرفة المجاورة التي تضم وحدة الكمبيوتر الخاصة بالتصوير المقطعي وشاشات ومعدات لمراقبة حالة المريض.
رسم بياني 1 مظهر خارجيالتصوير المقطعي الحاسوبي.
ما هو مبدأ تشغيل جهاز التصوير المقطعي المحوسب؟
وفقًا لمبدأ العملية ، يختلف التصوير المقطعي قليلاً عن فحص الأشعة السينية القياسي. في كلتا الحالتين ، يتم إنشاء إشعاع الأشعة السينية بواسطة أنبوب أشعة الكاثود ، والذي يتم توجيهه بعد ذلك عبر جسم الإنسان إلى جهاز يقرأ التغيير في الإشعاع. تنقل أنسجة الجسم الأشعة السينية بطرق مختلفة ، وعندما تمر الحزمة عبر أنسجة غير متجانسة في التركيب ، تتناثر هذه الأشعة أو تمتصها بدرجات متفاوتة. تمر الأشعة السينية دون عوائق تقريبًا من خلال الأنسجة القريبة كثافتها من الهواء ، على سبيل المثال ، الرئتين والأنسجة الدهنية تحت الجلد. على العكس من ذلك ، فإن الأنسجة الأكثر كثافة ، مثل أنسجة العظام ، تنتشر ، وتمتص الإشعاع ولا تنقله ، ونتيجة لذلك لا تصل نسبة كبيرة من طاقة الإشعاع الأولية إلى جهاز الاستقبال.
يتم تسجيل التغييرات الناتجة بواسطة جهاز الاستقبال وإما عرضها كصورة فوتوغرافية أو نقلها إلكترونيًا بعد التحويل إلى جهاز كمبيوتر ، حيث تتم معالجتها بعد ذلك. يتم عرض أنسجة العظام باللون الأبيض في الصور ، بينما تظهر الأنسجة القريبة من حيث كثافتها من الهواء باللون الأسود.
أثناء الفحص بالتصوير المقطعي المحوسب ، تدور عدة مستشعرات للأشعة السينية حول مريض موضوعة على طاولة متحركة ، وهناك ضوضاء مرتبطة بتشغيل الوحدة الدوارة ، حيث يتم تركيب هذه المستشعرات. في نفس الوقت ، يتم نقل المريض داخل النفق ، مما يسمح بإجراء الدراسة على عدة مستويات في وقت واحد. اتضح أن المستشعر يصف دوامة حول جسم المريض ، وهذا هو سبب تسمية مثل هذه الصور المقطعية الحلزونية أو الحلزونية ، والتصوير المقطعي المحوسب حلزوني. يقوم برنامج الكمبيوتر ، الذي يستقبل صورة ، بمعالجتها بتكوين مقاطع أو صور ثنائية الأبعاد (في مستويين). إذا رسمنا تشبيهًا تقريبيًا ، فإن كل شريحة تشبه قطعة خبز مقطوعة بالتساوي وبسمك محدد صارم ، بينما يتغير هيكل التهوية لكل قطعة على حدة.
تحتوي الصور المقطعية الحديثة على جهاز مختلف ، حيث توجد مستشعرات الأشعة السينية حول المحيط الكامل لتركيب الحزمة الدوارة ، ويحتاج مثل هذا التصوير المقطعي إلى دوران واحد فقط لتسجيل الصورة. تسمى هذه الصور المقطعية الكاشفات المتعددة أو متعددة اللوالب ، والتصوير المقطعي المحوسب متعدد الحلقات (MSCT) أو متعدد الكاشفات. جعل هذا الجهاز من الممكن جعل التصوير المقطعي بلا ضوضاء عمليًا (لا توجد ضوضاء مرتبطة بتناوب التثبيت) ، وقلل من وقت الفحص ، وجعل من الممكن عمل أقسام أرق ، أي زيادة القدرات التشخيصية للتصوير المقطعي المحوسب. تتميز أجهزة التصوير المقطعي المحوسب الحديثة بالسرعة بحيث يمكنها عرض أجزاء (أجزاء) ضخمة من الجسم ، مثل منطقة البطن أو الصدر ، في غضون ثوانٍ. هذا مفيد بشكل خاص عند استخدام التصوير المقطعي المحوسب متعدد الشرائح في تشخيص المرضى غير القادرين على البقاء في وضع قسري لفترة طويلة ، مثل الأطفال والمرضى المسنين والمرضى في حالة حرجة.
بالإضافة إلى ذلك ، زادت الكفاءة ومحتوى المعلومات في التصوير المقطعي المحوسب بهذه الطريقة مما يجعل من الممكن تقليل جرعة إشعاع الأشعة السينية المحسوبة ، وهو أمر مهم في دراسة الأطفال ، نظرًا لارتفاع مخاطر الإصابة بأمراض ناتجة عن الأشعة السينية في لهم ، على سبيل المثال أمراض الأورام. لزيادة محتوى المعلومات في الدراسة في بعض الحالات السريرية ، يمكن استخدام التباين ، ونتيجة لذلك تشبه الدراسة تصوير الأوعية من حيث المبدأ ويسمى أو.
التصوير المقطعي: كيف يعمل التصوير المقطعي المحوسب (فيديو الرسوم المتحركة)
في أي حالات وتحت أي أمراض يمكن استخدام التصوير المقطعي المحوسب؟
- التصوير المقطعي المحوسب هو واحد من أفضل وأشهر أنواع التصوير المقطعي طرق سريعةتشخيص أمراض الصدر والبطن والحوض الصغير ، مما يسمح بالحصول على صورة مفصلة للمقاطع العرضية من أي نوع من الأنسجة.
- يعد التصوير المقطعي المحوسب هو الطريقة الأولى والأكثر تفضيلاً للتحقيق في حالة الاشتباه في الطبيعة السرطانية للمرض ، على سبيل المثال سرطان الرئة, سرطان الكبد، البنكرياس ، التصوير المقطعي المحوسب يسمح لك بتأكيد وجود الورم وتحديد حجمه الدقيق وموقعه وعلاقته المكانية مع الأعضاء والأنسجة المجاورة الأخرى ، أي مدى انتشاره.
- يستخدم التشخيص بالتصوير المقطعي المحوسب أيضًا لاكتشاف وتشخيص واختيار العلاج لأمراض القلب والأوعية الدموية. أمراض الأوعية الدمويةقادرة على التسبب في نقص تروية العضو ، فشل كلويوموت المريض. في أغلب الأحيان ، من بين جميع أمراض الأوعية الدموية ، يتم استخدام التصوير المقطعي المحوسب للاشتباه به ومعه.
- كما أن دور التصوير المقطعي المحوسب لا يقدر بثمن في تشخيص أمراض العمود الفقري وفي حالة الضرر (الصدمة) في الجزء العلوي و الأطراف السفلية، لأنه يسمح بالتعرف على شظايا العظام الصغيرة وتحديد علاقتها بها الأوعية الدمويةوالأنسجة الرخوة.
عند الأطفال ، يتم استخدام التصوير المقطعي المحوسب بشكل أكثر شيوعًا للكشف عن:
- الأورام اللمفاوية
- ورم أرومي عصبي
- تشوهات الأوعية الدموية الخلقية وخلل التنسج
- أمراض الكلى
غالبًا ما يستخدم التصوير المقطعي لتحديد أسباب الحالات الجراحية الطارئة ، والاستعداد لإجراءات التشخيص المخطط لها وتقييم ديناميات العلاج المستمر:
- للكشف عن الأضرار التي لحقت بالرئتين والقلب والأوعية الدموية والكبد والطحال والكلى والأمعاء أو الأعضاء الداخلية الأخرى في حالات الصدمة الطارئة.لأخذ الخزعة كطريقة لتحديد موقع البزل الأمثل ، مثل الصرف خراجأو عند استخدام علاج الورم طفيف التوغل.
- عند التخطيط وتقييم النتائج تدخل جراحيمثل زرع الأعضاء أو استئصال المعدة عن طريق المجازة المعدية الصائمية.
- عند تحديد مرحلة المرض ، خطة العلاج الكيميائي المستمر أو العلاج الإشعاعي المضاد للورم والأمثلية.
- لتحديد كثافة العظام في التشخيص هشاشة العظام.
كيف يجب على المريض الاستعداد لفحص الأشعة المقطعية؟
عند زيارة غرفة الفحص بالأشعة المقطعية ، يجب على المريض ارتداء ملابس مريحة وفضفاضة. يعد ذلك ضروريًا إذا طُلب من المريض خلع ملابسه طوال مدة الدراسة ، وفي مقابل ذلك سيتم تزويده بملابس داخلية طبية خاصة.
يجب ترك الأشياء المعدنية مثل المجوهرات المعدنية والنظارات وأطقم الأسنان ودبابيس الشعر ، والتي قد تتداخل مع تفسير النتائج ، في المنزل أو إزالتها أثناء الفحص.
لا يُنصح عادةً بتناول الطعام أو الشراب لمدة 6-8 ساعات قبل الدراسة ، خاصةً بالنسبة للمرضى الذين من المقرر أن يتلقوا التباين أثناء الدراسة. هذا يرجع إلى حقيقة أنه مع إدخال التباين ، قد يتطور المريض ظواهر عسر الهضممثل الغثيان والقيء ، والتي من المرجح أن تحدث عندما تمتلئ المعدة والأمعاء. قبل الدراسة ، من الضروري إبلاغ الطبيب عن الأدوية التي يتناولها المريض حاليًا وما إذا كان لديه أي أدوية لإدارتها. إذا كان لدى المريض تاريخ من رد الفعل التحسسي من أصل معروف ، فإن أخذ هذه البيانات في الاعتبار سيسمح للطبيب بوصف الأدوية التي يمكن أن تقلل من شدة التفاعل ، وفي كثير من الأحيان ، تقضي تمامًا على إمكانية ظهوره. يُنصح أيضًا بإخبار الطبيب بكل شيء الأمراض المصاحبةأن المريض يعاني بالإضافة إلى المرض الأساسي الذي تجري الدراسة من أجله. نظرًا لأن التصوير المقطعي المحوسب يستخدم الإشعاع المشع ، فمن الممكن التأثير السلبيأشعة على أنسجة الجسم النامية وتقسيمها بنشاط. هذا ينطبق بشكل خاص على أعضاء وأنسجة جسم الطفل في حالة الأم. في الأشهر الثلاثة الأولى من الحمل ، يجب استبعاد أي بحث يتعلق باستخدام الإشعاع والإشعاع الأيوني ، لأنه خلال هذه الفترة يتم زرع الأعضاء الحيوية الرئيسية في جسم الطفل وتطورها. لذلك ، في حالة الحمل ، يلتزم المريض بإبلاغ الطبيب الذي يوصي بخيار التشخيص هذا ، والذي سيسمح له بتقديم طريقة بديلةالتشخيص.
ماذا يحدث أثناء التصوير المقطعي المحوسب؟
يُطلب من المريض الاستلقاء على طاولة ماسح التصوير المقطعي المحوسب ، وغالبًا ما يكون مستلقيًا على ظهره. اعتمادًا على برنامج البحث المخطط ، يمكن إجراء العملية على المعدة أو الاستلقاء على الجانب. في بعض الحالات ، من أجل تثبيت المريض وراحته ، يتم استخدام وسائد وأحزمة خاصة تسمح لك بالحفاظ على الوضع الصحيح طوال مدة الدراسة. هذا يرجع إلى حقيقة أنه حتى الحركة الطفيفة يمكن أن تؤثر سلبًا على إجراء الدراسة وتشوه النتائج ، مما يجعل الدراسة غير مفيدة. تظهر بعض المشاكل عادة عند فحص الأطفال لأنهم نشيطون ومضطربون. للقيام بذلك ، عادة خلال مدة الدراسة ، يتم دعوة طبيب تخدير الأطفال إلى غرفة التصوير المقطعي المحوسب ، والتي يتم إعطاؤها تحت إشرافهم الأدوية المهدئة (المهدئة).
في حالة استخدام التباين ، عادة ما يتم تقديم محاليله للشرب ، أو حقنها في الجسم عن طريق الوريد أو بحقنة شرجية. يعتمد أيضًا على برنامج البحث المخطط ، في الحالة الأولى ، يتم فحص الأعضاء التي تكون على اتصال وثيق بأعضاء الأقسام العليا. السبيل الهضمي، في الثانية - حالة الجهاز الوعائي ، في الجزء الثالث - الأجزاء السفلية من الجهاز الهضمي.
علاوة على ذلك ، يقوم أخصائي الأشعة بتحويل الجدول بالنسبة إلى نفق التصوير المقطعي ، ويحدد منطقة الدراسة المقصودة ونقطة البداية. عند تنشيط الجهاز ، سيُطلب من المريض حبس أنفاسه لبضع ثوان ، وهو أمر ضروري للحد تمامًا من الحركات المحتملة. نذكرك أن أي حركة يمكن أن تقلل بشكل كبير من محتوى المعلومات في الدراسة وسيتعين تكرارها مرة أخرى. بعد انتهاء الدراسة ، قد يُطلب من المريض الانتظار قليلاً ، وهو أمر ضروري لتقييم جودة الدراسة. الوقت الكليتستغرق العملية عادة 30-40 دقيقة.
إن إجراء التصوير المقطعي المحوسب غير مؤلم وسريع تمامًا ، مع الأخذ في الاعتبار استخدام التصوير المقطعي المحوسب متعدد الشرائح ، فإن وقت الاستلقاء القسري يكون أقل.
قد تحدث مشاكل معينة مع التصوير المقطعي المحوسب في المرضى الذين يعانون من رهاب الأماكن المغلقة أو متلازمة الألم. عادة ما يوصف هؤلاء المرضى المهدئات في اليوم السابق للدراسة أو أثناءها ، مما يجعل نقل الإجراء أسهل بكثير.
قد يحدث الانزعاج الوحيد أثناء التصوير المقطعي المحوسب مع التباين ويرتبط بإدخال إبرة وقسطرة في الوريد المحيطي ، وغالبًا ما يكون المرفقي ، بالإضافة إلى الشعور بالدفء وإحساس طفيف بالحرق عند حل التباين يتم حقن العامل. في بعض الأحيان يكون هناك احمرار جلدفي موقع الوريد وشعور بطعم معدني في الفم ، يستمر لعدة دقائق.
أثناء الفحص ، سيكون المريض بمفرده في الغرفة التي يوجد بها التصوير المقطعي ، ومع ذلك ، على الرغم من ذلك ، سيحافظ أخصائي الأشعة باستمرار على الاتصال البصري والحر اليدين معه. مع المرضى مرحلة الطفولةعادة ما يتم ترك الوالدين ، الذين ينصحون بارتداء حماية خاصة للحماية من الإشعاع.
مسح مقطعي للدماغ (فيديو)
ما هي مزايا وعيوب التصوير المقطعي المحوسب وما مخاطر حدوث مضاعفات أثناء وبعد التصوير المقطعي المحوسب؟
مزايا
- يعد الفحص بالأشعة المقطعية طريقة تشخيص غير مؤلمة وغير جراحية وسريعة ودقيقة.
- الميزة الرئيسية للتصوير المقطعي المحوسب هي القدرة على التمييز بين (الكشف عن الاختلافات) الأنسجة حسب الكثافة.
- على عكس التصوير الشعاعي التقليدي ، يتيح التصوير المقطعي المحوسب الحصول على صور دقيقة ومفصلة بما فيه الكفاية لهيكل الأنسجة والأعضاء ، لإجراء معالجة الكمبيوتر والقياسات.
- إن إجراء التصوير المقطعي المحوسب بسيط وفعال للغاية في حالات الطوارئ ، مما يوفر الوقت في التشخيص وغالبًا ما يستبعد طرق البحث الأخرى الأقل إفادة.
- أثبت التصوير المقطعي أيضًا أنه طريقة فعالة من حيث التكلفة لتشخيص مختلف الحالات المرضية.
- يسمح التصوير المقطعي المحوسب ، على عكس التصوير بالرنين المغناطيسي ، بفحص المرضى باستخدام الأجهزة الإلكترونية الطبية المزروعة في الجسم.
- يوفر الفحص بالتصوير المقطعي المحوسب صورًا في الوقت الفعلي للأنسجة والأعضاء ، مما يحدد الاحتمالات العالية لاستخدام تشخيص CI عند إجراء إجراءات طفيفة التوغل وخزعات الأنسجة عن طريق الجلد ، وخاصة لأنسجة الرئة والبطن والحوض والعظام.
- قد يلغي التشخيص بالأشعة المقطعية الحاجة إلى الجراحة الاستكشافية والخزعة.
- بعد التصوير المقطعي المحوسب ، لا يبقى أي نشاط إشعاعي في جسم المريض.
- الأشعة السينية المستخدمة في التصوير المقطعي المحوسب ليس لها أي آثار جانبية فورية.
المخاطر
- هناك احتمال ضئيل للإصابة بالسرطان بسبب الإشعاع ، ولكن دائمًا مع الفحص بالأشعة المقطعية ، فإن إمكانية الحصول على تشخيص دقيق واحتمال النتيجة السيئة للمرض قيد التحقيق ، تفوق مخاطر الإصابة بالسرطان.
- كما ذكرنا سابقًا ، من الضروري للمرأة أن تخبر أخصائي الأشعة الخاص بها بإمكانية الحمل ، لأن التصوير المقطعي المحوسب يمكن أن يكون إجراءً خطيراً للجنين النامي.
- يُنصح للأمهات المرضعات بسحب اللبن وعدم استخدام الحليب لمدة 24 ساعة بعد دراسة التباين.
- خطر حدوث تفاعل تحسسي خطير نادر الحدوث ، خاصة بالنظر إلى عوامل التباين المستخدمة حاليًا التي تحتوي على شكل غير نشط من اليود في التركيبة. ولكن ، مع ذلك ، يجب دائمًا الحفاظ على اليقظة ويجب أن تكون الأدوية موجودة دائمًا في الغرفة لإيقاف (قمع) تطور ردود الفعل التحسسية على النقيض.
- يمكن أن تؤدي سمية مادة التباين على الأنسجة الكلوية إلى فشل كلوي ، وهو من المضاعفات النادرة جدًا في الوقت الحاضر بسبب استخدام المزيد من الأدوية الحديثة منخفضة السمية. تزداد احتمالية حدوث مثل هذه المضاعفات في المرضى الذين ظهرت عليهم الظواهر في البداية الفشل الكلوي، على سبيل المثال المرضى الذين يعانون من ، تجفيفإلخ.
ما هي حدود استخدام التصوير المقطعي المحوسب؟
تفاصيل منفصلة عن الأنسجة الرخوة ، مثل أنسجة المخ الداخلية أعضاء الحوضالركبة أو مفصل الكتفرؤية أفضل في التصوير بالرنين المغناطيسي. يُنصح باستبعاد إمكانية استخدام التصوير المقطعي المحوسب تمامًا عند النساء الحوامل والبحث عنه خيارات بديلةالتشخيص. قيد آخر هو استحالة استخدام التصوير المقطعي المحوسب مع زيادة الوزن ، عندما لا يمكن أن يتلاءم جسم المريض مع نفق التصوير المقطعي ، ولكن يتم تعويض هذه الظاهرة بظهور المزيد من التصوير المقطعي المحوسب.
