子宮がん(子宮内膜がん、子宮粘膜のがん、子宮体のがん)は、子宮の組織から発生する悪性腫瘍であり、その後、体全体に広がる可能性があります。 今日まで、子宮がんは非常に蔓延しており、発生頻度の点で乳がん、皮膚がん、消化管がんに次いで、女性で4位を占めています。 この悪性新生物の発症は、50歳以上の女性に最も影響を受けやすいです。 子宮は多層臓器であるため、発生する腫瘍の種類はその局在の場所に直接依存します。
子宮がん-原因
子宮がんになるリスクを高める可能性のある要因はたくさんありますが、発症の正確な原因は この病気現在までに定義されていません。 多くの研究によると、子宮がんの発症の危険因子には、高血圧、喫煙、HIV、ヒトパピローマウイルス感染症、障害が含まれます 月経周期閉経後期、性的活動の早期発症、トランス 経口避妊薬、早期の最初の出産と たくさんの性的パートナー。
肥満は、この病気の発症の主要な危険因子です。 女性の体重が基準を10〜25キログラム超えると、子宮がんを発症するリスクが3倍になり、女性の体重が基準を25キログラム超えると、9倍になります。
この悪性新生物の発生における重要な役割は、以下の前癌状態によって果たされます:出生時の外傷、びらん、潰瘍、白板症および上皮増殖(ポリープ、コンジローマ)後の瘢痕、慢性 炎症過程(子宮内膜炎および子宮内膜炎)。
子宮のさまざまな部分の上皮の性質に応じて、子宮頸管および子宮腔の腺癌(腺癌)および子宮頸部の扁平上皮癌が分離されます。 腺癌は、約70%の有病率を持つ主要な形態学的変異体です。 子宮に影響を与える非常にまれな腫瘍は肉腫です。 腫瘍の分化は、未分化、中分化、高度分化の3つの程度に分けられます。
分化に加えて、子宮がんの発症には4つの段階があります。
ステージ1-新生物は子宮の体にあります
ステージ2-新生物は体と子宮頸部に影響を及ぼします
ステージ3-新生物は、膣に転移を伴うパラメトリックファイバーまで伸びます
ステージ4-腫瘍は骨盤を越えて広がり、膀胱および/または直腸に発芽します
子宮がんを発症するリスクを下げる方法
多くの研究の結果によると、経口避妊薬を組み合わせて服用していることがわかりました( 経口避妊薬)特に子宮がんを発症するリスクを大幅に低減します 未経産の女性。 経口避妊薬の保護効果は、これらの薬を定期的に使用してから1年後に発現し、使用をやめた瞬間から約10年続くと考えられています。
逆説的に見えるかもしれませんが、研究によると、子宮がんを発症するリスクは、 喫煙女性(おそらく閉経の早期発症による)しかし、癌の予防のためであっても、他の悪性新生物(子宮頸癌、肺癌など)を発症するリスクを大幅に高める喫煙であるため、喫煙は強くお勧めしません。 )。
子宮がん-症状
40歳以上のすべての女性は、 考えられる症状子宮がんの症状。 この悪性腫瘍の発症直後に症状に気づき、女性が少し遅れることなく医師に相談すれば、完全に回復する可能性が大幅に高まります。 しかし、残念ながら、子宮がんはそのような病気であり、その明らかな症状は 後期.
閉経前の子宮がんの兆候と症状
女性が閉経期にある場合、膣からの不規則な排出があるかもしれません。 血まみれの問題、月ごとに不足し、ますます少なくなります。
この期間中、子宮がんの症状は、膣からのすべての血の分泌物と見なされるべきであり、それは時間の経過とともによりまれになり、豊富になることはありません。 さらに、月経が次第に少なくなり、まれになり、その後突然頻繁に来て激しくなり始めた場合、子宮がんが疑われる可能性があります
閉経期の子宮がんの兆候と症状
女性がすでに閉経(閉経)に達していて、少なくとも数か月間月経がない場合は、頻度、期間、量(乏しいまたは重い)に関係なく、膣からの斑点や出血を症状と見なす必要があります子宮がんの。
子宮がんの他の考えられる症状
年齢や更年期の有無に関係なく、 考えられる症状子宮がんは、出血または 痛みセックス後またはセックス中; 描画の痛み会陰、腰または下腹部; 倦怠感そして顕著な体重減少。
上記の症状のいずれかがある場合は、すぐに医師に相談する必要があります。症状が早ければ早いほど、完全に回復する可能性が高くなります。
妊娠中の女性では、子宮がんは非常にまれであり、妊娠中に検出された場合は、子宮の除去も女性の命を救うために示されます。
子宮がん-診断
この病気の診断は、内部の実施にあります 婦人科検診鏡の助けを借りて、医師は子宮頸部の膣部分と膣自体の壁を調べて、これらの臓器の病気に直接関連している可能性のある出血の原因を除外することができます。 子宮がんがより広範囲の領域を捕捉した場合、悪性腫瘍の仙骨靭帯および骨盤壁への移行を明らかにするために、直腸を介して追加の研究が実施されます。 変化があった場合はすべて、初期のがんの存在を検出するために、細胞診のために子宮頸部に綿棒を採取し、生検を行います。
他の進行中の 診断方法含まれるもの:リンパ管造影、超音波断層撮影、静脈腎盂造影、回腸血管造影、虹彩造影、S状結腸鏡検査、膀胱鏡検査、MRI、CT、細針腫瘍生検、およびリンパ管造影。 これらの研究は、併用治療または放射線治療の最適な計画を立てるために非常に重要です。
子宮がん-治療
治療戦略は直接関連しています 一般的なコンディション患者の年齢、および癌の臨床病期。 ほとんどの場合、この病気が 初期段階、治療は子宮自体とその付属肢(卵巣、卵管)の両方を外科的に完全に除去することであり、時には同時に除去する必要があります リンパ節骨盤。 病気の後期では、治療は放射線で行われます( 放射線治療、放射線療法)および薬物(化学療法)。 さらに、手術の後に腔内ガンマ療法が続く場合、併用治療を行うことが可能です。 ステージ3の子宮がんでは、術前の放射線療法が適応となります。 独立した方法として、放射線療法は、悪性腫瘍の局所的な場所の場合、および手術に対するさまざまな禁忌で使用されます。 病気の第3段階と第4段階では、抗腫瘍薬が効果的に使用されます。
タイムリーな検出と即時の適切な治療の場合、後の人生の予後は非常に良好です。 子宮の除去(摘出)は、影響を受けた臓器を排除するだけでなく、リンパ性および血行性の経路によるプロセスのさらなる広がりを回避します。 医師の診察が時期尚早の場合、生存率は非常に大幅に低下します。 手術後も、ステージ2の子宮がんでは、生存率は約60%、ステージ3以上では約20%です。
女性の腫瘍学は常に診断が非常に困難でした。 子宮がん、徴候、症状などの病気の診断は今日まで続いており、その原因についてはこの記事で検討します。 事実、ほとんどの女性の癌は現れません。 疼痛症候群癌性腫瘍の発生と組織の広い領域への損傷まで。 したがって、子宮の腫瘍学にはほとんど気付かない兆候があります。 この件には個性がたくさんありますが。 女性の体は気まぐれなものです。 がんの第3段階でのみ兆候を感じ始める女性もいれば、すぐに体に不和を感じる女性もいます。
子宮がんの予防
身を守るために、医師による定期検査と組織学的検査を受ける価値があります。 現代科学腫瘍が発生し始めたばかりの場合でも、細胞レベルで変化の段階で子宮がんの兆候を検出することが可能になります。 健康診断と検査がなければ、彼らは実際に子宮がんを決定するための一般的な計画の兆候を示しません。 しかし、あなたがあなたの体に注意を払うならば、あなたは癌のいくつかの警告サインを拾うことができます。
子宮がん-問題の兆候
生殖器の病気の発症の最も重要な兆候は、特徴のない出血の出現です。 接触出血の可能性があります-身体運動、性交、衝撃の後に血液が現れます。 これは、痛みの影響や腫れのない出血である可能性があります。
子宮がんの非定型の兆候に注意を払うことも価値があります-白帯下または 化膿性分泌物。 ほとんどの場合、それらはかゆみ、不快感、および特有の臭いを引き起こします。 多くの場合、癌の発症は他の性感染症の兆候と混同されます。 覚えておくべき主なことは、分析なしの治療は役に立たないかもしれないが、あなたの体にも害を及ぼすかもしれないということです。
発達の後期に、引っ張ったり押したりする痛みが現れ、子宮頸部の侵食が始まります。これは、痛みを伴う状況で非常に顕著です。 痛みは、性交中、運動中、または単に安静時に発生する可能性があります。
子宮や膣が腫れている可能性があります。 同時に感覚はあると言うでしょう 外国の物-その壁は炎症を起こした粘膜で互いに押し合います。
これは、子宮がんの最初の2つの段階で子宮がんについて話すことができるポイントのリストです。 さらなる発達に伴い、子宮がんはより特徴的な兆候を示します。主なものは痛みであり、それは単に患者を医者に「追いやり」、すべてを行います 必要なテスト.
子宮がん-病気の症状
外部症状のあいまいさにもかかわらず、子宮がんにはまだ症状があります。
問題の最初の段階では、子宮体に腫瘍が形成され始めると、リンパ管が活発に破壊されます。 これは水っぽい排出を引き起こします 悪臭。 時々、放電はかゆみ、灼熱感、不快感を引き起こします。
子宮がん腫瘍のさらなる発達は、すでに破壊につながります 血管。 当然のことながら、病気の女性では、スポッティングが現れ始めます。 それらはほとんどの場合豊富ではなく、外部からの影響によって引き起こされるものではありません。
子宮がんのもう1つの兆候は、接触出血です。 言い換えれば、女性が身体活動、性交、腹部への打撃などを受けると、血液が放出されます。
病気の進行とともに、子宮がんの症状としての出血が続き、激化します-腫瘍の発生は血管の破壊を引き起こします。 出血はほとんどの場合痛みがなく、血液は明るい緋色です。
病気の進行に伴い、引っ張るような痛みが現れることがあります。 それらが問題に起因することはめったになく、多くの場合、女性はそれらを物理的な平面の負荷として書き留めます。
最終段階では、子宮がんの兆候は 激痛、出血は実質的に止まりません。 さらに、癌は隣接する内臓に影響を及ぼします。 排泄システム、これは多くの悪化要因をもたらします。
多くの場合、子宮がんの症状には個別の計画があります。 さまざまな女性が痛みを感じ、さまざまな方法で腫瘍学の発達に耐えます。 そして、これは問題を特定することをさらに困難にします。
体を大切に扱い、所定の回数予防検査を受けてください。
子宮がんの治療に関する医師のアドバイス
女性の腫瘍学の問題を回避するには、まず健康状態を監視する必要があります。 いつでもどこでも、あなたの体が悪影響を受けないように注意してください。 悪影響のカテゴリには、低体温症、過熱、ウェイトリフティング、腹部への打撃、化学物質への曝露などが含まれます。 これは一般的であり、特にそうであれば、子宮がんは以下を引き起こします。
子宮がん-病気の原因
子宮がんの原因としての多くの性病。 もしも 女性の体彼の人生の過程で、彼は生殖器系の複数の病気を経験しました、そしてそれから彼は条件付きで癌活動を起こしやすいです。 特にこれらの病気が適切な時期に適切に治癒しなかった場合。 慢性疾患 生殖システム、また彼らのキャリアを危険にさらします。
ブランドの原因としての多数の中絶。 中絶は、原則として、女性の体への不自然な介入であり、そのような介入が多ければ多いほど、病状の可能性が高くなります。
子宮頸部の侵食、 消化性潰瘍粘膜。 子宮または膣の粘膜の完全性の違反は、発達だけでなく、 慢性疾患、特に子宮体の癌。
ホルモンレベルの変化と組み合わせた栄養失調 考えられる理由子宮がん。 これらの2つの要因が合わさって、想像できる女性の身体に最もひどい障害を引き起こす可能性があります。 それらは、腫瘍学を含む疾患の発症のための条件付きで前向きな基盤を作ります。
頻繁で不合理な身体活動。 女性の体は、彼女の解剖学的構造において、彼女がウェイトを運ぶという事実を提供していません。 これは、子宮の変位、骨盤内臓器の位置の違反を引き起こす可能性があります、 機械的損傷粘膜は、子宮内に癌性腫瘍の発生を引き起こす可能性があります。
他にもたくさんの一般的なオプションがあります。 たとえば、子宮がんは、他の人の腫瘍学の継続として、体内で作用する感染症への反応として、薬物使用、過剰な量のアルコールに関連する原因を持っている可能性があります。 内臓等
子宮がんは、女性の体に影響を与えるこの病状の最も一般的なタイプの1つです。 現在までのところ、統計によると、がんは主に35〜50歳の女性で検出されています。
この病気は症状の重症度を特徴とし、そのために発症の初期段階で診断されることがよくあります。
子宮がんは、子宮の筋肉組織に影響を与える悪性腫瘍であり、線維性組織に置き換わります。 腫瘍は、初期の広範な症状を特徴としています。 ほとんどの場合、病理学は傾向があります 急速な発展と 隣接する臓器や組織の関与.
初期段階では、がんは子宮腔の子宮内膜でのみ発生します。
度
この病理は、腫瘍形成の瞬間から転移の活動期までの発達の4つの段階によって特徴付けられます:
- 1ステージ。これは、子宮内膜に腫瘍が発生することを特徴とし、子宮内膜は徐々に筋層の一部を覆います。 外部検査では、腫瘍は子宮筋腫に似ています。
- 2ステージ。開発のこの段階では、子宮腔の外で教育が成長しています。 ローカリゼーションの追加領域は、臓器の首です。
- 3ステージ。病理学はより顕著な形をとり、膣に影響を及ぼします。 また、腰部または骨盤領域にあるリンパ節に成長がある場合があります。
- 4ステージ。転移の活動期を特徴とする最新の段階。 二次形成は、主に鼠径部、肺、肝臓のリンパ節に局在します。
1度と2度を含む初期段階での病理の検出は、ほぼ100%が病理の完全な軽減を保証します。
症状が最も多いので、この期間に自分で癌を検出することが常に可能であるとは限りません 一般的です、女性の生殖器系の多くの病気の標準。 病状の進行を防ぐためには、初期の症状を正確に知る必要があります。
最初の症状
孤立した症例では、第一段階の癌の発症は完全に無症候性です。 しかし、ほとんどの場合、小さなものでも 病理学的変化子宮の組織で、外観につながる 次の症状:
- 白帯下の出現。 子宮内膜に腫瘍が形成されると、部分的に拒絶され、放電の外観に影響を及ぼします。 死んだ上皮は彼らに白っぽい色合いを与えます。
- 分泌物の一貫性が変化します。それらはより高密度で粘性になります。 沿って 外観スライムに似ています。
- 月経中の分泌物の性質の変化。それらは豊富になり、通常より長持ちします。
- 変化する 月経のサイクル, 月に数回かかる場合があります。
- 体の一般的な劣化体重減少、発熱、過度の脱力感によって現れます。 これらの兆候は、癌に冒された組織の崩壊による身体の中毒を背景に発生します。
地層のサイズが大きくなると、分泌物が現れることがあります 文字列の形の血液不純物。 これは、子宮内膜の過度の伸展が原因であり、その組織は部分的に損傷しており、血管が破れています。
その結果、彼らは出血し始めます。 しかし、発達のこの段階では、子宮はまだ活発に収縮して回復することができるので、出血は重要ではなく、短命です。 血液中の不純物の量から、腫瘍の状態を判断することができます。
それらの分泌物の増加は、教育の増加を示しています。 ほとんどの場合、血液は性交後に検出されます 身体活動.
下腹部の痛みと不快感。 原則として、痛みは軽度で自然に痛む。 ほとんどの場合、それは月経中、性交および子宮収縮に関連する他のプロセスの後に観察されます。
残りの時間は、子宮にわずかな不快感があり、腹部の緊張または過度の緊張として現れます。
感染性の付随する病状への加入。子宮内に異物が存在すると、その保護機能が弱まります。 この臓器に存在する細菌は通常、内部免疫によって遮断され、減少すると子宮を攻撃します。
いつ 感染症黄色の化膿性分泌物が現れます。 子宮がんの最も特徴的な病状は、膣炎と子宮頸管炎です。
二度の症状
第二段階の症状は、症状の重症度と高強度によって特徴付けられます。 病状の進行は、特定の症状の出現または激化によって判断することができます。
- 頻繁な鈍い痛み骨盤領域全体および脊椎下部の領域。 腫瘍が成長すると、神経叢が位置するパラメトリックファイバー層に影響を及ぼします。 それらへの一定の圧力は痛みにつながります。 その発現の強さは、成長の大きさに依存します。
- ふくらんでいます。よく、 この症状後の段階で特徴的ですが、初期の段階でも発生する可能性があります。 浮腫の出現は、主な血液を圧迫する腫瘍の増加によって促進され、 リンパ管仙骨の領域にあります。 その結果、体液の正常な流出が妨げられ、浮腫を引き起こします。
- 所属リンパ節の拡大、第2段階では、がんはこの臓器に隣接するリンパ系全体に影響を及ぼします。 ノードは数回増加し、痛みを伴います。
月経周期外の血液の出現。腫瘍の成長は血管の多数の破裂を引き起こし、それが大量の出血の原因となります。 出血は月に数回繰り返されることもあれば、まったく止まらないこともあります。
止血薬は短期間の効果しかありません。 特に頻繁に、性交後に出血が観察されます。 病理学的プロセス首の構造を変更し、わずかな衝撃で出血し始めます。
処理
子宮がんの治療のために、 さまざまなタイプこの病気:放射線療法と化学療法、 外科的介入。 方法の選択は、病気の段階にのみ依存します:
- 治療用 第一段階微小浸潤がん法を採用 腔内照射、その後、付属肢と一緒に子宮の完全な除去が実行されます。 孤立したケースでは、これらの方法が逆になり、最初に削除されてから、リモートでガンマ線にさらされます。
- がんが見つかったとき 第2段開発、治療の主な方法は 放射線治療。 まれに、主に腫瘍の局在が限られている場合に、外科的介入が許可されます。 同時に、子宮と付属肢だけでなく、病理学的プロセスに関与するリンパ節も除去されます。
- で サードステージ外科的治療は一切許可されていません。 通常、治療は 放射線療法と化学療法の組み合わせ。 照射については、骨盤領域全体と仙骨領域をカバーするより広い視野が示されています。
治療用 第4段階癌、そして第三に、 手術は厳しく禁忌です。 がんの治療に使用 姑息的タイプの放射線.
化学療法は、治療に使用される方法の中にも存在します 最終段階、しかし、この段階ではすでに効果がないため、これは支援的なものにすぎません。 また、対症療法で主な治療法を補完します。
このビデオでは、治療法の1つについて説明しています。
天気
統計によると、癌の発生の初期段階で治療を受けた女性の大多数は 肯定的な結果完全な回帰で。
第一段階の腫瘍を伴う子宮の除去後、生存率は ほぼ90%、2番目から-75%.
過去10年間で、これらの数字は増加しただけであり、後の段階については言えません。 第三段階では、生存は わずか35%。 4つ目は、これらの数値が数倍減少し、 総症例数の7%女性。
再発率は、病気の最終段階で高くなります。 それは7から10%の範囲にあります。 これらの患者のうち、生き残るのはわずか30%です。
未治療の場合、腫瘍が始まります 急速に発達します。原則として、あるステージから別のステージに移動するには、ほんの数か月で十分です。 孤立した症例でのみ、腫瘍発生の緩慢なプロセスが観察され、それは何年も続く可能性があります。 転移形成の活動期は約2〜6ヶ月かかります。

治療がない場合死が観察される 100%の場合。
防止
この病気の再発における高い死亡率は、患者が特定の規則を順守することを必要とします。 主な腫瘍学者は次のとおりです。
- お見逃しなく 定期検査 停止した病理学のダイナミクスを研究することを目的としています。
- 全身性疾患のタイムリーな治療そしてまず第一に、女性の生殖システム。
- 申し込み 支持的なホルモン療法と免疫療法、主治医のみが処方する必要があります。
- に固執する 健康的な生活様式生活と 右モードバランスの取れた栄養;
- 再発を示唆する症状が現れたとき、できるだけ早く 医者に診てもらうセルフメディケーションはしないでください。
子宮がん
子宮がんとは
子宮がん非常に一般的であり、現在、乳房、皮膚、および 消化管。 この形態の悪性腫瘍は通常、40歳から60歳の間に観察されます。
子宮がんの原因/原因:
子宮がんの危険因子-糖尿病、高血圧、喫煙、ヒトパピローマウイルス感染症、HIV、性的活動の早期発症、閉経後期および生理不順、不妊症、多数の性的パートナー、早期の最初の誕生、 性病経口避妊薬を服用しています。
危険因子の1つは肥満です。体重が標準を10〜25 kg超える女性では、子宮内膜がんを発症するリスクは通常の体重の3倍であり、過剰な体重の女性ではそれ以上です。 25 kg、病気のリスクは9倍高い。
癌の発生に重要な役割を果たす広く知られている前癌状態。 これらは、びらん、潰瘍、出生時の損傷後の瘢痕、上皮(いぼ、ポリープ)および白板症の増殖、ならびに慢性炎症過程(子宮頸管内炎および子宮内膜炎)です。
子宮がん中の病因(何が起こるか?):
子宮のさまざまな部分の上皮の性質に応じて、子宮頸部の扁平上皮癌と子宮頸管および子宮腔の腺癌(腺癌)が区別されます。 腺癌は主な形態学的変異体です(最大70%)。 子宮に影響を与える比較的まれな腫瘍は肉腫であることを指摘しておく必要があります。 腫瘍の分化には3つの程度があります(高分化、中分化、未分化)。
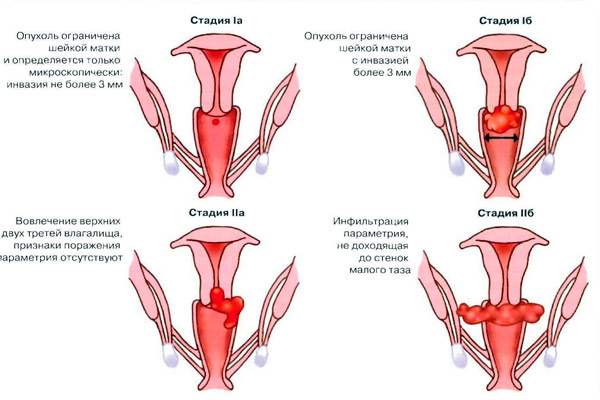
子宮がんでは、その発生の4つの段階が区別されます:ステージ1-子宮の体内の腫瘍の位置、ステージII-体と子宮頸部の損傷、ステージIII-パラメトリックファイバーまたは膣の転移に広がる、ステージIV-骨盤を越えて広がる、発芽 膀胱または直腸。
子宮がんの症状:
クリニカル 子宮がんの症状白帯下、出血、痛みの訴えで構成されています。 ただし、これら3つの症状はすべて、腫瘍の崩壊中にすでに発生しており、それらが現れる時間は潰瘍の発症時間によって異なります。 そのため、子宮がんが長期間症状を示さない場合があります。
子宮がんの初期段階は通常、粘液膿性分泌物を伴い、かゆみや刺激を引き起こします。これは、運動、振とう、排便、およびスポッティングの後に発生する可能性があります。 病気の兆候は、月経周期の違反、月経期間の増減である可能性があります、 頻尿排尿時の痛み(これは、腫瘍が膀胱に成長し始めたことを意味します)。
白帯下は別の性質のものです:水っぽい、粘液、血で汚れた、無臭で悪臭を放ちます。 血の混合物は白人を見せます 肉スロップ。 膣内の分泌物の保持と感染の結合は、においのある化膿性白帯下の出現につながります。 III期およびIV期のがんでは、生殖管からの分泌物が腐敗します。 出血は、単一または複数の大量の失血だけでなく、小さな斑点の性質である可能性があります。 子宮頸がんの場合、いわゆる接触出血が非常に一般的です(性交中、ダウチング、膣検査中、または重い物を持ち上げた後)。 女性がすでに月経を止めている場合、ほとんどの場合、膣からの血の分泌物の出現は悪性腫瘍の兆候です。
痛みは後期症状であり、神経幹と神経叢を圧迫する浸潤物の形成を伴う癌性プロセスへのリンパ節と骨盤組織の関与を示しています。 一般的な症状特に、悪液質(体重減少)は非常に遅く、非常に進行した段階で発生し、通常、子宮がんに苦しむ女性は開花して健康的な外観を保ちます。
子宮がんの診断:
子宮がんの認識患者の苦情と病気の経過の研究から始めます。 既往歴によるすべての疑わしい症例では、患者は産婦人科医による即時検査の対象となります。 詳細な検査なしにそのような患者の治療を処方することは絶対に受け入れられません。
検査には、膣の両手検査、直腸の両手検査、および検鏡による検査が含まれます。
で 膣検査十分に顕著な腫瘍プロセスの場合、腫瘍増殖のタイプ(外生菌、内生菌、および混合)に応じて、首の特定の変化を決定することが可能です。 原則として、この研究は、検査指による腫瘍への外傷の結果としての出血を伴う。 進行した子宮がんでは、腫瘍が骨盤壁および仙骨靭帯に移行することを明らかにするために、直腸を介して追加の研究が行われます。
子宮頸がんの初期段階を検出するには、膣検査だけに限定されるべきではありません。 必須 鏡による検査。 子宮頸部の特定の変化のすべての場合に癌の初期の形態を検出するために、彼らは 細胞診または生検用の綿棒。 子宮頸管または子宮腔の癌が疑われる場合は、子宮頸管と子宮腔の診断的掻爬術が行われ、その後の組織学的検査が行われます。
必要なツールがあり、無菌のルールに従えば、これらの研究はすべてクリニックですでに実施できます。 重要性を説明するために 総合審査子宮頸がんは、両手での膣検査のみで検査された患者の半数以上で認識されないままであることを指摘するだけで十分です。 同時に、鏡を使って検査する場合、診断のエラー数はほぼ5分の1に減少し、生検を使用する場合、それらは孤立した症例でのみ観察されます。
V 近々広く普及し、非常に重要 超音波診断 (超音波)。これは、他の研究方法ではアクセスできない子宮の変化を検出することを可能にし、子宮内の良性および悪性腫瘍が疑われる場合の必須の研究方法になりました。
子宮頸がんに非常に頻繁に伴うリンパ節と転移の敗北を確立するために、彼らはX線法(リンパ管造影法と回腸血管造影法)に頼っています。 同じ目的で、 臓器のレントゲン写真 胸 、静脈内腎盂造影、灌注、膀胱鏡検査およびS状結腸鏡検査。 細い針でCT、MRI、リンパ管造影、腫瘍の生検を行うことが可能です。
これらの研究は、子宮がんが放射線療法または併用療法の計画を立てるために非常に重要です。
子宮がんの治療:
子宮がんの治療戦術患者さんの年齢、全身状態、がんの臨床病期によって異なります。 治療は主に外科的治療です(付属肢による子宮の摘出、場合によっては骨盤リンパ節の切除)。 多分 併用療法-手術、そして膣断端領域への遠隔照射、腔内ガンマ療法。 術前放射線療法も、主にステージIIIで実施されます。 独立した方法としての放射線療法は、腫瘍プロセスの局所的な広がりに使用され、手術は禁忌です。 抗がん剤は、疾患のステージIIIおよびIVの高分化型腫瘍に有効です。
子宮頸がんの場合、治療は、放射線療法と外科的手術(付属器を用いた子宮の拡張切除)の両方によって同等の成功を収めて実施されます。 治療法は病気の病期によって異なります。 Ia期(微小浸潤がん)では、子宮は付属肢で摘出されます。 Ib期(がんは子宮頸部に限局している)では、遠隔または腔内照射が適応となり、続いて付属器による子宮の拡張切除が行われるか、逆に、最初に手術が行われ、次に遠隔ガンマ療法が行われます。 II期(膣の上部が関与し、骨盤の壁を通過せずに子宮体に通過し、子宮傍組織に浸潤することが可能)では、主な治療法は放射線療法であり、外科的介入はほとんど使われません。 III期(膣下部への移行、骨盤骨への移行を伴う子宮傍組織の浸潤)では、放射線治療が適応となります。 最後に、ステージIV(膀胱、直腸、または遠隔転移への移行)では、姑息的放射線のみが使用されます。 後の段階では、対症療法が行われ、化学療法治療を使用することが可能です。
治療後、定期的に医師の診察を受けて骨盤内臓器を検査し、塗抹標本を採取する必要があります。 調査には、胸部X線、超音波、静脈内腎盂造影も含まれます。 3か月ごとに医師の診察を受けた最初の1年間、その後5年間(6か月ごと)。 5年後、毎年管理が行われています。
再発の場合、プロセスが局所化されている場合、部分的または全体的な骨盤内臓全摘術が行われます(子宮、子宮頸部、膣、子宮傍組織、膀胱および直腸を単一のブロックとして除去します)。 遠隔転移が存在する場合、患者は通常化学療法を受けます。 放射線療法は、痛みを伴う転移を緩和的に治療するために使用できます。
転移。
ほとんどの場合、子宮がんは骨盤リンパ節に転移しますが、鼠径部に転移することはあまりありません。 遠隔転移は、腎臓、肝臓、肺に多く見られ、予後は不良です。
子宮がんの予後。
子宮がんでは、外科的治療後の5年生存率は、病期に応じて84〜45%です。 再発すると、最初に受けた患者の25% 外科的治療放射線療法で病気の再発を治すことができます 骨盤臓器。 転移性再発では、治癒の症例は非常にまれであり、治療効果は個別で短命です。 疾患のステージIVでは、5年生存率は最大9%です。
子宮がんの予防:
子宮がんの早期診断と予防体系的にのみ可能 予防検査 30歳以上のすべての女性(少なくとも年に2回)。 性行為の開始から定期的な検査を開始することをお勧めします。 定期健診、超音波断層撮影、 細胞学的検査(2年に1回)前癌性疾患の検出とその治療-癌予防に貢献します。
同様に重要なのはタイムリーであり、 適切な治療子宮頸部の前癌病変。 子宮頸部の前癌性疾患にのみ固有の特に特徴的な兆候はなく、通常どおり進行します。 炎症性疾患。 前癌性疾患の一般的な兆候は長期的です 慢性コース、症状の恒常性、そして最も重要なことに、保存的(抗炎症)治療による効果の欠如。 子宮頸部の前癌性疾患の治療は根治的である必要があり、電気切除、患部の電気凝固、または子宮頸部の切断でさえ構成されます。 彼らはまた、アプリケーションラジウム療法の形で治療の放射線法に頼っています。 さまざまな前癌病変の根治的治療を受けた患者の中で、子宮頸癌による死亡率は6分の1に減少しました。
子宮がんの場合、どの医師に連絡する必要がありますか。
何か心配ですか? 子宮がん、その原因、症状、治療と予防の方法、病気の経過とその後の食事についてのより詳細な情報を知りたいですか? それとも検査が必要ですか? あなたはできる 医者との約束を予約する- 診療所 ユーロラボいつもあなたのサービスで! 最高の医者あなたを調べて、勉強してください 外部標識症状によって病気を特定し、アドバイスし、必要な支援を提供し、診断を下すのに役立ちます。 あなたもできます 自宅で医者を呼ぶ。 診療所 ユーロラボ 24時間開いています。
クリニックへの連絡方法:
キエフの当クリニックの電話番号:(+ 38 044)206-20-00(マルチチャンネル)。 クリニックの秘書があなたが医者を訪ねるのに都合の良い日時を選びます。 私たちの座標と方向が示されています。 彼女のクリニックのすべてのサービスについてもっと詳しく見てください。
(+38 044) 206-20-00
以前に調査を行ったことがある場合は、 必ず医師の診察を受けてください。研究が完了していない場合、私たちは私たちのクリニックで、または他のクリニックの同僚と必要なすべてを行います。
君? あなたはあなたの全体的な健康について非常に注意する必要があります。 人々は十分な注意を払っていません 病気の症状そして、これらの病気が生命を脅かす可能性があることに気づいていません。 最初は私たちの体に現れない病気がたくさんありますが、結局、残念ながら、それらを治療するには遅すぎます。 それぞれの病気には、それ自身の特定の兆候、特徴的な外部症状、いわゆる 病気の症状。 症状を特定することは、一般的な病気を診断するための最初のステップです。 これを行うには、年に数回行う必要があります 医者に診てもらう防ぐだけでなく ひどい病気だけでなく、体と体全体の健康な心を維持するために。
医師に質問したい場合は、オンライン相談セクションを使用してください。おそらく、そこで質問に対する回答を見つけて読んでください。 セルフケアのヒント。 クリニックや医師に関するレビューに興味がある場合は、セクションで必要な情報を見つけてください。 医療ポータルにも登録する ユーロラボ常に最新の状態にする 最新ニュースサイト上の情報の更新。これは自動的にメールで送信されます。
腫瘍性疾患グループの他の疾患:
| 下垂体腺腫 |
| 副甲状腺(副甲状腺)腺の腺腫 |
| 甲状腺腺腫 |
| アルドステローマ |
| 咽頭の血管腫 |
| 肝臓の血管肉腫 |
| 脳の星状細胞腫 |
| 基底細胞がん(基底細胞腫) |
| 陰茎のボーエノイド丘疹症 |
| ボーエン病 |
| パジェット病(乳房の乳首のがん) |
| ホジキン病(リンパ肉芽腫症、悪性肉芽腫) |
| 大脳半球の脳内腫瘍 |
| 毛むくじゃらの喉のポリープ |
| 神経節神経腫(神経節神経腫) |
| 神経節神経腫 |
| 血管芽腫 |
| 肝芽腫 |
| 胚細胞腫 |
| Buschke-Levenshteinの巨大コンジローマ |
| 膠芽腫 |
| 脳の神経膠腫 |
| 視神経膠腫 |
| 神経膠腫キアズマ |
| グロムス腫瘍(傍神経節腫) |
| 副腎のホルモン的に不活性な腫瘍(偶発性腫) |
| 真菌性真菌症 |
| 咽頭の良性腫瘍 |
| 視神経の良性腫瘍 |
| 胸膜の良性腫瘍 |
| 良性口腔腫瘍 |
| 舌の良性腫瘍 |
| 前縦隔の悪性新生物 |
| 鼻腔および副鼻腔の粘膜の悪性新生物 |
| 胸膜の悪性腫瘍(胸膜がん) |
| カルチノイド症候群 |
| 縦隔嚢胞 |
| 陰茎の皮角 |
| 皮質ステロイド |
| 骨形成性悪性腫瘍 |
| 骨髄悪性腫瘍 |
| 頭蓋咽頭腫 |
| 陰茎の白板症 |
| リンパ腫 |
| バーキットリンパ腫 |
| 甲状腺リンパ腫 |
| リンパ肉腫 |
| ワルデンストレームマクログロブリン血症 |
| 脳の髄芽腫 |
| 腹膜の中皮腫 |
| 悪性中皮腫 |
| 心膜の中皮腫 |
| 胸膜中皮腫 |
| 黒色腫 |
| 結膜の黒色腫 |
| 髄膜腫 |
| 視神経髄膜腫 |
| 多発性骨髄腫(形質細胞腫、多発性骨髄腫) |
| 咽頭の神経鞘腫 |
| 聴神経腫 |
| 神経芽細胞腫 |
| 非ホジキンリンパ腫 |
| Balanitis xerotica obliterans(硬化性苔癬) |
| 腫瘍様病変 |
| 腫瘍 |
| 自律神経系の腫瘍 |
| 下垂体腫瘍 |
| 骨腫瘍 |
| 前頭葉の腫瘍 |
| 小脳の腫瘍 |
| 小脳および第四脳室の腫瘍 |
| 副腎の腫瘍 |
| 副甲状腺の腫瘍 |
| 胸膜の腫瘍 |
| 脊髄の腫瘍 |
| 脳幹の腫瘍 |
| 中枢神経系の腫瘍 |
| 松果体の腫瘍 |
| 骨肉腫 |
| 類骨骨腫(類骨骨腫) |
| 骨腫 |
| 骨軟骨腫 |
| 陰茎の性器いぼ |
| 咽頭の乳頭腫 |
| 口腔乳頭腫 |
| 中耳傍神経節腫 |
| 松果体腫瘍 |
| 松果体芽細胞腫 |
| 扁平上皮がん |
| プロラクチノーマ |
| 肛門がん |
| 肛門がん(肛門がん) |
| 気管支がん |
一方では、子宮がんの兆候と症状は非常に明白ですが、他方では、たとえば、性感染症などの他の疾患の症状と簡単に混同される可能性があります。 したがって、主に45歳以上の女性に見られるこの恐ろしい病気を時間内に診断するために、体の反応を注意深く監視する必要があります。 それで、あなたはどのような症状で産婦人科医への予定外の検査に緊急に行く必要がありますか?
写真。 がんの症状のスクリーニングを受ける時期はいつですか?子宮がんの主な症状
最初で最も明るい「ベル」はスポッティングです。 すでに述べたように、子宮がんは主に閉経期の女性で診断されます。 つまり、この時点では出血がないか、徐々に数が減少しているはずです。
これが起こらないか、閉経の開始後の分泌物が再び戻った場合、これは深刻な病状の明らかな症状です。 腫瘍は子宮の血管の壁、リンパ管、臓器全体の組織を破壊し始め、それにより排出が起こります。
出血は、非接触、つまり自然に現れることと接触の両方の可能性があります。 この場合、それらは身体運動後、性交後、または胃へのわずかな打撃後に安定して発生します。
子宮がんのもう1つの症状は、腰、腹部、会陰に痛みを伴うことです。 いかなる場合でも、そのような兆候は無視されるべきではありません。 そうしないと、がんが他の臓器に広がり、手術不能になります。 したがって、痛みを伴う価値はありません。早期に診断を見つける方がよいでしょう。
体重減少も腫瘍を示している可能性があります。 病気は文字通り人を乾かします。 したがって、あなたの健康のこちら側に注意を払うことが重要です。

なぜ子宮がんが発生するのですか?
何が病気を引き起こしているのか正確に言うのは難しいです。 しかし、主なリスクグループは次のような女性であることが確立されています。
- 出産したことはありません
- 彼らは機械的中絶(掻爬術)をしました。
- 更年期障害の移行(52年後);
- 多嚢胞性卵巣に苦しんでいます。
- 太りすぎです。
多くの研究によると、癌の可能性を減らすために、経口避妊薬を使用することができます。 しかし、ここでは予約をすることが重要です:割り当てる ホルモンの準備医者はすべきです。 避妊薬の管理されていない摂取は、ホルモン障害に至るまで悲しい結果につながります。
腫瘍学に対する保護の観点からの女性の身体に対する経口避妊薬の有益な効果は、投与開始後約1年で発生し、中止後10年間持続します。
逆説的ですが、喫煙する女性では子宮がんを発症するリスクが低くなります。 事実、彼らはタバコを乱用しない女性よりも少し早く閉経します。 しかし、これは喫煙が癌から身を守ることができるという意味ではありません。 喫煙は子宮頸がんと臓器がんを引き起こします 呼吸器系。 だからそれは万能薬ではありません。
子宮がんはどのように診断されますか?
検査システムには、婦人科用鏡を使用した婦人科用椅子の一般検査、子宮の超音波検査、掻爬術の診断、続いて得られた組織の検査の3つの段階があります。 最終段階は麻酔下で行われ、女性は1〜2日間入院する必要があります。

子宮がんはどのように治療されますか?
初期の段階では、最も効果的で 効果的な方法子宮がんの治療法は、腫瘍を取り除く手術です。 この場合、子宮、卵管、卵巣全体が完全に除去されます。これは、子宮がどれだけ広く広がっているかを判断するためです。 がん細胞可能ではないようです。
癌がまだ体をさらに通過した場合、彼らはより抜本的な対策に訴えます。 これらは化学療法(薬物による治療)、放射線(放射線療法、放射線療法)です。 すべての操作は、転移し、最終的には死に至る可能性のある悪性組織の破壊を目的としています。 しかし、統計によれば、初期段階で診断された癌は、症例の75%で治癒します。 したがって、リスクが発生した場合に治療を時間どおりに開始できるように、少なくとも6か月に1回は産婦人科医を訪問することが非常に重要です。 この推奨事項は、45年のしきい値を超え、別のしきい値に直面している女性に特に適用されます ホルモンの変化あなたの体の。
