गर्भाशय ग्रीवा की कोशिकाओं की साइटोलॉजिकल परीक्षा महान नैदानिक मूल्य की है। प्रारंभिक अवस्था में कई विकृति का पता लगाने का यह सबसे आसान और तेज़ तरीका है।
कोशिका विज्ञान और उसके उद्देश्य के लिए एक धब्बा
प्रजनन आयु और रजोनिवृत्ति की महिलाओं के लिए एक साइटोलॉजिकल स्मीयर नियमित रूप से निर्धारित किया जाता है। पैप परीक्षण या पैप स्मियर जांच, पैप परीक्षण- अध्ययन के अन्य नाम, जो गले से सामग्री लेकर किया जाता है। इस स्मीयर में अंग की सतह से कोशिकाओं का सूक्ष्म विश्लेषण शामिल है, और मुख्य रूप से इसके लिए अभिप्रेत है शीघ्र निदानकैंसर। के अतिरिक्त ऑन्कोलॉजिकल रोग, अध्ययन कई अन्य विकृतियों की उपस्थिति को दर्शाता है - संक्रामक, भड़काऊ, पूर्व कैंसरआदि।
पीएपी परीक्षण के कई फायदे हैं - यह दर्द रहित, सस्ता, प्रभावी है, और परिणाम बहुत सटीक हैं।
आमतौर पर, एक मानक स्त्री रोग संबंधी परीक्षा के दौरान एक स्मीयर लिया जाता है, कम अक्सर यह एक स्वतंत्र निदान पद्धति है। परीक्षा के परिणाम पूरी तरह से गर्भाशय ग्रीवा की स्थिति को दर्शाते हैं - अंग का वह भाग जहां रोग प्रक्रिया... ज्यादातर मामलों में, स्मीयर से किया जाता है ग्रीवा नहर - अंग के शरीर में गर्दन का संक्रमण।
साइटोलॉजिकल परीक्षा के लिए संकेत
विशेष संकेतों के बिना भी, स्त्री रोग विशेषज्ञ साल में एक बार इस तरह की परीक्षा करने की सलाह देते हैं 20 साल की उम्र... 40 वर्षों के बाद, एक महिला के लिए वर्ष में 2 बार जननांग क्षेत्र की स्थिति का निदान करना बेहतर होता है। यह सर्वाइकल कैंसर के तेजी से बढ़ने और निष्क्रिय अवस्था में इसके तेजी से संक्रमण के कारण है। लक्षणों की अनुपस्थिति रोग के पहले चरण की विशेषता है, और इस अवधि के दौरान कैंसर का कम बार पता लगाया जाता है। निष्कर्ष सरल है - पीएपी परीक्षण के नियमित प्रदर्शन से विकास की शुरुआत में कैंसर का पता लगाना संभव हो जाएगा।
गर्भाशय ग्रीवा के स्मीयरों की एक साइटोलॉजिकल परीक्षा का निर्णय विनाशकारी परिवर्तनों को प्रकट करेगा, कटाव, एसटीआई और एक भड़काऊ प्रक्रिया की उपस्थिति को दर्शाता है। विश्लेषण के संकेत बहुत विविध हैं और कैंसर के निदान तक सीमित नहीं हैं। ऐसी समस्याओं के लिए विश्लेषण करने की अनुशंसा की जाती है:
अध्ययन के परिसर में, पीएपी परीक्षण बांझपन और गर्भावस्था की योजना बनाने से पहले निर्धारित किया जाता है सर्जिकल ऑपरेशनस्त्री रोग में। सर्पिल स्थापित करने से पहले, गर्भनिरोधक के तरीकों के चयन के लिए एक विश्लेषण दिखाया गया है। पर एचआईवी संक्रमण से कैंसर का खतरा ज्यादाइसलिए, अध्ययन को वर्ष में कई बार आयोजित करने के लिए नियत किया जाता है। जोखिम में वे महिलाएं भी होती हैं जो अक्सर पार्टनर, मरीज़ बदल देती हैं मधुमेह, धूम्रपान करने वालों, कमजोर प्रतिरक्षा के साथ, मोटापे के साथ।
तैयारी और विश्लेषण
साइटोलॉजिकल विश्लेषण करने से पहले, कई युक्तियों का पालन किया जाना चाहिए ताकि परिणामों की सटीकता की डिग्री अधिक हो। विश्लेषण की तैयारी के नियम इस प्रकार हैं:

मासिक धर्म के दौरान शोध करना अस्वीकार्य है, आपको उनके समाप्त होने तक प्रतीक्षा करने की आवश्यकता है।
अगर कोई तेज है भड़काऊ प्रक्रियाबलगम की रिहाई के साथ, आपको उपचार करने की आवश्यकता होती है, और उसके बाद ही पीएपी परीक्षण से गुजरना पड़ता है। स्ट्रोक प्रदर्शन करना मुश्किल नहीं है। दर्पण में जांच करने पर डॉक्टर एक विशेष ब्रश लेता है, जिसके साथ वह ग्रीवा नहर के तीन खंडों से सामग्री लेता है। यदि आवश्यक हो, तो दूसरे ब्रश के साथ योनि की दीवारों से एक विश्लेषण लिया जाता है। सामग्री को कांच पर लागू करने के बाद, थोड़ा सुखाया जाता है, प्रयोगशाला में भेजा जाता है। वहां, गर्भाशय ग्रीवा की कोशिकाओं को विशेष अभिकर्मकों के साथ दाग दिया जाता है, एक माइक्रोस्कोप के माध्यम से जांच की जाती है, निम्नलिखित संकेतक निर्धारित करते हैं:
स्मीयर के परिणामों को कैसे समझें?
स्त्री रोग विशेषज्ञ के लिए परिणामों को समझना आवश्यक है - वह महिला को परिवर्तनों की प्रकृति के बारे में विस्तार से बताएगा, निदान करेगा, निर्धारित करेगा सही इलाज. पाँच ब्रशस्ट्रोक विकल्प हैं, जिनका वर्णन तालिका में किया गया है।
| स्ट्रोक प्रकार | विशेषता | विशेषज्ञ सिफारिशें | जब एक रिपीट स्मीयर की आवश्यकता हो |
| प्रथम | नकारात्मक धब्बा, कोई असामान्यता नहीं | रोगी स्वस्थ है, आगे किसी परीक्षा की आवश्यकता नहीं है | एक वर्ष में |
| दूसरा | भड़काऊ धब्बा | गैर-विशिष्ट सूजन के मामले में, उपचार निर्धारित है, यदि एक एसटीआई का संदेह है, तो आगे की परीक्षाएं की जाती हैं | तीन महीने में |
| तीसरा | एकल असामान्य कोशिकाएं | ऊतकीय और विस्तृत सूक्ष्मजीवविज्ञानी परीक्षा की आवश्यकता है | तीन महीने में |
| चौथी | संदिग्ध कैंसर या डिसप्लेसिया | तत्काल कोल्पोस्कोपी और बायोप्सी | जरुरत के अनुसार |
| पांचवां | कैंसर की विशिष्ट तस्वीर | बायोप्सी, यदि संभव हो तो - सर्जरी | जरुरत के अनुसार |
सर्वाइकल स्मीयर के बारे में आपको और क्या जानने की जरूरत है?
एक स्मीयर सेल परिवर्तन की डिग्री को दर्शाता है - इसके डिकोडिंग में सटीक निदान को देखना असंभव है, यह डॉक्टर का कार्य है। उदाहरण के लिए, परिणाम देखने के क्षेत्र में 15 से अधिक ल्यूकोसाइट्स की उपस्थिति दिखाते हैं, जिसका अर्थ है एक भड़काऊ प्रक्रिया का विकास, लेकिन इसके कारण का संकेत नहीं देता है। इसलिए, पीएपी परीक्षण अक्सर प्राथमिक निदान पद्धति के रूप में कार्य करता है, जिसके बाद कई अन्य अध्ययन किए जाते हैं।
उत्पादक उपचार के लिए स्त्रीरोग संबंधी रोगसाइटोलॉजिकल परीक्षा द्वारा एक महत्वपूर्ण भूमिका निभाई जाती है। यह विश्लेषणसमय पर ढंग से डिसप्लेसिया और सर्वाइकल कैंसर के आगे के विकास का निदान और रोकथाम करना संभव बनाता है। इसके अलावा, साइटोलॉजिकल परीक्षा कोशिका ऊतक की अखंडता की स्थिति की एक समग्र तस्वीर को संकलित करने और सूजन प्रक्रियाओं की पहचान करने में मदद करती है जो संक्रमण या गर्भाशय ग्रीवा के अन्य विकृतियों की पृष्ठभूमि के खिलाफ हो सकती हैं।
गर्भाशय ग्रीवा के स्मीयर की साइटोलॉजिकल परीक्षा का तात्पर्य है प्रयोगशाला विश्लेषणस्क्रैपिंग द्वारा श्लेष्म सतह से लिया गया एक नमूना। विश्लेषण के दौरान, ऊतक कोशिकाओं की जांच एक स्मीयर नमूने, उनके आकार, सामग्री का प्रतिशत, एक दूसरे के सापेक्ष सापेक्ष स्थिति और अन्य संकेतकों में की जाती है। गर्भाशय ग्रीवा की सेलुलर संरचना में परिवर्तन किसी भी तरह से खुद को प्रकट नहीं करते हैं, इसलिए इस विश्लेषण का मूल्य यह है कि इसके लिए धन्यवाद कोशिकाओं की प्रारंभिक अवस्था की पहचान करना संभव है।
सामग्री का स्क्रैपिंग एक चम्मच, स्पुतुला, स्पुतुला या जांच के साथ किया जाता है।सही नमूने में फोरनिक्स, नहर और गर्भाशय ग्रीवा की बाहरी सतह से कम संख्या में कोशिकाओं का संग्रह शामिल है। पूरी प्रक्रिया दर्द रहित है और डॉक्टर के कार्यालय में स्त्री रोग संबंधी कुर्सी पर की जाती है। स्क्रैपिंग के समानांतर, ग्रीवा नहर से एक स्वाब लिया जाता है। इस प्रक्रिया के लिए विशेष रूप से डिज़ाइन किए गए ब्रश का उपयोग करके इसका संग्रह किया जाता है। गर्भाशय ग्रीवा से स्मीयर की साइटोलॉजिकल जांच के लिए सामग्री लेते समय, एक महिला को नहीं होना चाहिए माहवारी... सामग्री लेने से पहले, गर्भाशय को प्राकृतिक स्राव से कपास झाड़ू से साफ किया जाता है।
ली गई सामग्री को स्पैटुला से कांच की स्लाइड में स्थानांतरित किया जाता है, जिसके बाद विश्लेषण पर हस्ताक्षर किए जाते हैं और उसे भेजा जाता है प्रयोगशाला अनुसंधान... नमूने का अध्ययन करने की प्रक्रिया एक माइक्रोस्कोप के तहत होती है। सबसे अधिक इस्तेमाल किया जाने वाला एक जटिल दृष्टिकोणपपनिकोलाउ विधि और विभिन्न अन्य विधियों के अनुसार सुखाने, धुंधला करके स्मीयर की जांच।
एक साथ सेल डायग्नोस्टिक्स विभिन्न तरीकेआपको अध्ययन के अधिक विशिष्ट परिणाम देने की अनुमति देता है। प्राप्त आंकड़ों के अनुसार, एक प्रयोगशाला साइटोलॉजिकल निष्कर्ष तैयार किया जाता है, जिसका डिकोडिंग उपस्थित चिकित्सक द्वारा किया जाता है। एक साइटोलॉजिकल अध्ययन के परिणाम, एक नियम के रूप में, नमूना प्रयोगशाला में वितरित किए जाने के 1-1.5 सप्ताह में तैयार हो जाएंगे।
Papanicolaou विधि (पैप परीक्षण) का उपयोग करके प्राप्त परिणामों का मूल्यांकन
पैप परीक्षण के लिए धन्यवाद, कोशिका ऊतक के 5 राज्यों को प्रतिष्ठित किया जा सकता है, जिनमें से प्रत्येक विकास के चरण और रोग के वर्ग को इंगित करता है:
- पैथोलॉजिकल कोशिकाओं की अनुपस्थिति इस बात की पुष्टि है कि महिला को कोई विकृति नहीं है, वह स्वस्थ है।
- कोशिका नाभिक में परिवर्तन, इसकी मामूली वृद्धि, एक भड़काऊ प्रक्रिया की उपस्थिति या संक्रमण की उपस्थिति की पुष्टि करने का कारण है। ऑन्कोलॉजी के दृष्टिकोण से, प्राप्त ऐसे डेटा को सामान्य माना जाता है, क्योंकि वे कैंसर कोशिकाओं की अनुपस्थिति की पुष्टि करते हैं। लेकिन महिला को अतिरिक्त परीक्षण सौंपा गया है, जिसकी बदौलत कोशिका नाभिक में वृद्धि के कारण का सटीक निर्धारण करना संभव है।
- कोशिका द्रव्य और नाभिक में असामान्यताओं वाली कोशिकाओं में एकल परिवर्तन का निर्धारण। यह विश्लेषण परिणाम एक घातक नवोप्लाज्म की संभावना को दर्शाता है।
- असामान्य कोशिकाओं की एक छोटी संख्या का पता लगाना, जिसकी क्षति की डिग्री अभी तक गंभीर नहीं है, लेकिन साथ स्पष्ट संकेतदुर्भावना। कई अतिरिक्त अध्ययन निर्धारित हैं।
- बड़ी संख्या में क्षतिग्रस्त कोशिकाओं की उपस्थिति गर्भाशय ग्रीवा की एक पूर्व-कैंसर स्थिति को इंगित करती है।
यदि बेथेस्डा पद्धति के अनुसार अध्ययन किया गया तो गर्भाशय ग्रीवा के साइटोलॉजिकल परीक्षा के विश्लेषण को अधिक जानकारीपूर्ण माना जाता है।
यह विधि कोशिकाओं के केंद्रक में असामान्य परिवर्तनों का पता लगाने पर आधारित है। इस पर निर्भर करता है कि कितनी कोशिकाएँ हैं यह रोगविज्ञानऔर कोशिकाओं की व्यवस्था कैसे की जाती है इसका निदान किया जाता है। उसके लिए धन्यवाद, विभिन्न सेल विकृति का निर्धारण करना संभव है, जिसमें असामान्य परिवर्तन शामिल हैं जो तब हो सकते हैं जब:
- गर्भाशय ग्रीवा का डिसप्लेसिया।
- ग्रीवा कैंसर।
- असामान्य कोशिकाओं की उपस्थिति के लिए परीक्षण नकारात्मक होने पर एक महिला स्वस्थ होती है।
इस तरह के साइटोलॉजिकल अध्ययन का डिकोडिंग एक योग्य चिकित्सक द्वारा किया जाता है, क्योंकि प्राप्त प्रयोगशाला डेटा लैटिन अक्षरों के रूप में दर्ज किए जाते हैं।
इस प्रकार एक साइटोलॉजिकल अध्ययन का प्रतिलेख योजनाबद्ध रूप से दिखता है (आंकड़ा देखें):
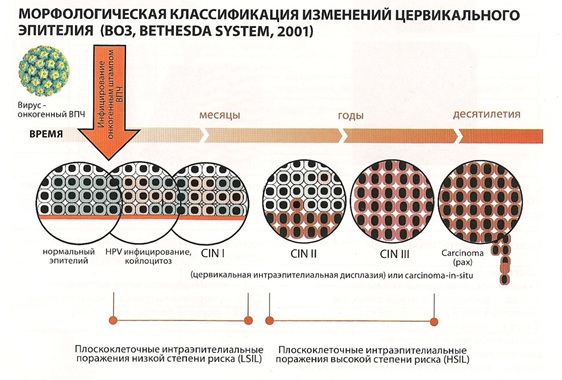
- CIN,डिस्प्लासिया के लिए खड़ा है;
- रोमन अंक - डिसप्लेसिया की गंभीरता।
इसकी डिग्री के अनुसार डिसप्लेसिया के लक्षण:
- मैं डिग्री। निदान अगर रोग संबंधी परिवर्तनपरिपक्व कोशिकाओं में पाए जाते हैं और उनकी संख्या नगण्य होती है। इसके अलावा, उन्हें छोटे समूहों में रखा गया है।
- द्वितीय डिग्री। कोशिकाओं की विकृति विविध है, और उनकी उपस्थिति सतह परत और उपकला परत की मोटाई (लगभग आधे तक) दोनों में पाई जाती है।
- तृतीय डिग्री। पैथोलॉजिकल कोशिकाएं उपकला परत के लगभग 2/3 भाग पर कब्जा कर लेती हैं। कोशिकाओं की संरचना में असामान्य परिवर्तन स्पष्ट रूप से व्यक्त किए जाते हैं।
सर्वाइकल डिसप्लेसिया सबसे अधिक बार ह्यूमन पेपिलोमावायरस (एचपीवी) द्वारा उकसाया जाता है। इसलिए, किसी भी सीआईएन संकेतक के लिए, वीएलएफ पास करना अनिवार्य है।
विश्लेषण आवृत्ति और महत्व
चिकित्सा सिफारिशों के अनुसार, वर्ष में कम से कम एक बार गर्भाशय ग्रीवा की साइटोलॉजिकल जांच की जानी चाहिए। वजह से कैंसर की कोशिकाएंउनकी प्रकृति से, वे धीरे-धीरे विकसित होते हैं, डॉक्टर हर 2 साल में एक बार एक साइटोलॉजिकल परीक्षा की अनुमति देते हैं, लेकिन इस शर्त पर कि पिछले 3 बार विश्लेषण पूरी तरह से नकारात्मक था।
वे महिलाएं जिनकी मुख्य बीमारी एचआईवी है, साथ ही स्टेरॉयड दवाएं लेते समय और कीमोथेरेपी के दौरान, डॉक्टर के पर्चे के अनुसार, साइटोलॉजी के लिए परीक्षण की आवश्यकता व्यक्तिगत आधार पर उत्पन्न होती है (लेकिन वर्ष में कम से कम एक बार)।
कभी-कभी प्राप्त निदान का परिणाम गलत हो सकता है, अर्थात, गलत नकारात्मक। ज्यादातर ऐसा तब होता है जब सामग्री एकत्र करने और उसके वितरण की तैयारी के नियमों का उल्लंघन किया गया हो।
साइटोलॉजिकल परीक्षा के लिए परीक्षण किए जाने से पहले, एक महिला को चाहिए:
- संभोग से बचना (48 घंटे)।
- योनि को मत छुओ।
- उपयोग नहीं करो दवाओंऔर सौंदर्य प्रसाधन सामयिक आवेदन(योनि)।
- पूर्ण के लिए नमूना लिया जाता है मूत्राशयइसलिए, परीक्षण करने से पहले पेशाब करना मना है।
साइटोलॉजिकल परीक्षा सबसे सरल और सबसे सस्ती परीक्षणों में से एक है। वह अधिक से अधिक डिसप्लेसिया और अन्य पूर्व कैंसर रोगों का निदान करने में सक्षम है प्रारंभिक चरण, जिससे समय पर उपचार चिकित्सा शुरू करना संभव हो जाता है। इस विश्लेषण की उपेक्षा नहीं की जानी चाहिए, क्योंकि प्रारंभिक अवस्था में पता चला कोशिका विकृति उपचार के लिए अच्छी प्रतिक्रिया देती है।
कटाव, एचपीवी और सर्वाइकल कैंसर: मिथकों और अफवाहों से लेकर सच्ची जानकारी तक
भाग 1. साइटोलॉजिकल स्मीयर के बारे में
पिछले कुछ वर्षों में, सोवियत के बाद के देशों की महिला आबादी में हिस्टीरिया फैल रहा है, एक और नई, जो अब तक हमारी महिलाओं के लिए अज्ञात है, मानव जननांगों से जुड़ा संक्रमण। ह्यूमन पेपिलोमावायरस (एचपीवी) के बारे में अफवाहें और मिथक बहुत बड़े अनुपात में पहुंच गए हैं। इस संक्रमण के बारे में जानकारी, जो कई वेबसाइटों और मंचों पर प्रदान की जाती है, इतनी गलत, इतनी झूठी है कि यह आश्चर्य की बात नहीं है कि हमारी महिलाएं, विशेष रूप से युवा, मानव पेपिलोमावायरस मिलने पर लगभग पागल हो जाती हैं और कैंसर विकसित होने से डरती हैं। और फिर इस भयानक संक्रमण से दुर्भाग्यपूर्ण "रोगी" से छुटकारा पाने के लिए क्या उपयोग नहीं किया जाता है! और टीके के बारे में, जिसका उपयोग कई देशों में एचपीवी संक्रमण और गर्भाशय ग्रीवा के कैंसर की रोकथाम के लिए किया जाने लगा है, इतनी हास्यास्पद और सरल मूर्खतापूर्ण जानकारी है, इतनी मूर्खतापूर्ण, अर्थहीन बहस है कि यह "उन्नत" के लिए भी शर्म की बात है। वैज्ञानिक" विश्व समुदाय की पृष्ठभूमि के खिलाफ। इसलिए, इस संक्रमण के संबंध में मुझे डॉट करने का समय आ गया है। तो, सोवियत के बाद के राज्यों में डॉक्टर अक्सर आधुनिक महिलाओं को क्या डराते हैं? कटाव, जो लगभग पहले से ही लगभग कैंसर है, इसलिए तत्काल शल्य चिकित्सा द्वारा इलाज की आवश्यकता है - सावधानी बरतें, फ्रीज करें, आमतौर पर फैशनेबल और महंगी प्रक्रियाओं के साथ खेलते हैं। यह अफ़सोस की बात है कि हमारे डॉक्टर, और इससे भी अधिक महिलाएं, यह नहीं जानती हैं"गर्भाशय ग्रीवा के कटाव" की अवधारणा एक निदान नहीं है, अर्थात, इस तरह की अवधारणा का उपयोग आधुनिक स्त्री रोग में कम से कम 30-35 वर्षों से नहीं किया गया है।
कई लेख पहले से ही "क्षरण" विषय के लिए समर्पित हैं। लिंक पर क्लिक करके आप लेख का एक छोटा संस्करण पढ़ सकते हैं। 2008 में, एक बड़ा लेख " सरवाइकल डिसप्लेसिया: इलाज के लिए या इलाज के लिए नहीं". लेख के लिंक नीचे दिए गए हैं:
कई पाठकों के लिए, यह लंबा लेख कठिन लग सकता है क्योंकि इसमें बड़ी मात्रा में वैज्ञानिक और चिकित्सा शब्दावली है। हालाँकि, यदि आप इन लेखों को छोड़ने और उन्हें किसी अन्य समय पढ़ने का निर्णय लेते हैं (या उन्हें बिल्कुल भी नहीं पढ़ते हैं), तो हम फिर से "क्षरण" और इससे जुड़ी हर चीज के बारे में महत्वपूर्ण तथ्यों पर विचार करेंगे।
सच्चा क्षरण दुर्लभ है और 99% मामलों में उपचार की आवश्यकता नहीं होती है।अधिकांश युवा महिलाओं में गर्भाशय ग्रीवा (सीएम) - एक्टोपिया की सामान्य शारीरिक स्थिति होती है, जिसके लिए किसी उपचार की आवश्यकता नहीं होती है। इसके अलावा, गर्भाशय ग्रीवा के लाल होने का कारण, जिसे डॉक्टर "क्षरण" की एक बहुत ही अस्पष्ट, अस्पष्ट अवधारणा कहते हैं, एक भड़काऊ प्रक्रिया हो सकती है, जिसे सही ढंग से निदान करने की भी आवश्यकता होती है - विशिष्ट रोगज़नक़ को जानने के लिए। सबसे अधिक बार, वे उन रोगजनकों को "ढूंढते हैं" जिनका सीएम की सूजन से कोई लेना-देना नहीं है। चूंकि अधिकांश महिलाओं को न तो स्त्री रोग का ज्ञान है और न ही डर (डरावनी!) की पृष्ठभूमि के खिलाफ तर्क, जो डॉक्टरों की लंबी यात्राओं के साथ शुरू होता है, लंबी मूर्खतापूर्ण निदान और उपचार योजनाओं के साथ, जिनका वास्तविक स्थिति से कोई लेना-देना नहीं है।
इसलिए, यह महत्वपूर्ण है कि आप सत्य कथन को याद रखें: आधुनिक स्त्री रोग में क्षरण की अवधारणा का उपयोग नहीं किया जाता हैइसलिए, यदि "क्षरण" के निदान का निदान किया जाता है, तो किसी को घबराना नहीं चाहिए और जल्दबाजी में सतर्क या स्थिर होना चाहिए, लेकिन डॉक्टर से पूछें: "कटाव" की अवधारणा से उनका वास्तव में क्या मतलब है। विशेष रूप से! काश, कई डॉक्टर स्पष्ट रूप से व्याख्या नहीं कर सकते, क्योंकि उन्होंने सोवियत काल की पुरानी पाठ्यपुस्तकों के अनुसार अध्ययन किया, जहां कटाव की घटना की प्रक्रिया को गलत तरीके से वर्णित किया गया है (दृष्टिकोण से) आधुनिक दवाई), और यह बोल्ड में हाइलाइट किया गया है कि यह एक पूर्व-कैंसर वाली स्थिति है और कैंसर की ओर ले जाती है। यह झूठ है! बेशक, गर्भाशय ग्रीवा के कटाव के मुद्दों पर 30 साल तक चलने वाले कुल, सामूहिक मनोविकृति की पृष्ठभूमि के खिलाफ, नई, ताजा जानकारी स्वीकार करें, और सबसे महत्वपूर्ण बात, के विपरीतमहिलाओं के स्वास्थ्य के विषय पर जानकारी के सभी उपलब्ध स्रोतों की तुलना में यह आसान नहीं है। क्योंकि सब ऐसा कहते हैं। यहां तक कि "सम्मानित" प्रोफेसर और शिक्षाविद भी। महिलाओं, उठो! सुंदरियां सोना बंद करो। आखिर दुनिया बहुत आगे बढ़ चुकी है, इसलिए जागो।
इसलिए, "कटाव" एक पूर्व कैंसर स्थिति नहीं है और यह कैंसर में नहीं बदल जाता है... और क्या हो रहा? तार्किक रूप से - गर्भाशय ग्रीवा की एक पूर्व कैंसर स्थिति। आधुनिक स्त्री रोग में कैंसर पूर्व स्थितियों से क्या तात्पर्य है? इस बारे में हम आगे बात करेंगे। आइए दुनिया भर के महत्वपूर्ण आंकड़ों से शुरुआत करें। हर साल दुनिया भर में सर्वाइकल कैंसर के लगभग 500,000 नए मामलों का निदान किया जाता है और 240,000 महिलाएं इस बीमारी से मर जाती हैं। ये आंकड़े अनुमानित हैं, क्योंकि डब्ल्यूएचओ के पास 2007 की बहुत पुरानी रिपोर्ट है। विकसित देशों में पिछले 30 वर्षों में, सर्वाइकल कैंसर के नए मामलों की संख्या में लगभग आधी की गिरावट आई है, कुछ में 70-90% तक, जैसा कि सर्वाइकल कैंसर से मृत्यु दर है। क्या इसका मतलब यह है कि कुछ अद्भुत रोकथाम के कारण गर्भाशय ग्रीवा के कैंसर की घटनाओं में कमी आई है? नहीं, यह सिर्फ इतना है कि यूरोप और उत्तरी अमेरिका के देशों में, वे 50 वर्षों से कोशिका विज्ञान के लिए एक स्मीयर का उपयोग कर रहे हैं, जिसे अक्सर पापनिकोलाउ परीक्षण या पैपस्मियर कहा जाता है। यह स्क्रीनिंग टेस्ट आपको गर्भाशय ग्रीवा के पूर्णांक उपकला की स्थिति निर्धारित करने की अनुमति देता है ... अगर सही तरीके से लिया जाए।
इस प्रकार, दुनिया के कई देशों में स्त्री रोग संबंधी अभ्यास में साइटोलॉजी के लिए एक स्मीयर की शुरूआत ने गर्भाशय ग्रीवा के कैंसर के मामलों की एक बड़ी संख्या की पहचान करना संभव बना दिया, खासकर इसके प्रारंभिक चरणों में। जितना अधिक डॉक्टरों ने इस परीक्षण का इस्तेमाल किया, कैंसर के अधिक मामलों का पता चला, इसलिए यह स्वाभाविक है कि सांख्यिकीय रिपोर्टों में "सर्वाइकल कैंसर के मामलों में वृद्धि" की लहर थी, जिससे महिलाओं और डॉक्टरों दोनों में घबराहट हुई। अब यह लहर बहुत आ गई है निम्न स्तर- कमोबेश स्थिर, लेकिन केवल उन देशों में जहां इस परीक्षण का उपयोग कई दशकों से किया जा रहा है और जिन महिलाओं का परीक्षण नहीं किया गया है, उनकी संख्या नगण्य है। विकासशील देशों में, इसके विपरीत, कोशिका विज्ञान के लिए स्मीयर का प्रशासन अभी शुरू हुआ है, और इसलिए गर्भाशय ग्रीवा के कैंसर की घटनाओं में वृद्धि हुई है।
यदि मैंने कोशिका विज्ञान के लिए स्मीयर का उल्लेख किया है, तो प्रश्न उठता है: परिणामों के विश्वसनीय होने के लिए इन स्मीयरों को कैसे लिया जाना चाहिए? सबसे पहले, मेडिकल स्कूलों में कोई भी भविष्य के डॉक्टरों को यह नहीं सिखाता है कि किसी भी स्मीयर को सही तरीके से कैसे लिया जाए, न कि केवल साइटोलॉजिकल परीक्षा के लिए। दूसरे, कुछ डॉक्टर जानते हैं कि प्राप्त परिणामों की सही व्याख्या कैसे करें। आधुनिक शिक्षा में यह नकारात्मक घटना कई देशों में देखी जाती है। कोशिका विज्ञान के लिए स्मीयर गर्भाशय ग्रीवा और ग्रीवा नहर के श्लेष्म झिल्ली की सेलुलर स्थिति को प्रतिबिंबित करना चाहिए - और कुछ नहीं, हालांकि वे अन्य निदान करने में सहायक कारक हो सकते हैं (उदाहरण के लिए ट्राइकोमोनिएसिस) यदि उनका "पढ़ना" एक द्वारा किया जाता है बुद्धिमान, अनुभवी प्रयोगशाला सहायक। दूसरे शब्दों में, आपको यह समझना चाहिए कि सभी परिणाम मेडिकल स्टाफ की व्यक्तिपरकता के संपर्क में आते हैं, अर्थात मानव कारक: स्मीयर कितने सही लिए गए, कैसे सही तरीके से संसाधित किए गए, कितने सही तरीके से देखे गए। और यहां यह समझना भी महत्वपूर्ण है कि लोग अक्सर असावधान होते हैं, थक जाते हैं, काम के प्रति उदासीन होते हैं, वे सिर्फ धोखा देते हैं, पुरस्कृत पक्ष से मेल खाने के लिए परिणामों में हेरफेर करते हैं, आदि। चिकित्सा कर्मियों का मानवीय कारक अभी भी चिकित्सा में नंबर एक दुश्मन है। और इसे किसी भी आदेश और निर्देश से नहीं सुधारा जा सकता है - कार्य के प्रदर्शन के लिए जिम्मेदारियों की धारणा पूरी तरह से प्रत्येक व्यक्ति की जिम्मेदारी - उसकी अंतरात्मा पर निर्भर करती है। आधुनिक स्त्री रोग में, कोशिका विज्ञान के लिए स्मीयर लेने के लिए विशेष उपकरण हैं, आमतौर पर डिस्पोजेबल। उनके अपने पेशेवरों और विपक्ष हैं, हालांकि वे डॉक्टर या नर्स के काम को बहुत सरल करते हैं। एक बार सामग्री को स्पैटुला या चिमटी के साथ लिया गया था (चिमटी की शाखाओं को आधे में विभाजित किया गया था), अब एक साइटोब्रश (साइटोब्रश) और एक विस्तारित अंत वाला एक स्पुतुला बहुत लोकप्रिय है। सोवियत-बाद के कई चिकित्सा संस्थानों में, पुराने तरीकों का उपयोग करके साइटोलॉजिकल परीक्षा के लिए सामग्री का नमूना लिया जाता है। व्यवहार में, कई देशों में, साइटोलॉजिकल परीक्षा (स्मीयरों का संग्रह) आयोजित करने के लिए चिकित्सा कर्मियों के विशेष अतिरिक्त प्रशिक्षण (शिक्षा) की आवश्यकता होती है। सबसे पहले, आपको एक कपास झाड़ू के साथ गर्भाशय ग्रीवा की सतह से निर्वहन को सावधानीपूर्वक हटाने की आवश्यकता है, यदि कोई हो। उसके बाद, ध्यान से, मोटे तौर पर नहीं, सामग्री को हाथ के एक आंदोलन के साथ गर्भाशय ग्रीवा की पूरी सतह से लिया जाता है, यानी, वे कई बार गर्भाशय को स्पर्श नहीं करते हैं, खींचते नहीं हैं, जैसे कि वे अपने दांतों को ब्रश कर रहे थे एक टूथब्रश। यदि सामग्री को ग्लास में स्थानांतरित करना आवश्यक है, तो वे इसे बहुत सावधानी से करते हैं, लेकिन जल्दी से, एक सर्कल में एक आंदोलन में, यह महसूस करते हुए कि स्मीयर का एक मोटा अनुप्रयोग कोशिकाओं को नुकसान पहुंचाएगा और फिर "पढ़ना" मुश्किल होगा। "ऐसे झटके। ग्रीवा नहर से कोशिकाओं को इकट्ठा करने के लिए, उपकरण (लेकिन एक अलग, यदि आप इस परीक्षण के लिए विशेष आधुनिक उपकरणों का उपयोग नहीं करते हैं), ध्यान से - मैं फिर से दोहराता हूं - बहुत सावधानी से ग्रीवा नहर में डाला जाता है, लेकिन गहराई से नहीं। किसी न किसी परिचय से रक्त वाहिकाओं और रक्तस्राव (और सामग्री में रक्त पहले से ही किसी भी स्मीयर को विकृत कर देगा), दर्द, श्लेष्म झिल्ली को नुकसान पहुंचाएगा। यदि सामग्री सही तरीके से ली गई है तो ऐसे स्मीयर लेने के बाद रक्त नहीं होना चाहिए। जब महिलाएं शिकायत करती हैं कि उन्हें लगभग एक दिन या उससे अधिक समय से रक्तस्राव हो रहा है, या गंभीर हो गए हैं दर्दस्मीयर लेने के बाद, इसका मतलब है कि अध्ययन नियमों के अनुसार नहीं किया गया था, मोटे तौर पर, इसलिए परिणाम विश्वसनीय से बहुत दूर हो सकते हैं। साइटोब्रश का उपयोग दर्द मुक्त सामग्री के नमूने के लिए अनुमति देता है। केवल उन महिलाओं में जिन्हें किसी कारण से ग्रीवा नहर (स्टेनोसिस) का संकुचन होता है (बाद में शल्य चिकित्सा, वृद्ध महिलाओं में), शोध के लिए सामग्री का संग्रह कठिन और दर्द के साथ हो सकता है। यदि ग्रीवा नहर से सामग्री को गिलास में स्थानांतरित करने की आवश्यकता है, तो यह महत्वपूर्ण है कि इसे आगे और पीछे धुंधला न करें, लेकिन उपकरण (स्पैचुला या चिमटी) को ऊपर से नीचे तक एक बार दक्षिणावर्त मोड़कर पकड़ना महत्वपूर्ण है। आपको सामग्री की एक विस्तृत पट्टी मिलेगी। इस प्रकार, एक गिलास पर एक सर्कल के रूप में गर्भाशय ग्रीवा की सतह से सामग्री होगी, और उसके बगल में, एक आयत या पट्टी के रूप में, ग्रीवा नहर से। जब सामग्री सूख जाती है, तो यह कांच पर मुश्किल से ध्यान देने योग्य होता है - आखिरकार, परीक्षा के लिए मलमूत्र के बजाय ऊतक सामग्री भेजना महत्वपूर्ण है। जब योनि स्राव एक साइटोलॉजिकल स्मीयर में हो जाता है, तो सामग्री की सेलुलर संरचना को देखना बहुत मुश्किल और असंभव भी होगा। प्रयोगशाला सहायक के लिए सामग्री का यह स्थान उसके लिए यह निर्धारित करना आसान बनाने के लिए आवश्यक है कि ग्रीवा भाग कहाँ है, और कोशिकाएँ ग्रीवा नहर से कहाँ हैं, क्योंकि यह निर्धारित करेगा कि परिणाम कितने सटीक होंगे।
और परिणाम क्या होना चाहिए? अक्सर, परिणाम जानकारीपूर्ण नहीं होते हैं और उन्हें कूड़ेदान में फेंक दिया जा सकता है। क्यों? क्योंकि उनका वर्णन बहुत खराब तरीके से किया गया है न कि आधुनिक स्त्री रोग/कोशिका विज्ञान के नियमों के अनुसार। गर्भाशय ग्रीवा के योनि भाग की सतह स्तरीकृत स्क्वैमस एपिथेलियम के साथ पंक्तिबद्ध है, इसलिए परिणामों में सेल होने चाहिए पपड़ीदार उपकलाजो आमतौर पर देखा और वर्णित किया जाता है। लेकिन ग्रीवा नहर एकल-परत स्तंभकार उपकला के साथ पंक्तिबद्ध है।ध्यान से सोचें - कोशिकाओं की सिर्फ एक परत। यही कारण है कि स्ट्रोक बहुत सावधानी से, लगभग धीरे से लिया जाना चाहिए, क्योंकि यह परत आसानी से क्षतिग्रस्त हो सकती है। और यह संक्रमण का सीधा रास्ता है। यह एक खुला घाव बन जाता है। यह सलाह दी जाती है कि गर्भाशय ग्रीवा नहर में "घुसना" जितना संभव हो सके - केवल सख्त संकेतों पर। इसलिए, ग्रीवा नहर की सफाई चौंकाने वाली है, तथाकथित स्क्रैपिंग, जो सभी को दाएं से बाएं, विशेष रूप से युवा महिलाओं के लिए किया जाता है, क्योंकि उनके पास माना जाता है कि एक ग्रीवा पॉलीप या डॉक्टर के लिए कुछ और समझ से बाहर है ... इस तरह के एक स्थूल हस्तक्षेप से ग्रीवा नहर (स्टेनोसिस) का संकुचन हो सकता है, जो आसंजनों के कारण हो सकता है जो किसी न किसी हस्तक्षेप या स्क्रैपिंग के बाद हो सकता है, ग्रीवा बलगम का बिगड़ा हुआ उत्पादन (जो बांझपन का कारण बन सकता है) और अन्य नकारात्मक परिणाम हो सकता है। इसके बारे में सोचो!
यह जानते हुए कि ग्रीवा नहर में एक पूरी तरह से अलग प्रकार का उपकला है, आप निश्चित रूप से समझते हैं कि स्मीयर परिणामों के दूसरे भाग में यह संकेत दिया जाना चाहिए कि बेलनाकार (घन, ग्रंथि, दानेदार - कम सामान्य) की कोशिकाएं हैं नाम) उपकला। और परिणामों में हमारे पास अक्सर क्या होता है? स्क्वैमस एपिथेलियम की सभी समान कोशिकाएं। तार्किक रूप से, सवाल उठता है: वे वहां क्या कर रहे हैं, अगर वे सामान्य रूप से नहीं हैं (स्क्वैमस एपिथेलियम की एकल कोशिकाएं - मैं अभी भी सहमत हूं, जब विश्लेषण लिया गया था तो वे मिल गए थे)? क्या इसका मतलब यह है कि महिला को किसी प्रकार की विकृति है? ऐसा कुछ नहीं। इसका मतलब यह है कि स्मीयर उच्च गुणवत्ता का नहीं है: इसे गलत तरीके से लिया गया था, या किसी ने इसे प्रयोगशाला में नहीं देखा, या प्रयोगशाला सहायक जिसने इसे देखा, वह साइटोलॉजी के मामलों में सक्षम नहीं है। सबसे अधिक बार, समस्या प्रयोगशाला डॉक्टरों में नहीं होती है (हालाँकि प्रयोगशाला डॉक्टर कितनी बार स्त्री रोग विशेषज्ञों को बुलाते हैं और उन्हें "हैकी" स्मीयर नहीं भेजने के लिए कहते हैं, लेकिन यह जानने के लिए कि सामग्री को सही तरीके से कैसे लिया जाए?), लेकिन सामग्री की खराब गुणवत्ता में लिया।
अक्सर, आधुनिक डॉक्टर गर्भाशय ग्रीवा नहर से सेलुलर सामग्री नहीं लेते हैं, क्योंकि अक्सर ऐसे स्मीयर स्क्रीनिंग के लिए डिज़ाइन किए जाते हैं त्वचा कोशिकाओं का कार्सिनोमा... यदि लिया जाता है, तो केवल प्रवेश द्वार से ग्रीवा नहर तक, जहां परिवर्तन क्षेत्र स्थित है। लेकिन हम इस बारे में थोड़ी देर बाद बात करेंगे।
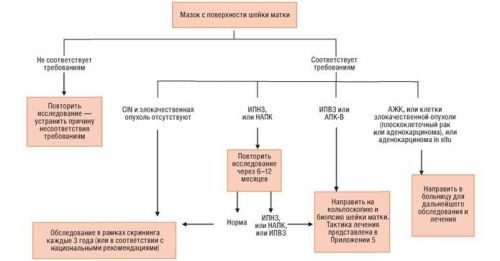
स्मीयर परिणामों के आधुनिक साइटोलॉजिकल वर्गीकरण के लिए विशिष्ट व्याख्या की आवश्यकता होती है... 1954 में वैज्ञानिकों पापनिकोलाउ और ट्राउट द्वारा साइटोलॉजिकल स्मीयर के लिए एक विशिष्ट चिकित्सा शब्दावली विकसित की गई थी। पपनिकोलाउ के अनुसार गर्भाशय ग्रीवा के स्मीयरों की साइटोलॉजिकल परीक्षा के वर्गीकरण में पांच वर्ग शामिल हैं और यह शायद ही बदल गया है:
आदर्श
अस्पष्ट एटिपिकल स्क्वैमस सेल (एएससी-यूएस)
निम्न ग्रेड स्क्वैमस इंट्रापीथेलियल घाव (LSIL)
उच्च ग्रेड स्क्वैमस इंट्रापीथेलियल घाव (HSIL)
क्रेफ़िश
सोवियत गणराज्यों में, साथ ही सोवियत के बाद के देशों में, इस तरह के वर्गीकरण का सही या पूरी तरह से उपयोग नहीं किया गया था, इसलिए, परिणामों के विवरण में, या तो आदर्श लिखा जा सकता है, या बहुत ही "स्क्वैमस एपिथेलियल कोशिकाएं"। कम अक्सर " असामान्य कोशिकाएं", और भी कम बार" डिसप्लेसिया "या" संदिग्ध कैंसर।
मैं इस मायने में भाग्यशाली था कि मेरे अभ्यास के भोर में, ऑन्कोलॉजिकल साइटोलॉजी प्रयोगशाला की प्रमुख एक उच्च पेशेवर महिला डॉक्टर थीं, जिन्होंने मांग की कि उनके अधीनस्थ अपने कर्तव्यों का पालन अच्छे विश्वास के साथ करें। उसने कई स्त्री रोग विशेषज्ञों को भी बुलाया, उनकी नियुक्तियों में आई और विस्तार से बताया कि उच्च गुणवत्ता वाले साइटोलॉजिकल स्मीयर प्राप्त करने के लिए क्या महत्वपूर्ण है, सामग्री को सही तरीके से कैसे लेना है, आदि। उन दिनों (90 के दशक) में इतने उत्कृष्ट विशेषज्ञ, अपने शिल्प के उस्ताद नहीं थे, और अब भी कम। लेकिन साइटोलॉजिकल स्मीयर एकत्र करने के नियम शायद ही बदले हैं, हालांकि नए उपकरण सामने आए हैं और प्रौद्योगिकियों का आधुनिकीकरण किया गया है।
1978 मेंगर्भाशय ग्रीवा और योनि के उपकला के विकृति विज्ञान के वर्गीकरण में एक नई शब्दावली को अपनाया गया था। "डिस्प्लासिया" शब्द को "नियोप्लासिया" शब्द से बदल दिया गया हैग्रेड 1, 2, और 3 सर्वाइकल इंट्रापीथेलियल नियोप्लासिया (CIN 1, 2, 3) को गर्भाशय ग्रीवा की घातक प्रक्रिया नहीं माना जाता था। इस प्रकार, "डिसप्लेसिया" की अवधारणा को 30 साल पहले छोड़ दिया गया था, लेकिन मैं इस शब्द का उपयोग पूरे लेख में करूंगा, क्योंकि हमारी महिलाएं और हमारे डॉक्टर अभी भी हर जगह "डिस्प्लासिया" शब्द का उपयोग करते हैं।
1988 में यह था अमेरिकी प्रणाली वर्गीकरण बनाया गया- बेथेस्डासिस्टम, जिसका इस्तेमाल 1991 से दुनिया के ज्यादातर देशों में डॉक्टर करते आ रहे हैं। इस प्रणाली में 6 मुख्य वर्ग (और कई उपवर्ग) हैं, इसमें पपनिकोलाउ वर्गीकरण भी शामिल है, और ऊतक के टुकड़े लिए जाने पर कोशिका विज्ञान और बायोप्सी के परिणामों की व्याख्या करने के लिए इसका उपयोग किया जाता है:
आदर्श
ग्रेड 1 सर्वाइकल इंट्रापीथेलियल नियोप्लासिया (जिसे पहले माइल्ड या माइल्ड डिसप्लेसिया कहा जाता था) - CIN1
ग्रेड 2 सर्वाइकल इंट्रापीथेलियल नियोप्लासिया (जिसे पहले मध्यम से मध्यम डिसप्लेसिया कहा जाता था) - CIN2
ग्रेड 3 सर्वाइकल इंट्रापीथेलियल नियोप्लासिया (जिसे पहले गंभीर या गंभीर डिसप्लेसिया कहा जाता था) - CIN3
सीटू में कार्सिनोमा (कार्सिनोमेन्सिटु)
इनवेसिव सर्वाइकल कैंसर
2001 में, वर्गीकरण को संशोधित और पूरक किया गया था, और अब यह दुनिया के कई देशों में चिकित्सा संस्थानों और प्रयोगशालाओं द्वारा निर्देशित है।
"डिस्प्लासिया" और "नियोप्लासिया" शब्द डॉक्टरों के बीच कम और कम उपयोग किए जाते हैं। डिसप्लेसिया की स्थिति की आधुनिक परिभाषा को "इंट्रापीथेलियल घाव", "इंट्रापीथेलियल गठन", "इंट्रापीथेलियल ट्यूमर" कहा जाता है। यह एक साइटोलॉजिकल स्मीयर और / या हिस्टोलॉजिकल परीक्षा के परिणाम के आधार पर एक प्रयोगशाला निदान है।
साइटोलॉजिकल स्मीयर और बायोप्सी के दो वर्गीकरणों में से, पूर्व-कैंसर की स्थितियों में शामिल हैं - स्क्वैमस इंट्रापीथेलियल घाव (HSIL) की उच्च डिग्री, जो कि सर्वाइकल इंट्रापीथेलियल नियोप्लासिया ग्रेड 3 (जिसे पहले गंभीर डिसप्लेसिया कहा जाता था) - सीआईएन3.गर्भाशय ग्रीवा के अन्य सभी रोग और स्थितियां पूर्वकैंसर की स्थिति से संबंधित नहीं हैं।
नीचे दी गई तालिका साइटोलॉजिकल परीक्षाओं के पुराने और आधुनिक वर्गीकरण के बीच संबंध को दर्शाती है।
गर्भाशय ग्रीवा की प्रारंभिक अवस्था को लाल रंग में हाइलाइट किया गया है। पुराने वर्गीकरण के अनुसार, हल्के से मध्यम डिसप्लेसिया को तीसरी श्रेणी में वर्गीकृत किया गया है और इसे पूर्व कैंसर के रूप में वर्गीकृत नहीं किया गया है। नए वर्गीकरण में, केवल इट्रापीथेलियल घाव को प्रीकैंसर के रूप में वर्गीकृत किया गया है। उच्च डिग्रीकि कुछ डॉक्टर मध्यम डिसप्लेसिया के रूप में व्याख्या कर सकते हैं, और अन्य गंभीर के रूप में। अंतर केवल ऊतक-सेलुलर स्तर पर उपकला क्षति की डिग्री (गहराई) द्वारा निर्धारित किया जा सकता है। यदि आपको हल्का डिसप्लेसिया है और डॉक्टर आपको धमकाते हैं कि यह कैंसर से पहले का है और इसका तत्काल इलाज करने की आवश्यकता है, तो यह आधुनिक स्त्री रोग और ऑन्कोलॉजी से पिछड़ेपन की अभिव्यक्ति है। गर्भाशय ग्रीवा के कैंसर और कैंसर की स्थिति का पता लगाने के लिए स्मीयर कितने संवेदनशील होते हैं? कई प्रकाशनों में, आपको परीक्षण की संवेदनशीलता को दर्शाने वाला एक आंकड़ा मिलेगा - 98%, विशेष रूप से गंभीर डिसप्लेसिया और कैंसर का पता लगाने में। हालांकि, यह प्रतिशत आदर्श या वांछित है, और केवल साइटोलॉजिकल स्मीयर एकत्र करने के सभी नियमों के अनुपालन में उच्च गुणवत्ता वाले परीक्षण के साथ ही प्राप्त किया जा सकता है। अध्ययनों से पता चलता है कि झूठे-नकारात्मक परिणामों की दर बहुत अधिक है और 50% तक जा सकती है (यहां तक कि उन देशों में जहां कई दशकों से साइटोलॉजिकल अनुसंधान का उपयोग किया गया है)।
ऐसे में परिणाम झूठे क्यों हो सकते हैं एक बड़ी संख्या में? जब झूठे-सकारात्मक परिणाम प्राप्त होते हैं, अर्थात, एक बदतर निदान किया जाता है, यह अनावश्यक हस्तक्षेप से भरा होता है, नैदानिक और चिकित्सीय दोनों। लेकिन जब झूठी नकारात्मक दर अधिक होती है, तो यह इस तथ्य को जन्म दे सकता है कि सही समय पर सीएम कैंसर का पता नहीं चल पाता है। और गलत नतीजों का शिकार कौन बनना चाहता है? कोई नहीं।
कई कारक स्मीयरों की गुणवत्ता को प्रभावित करते हैं। स्राव, रक्त, बलगम, स्नेहक की उपस्थिति मौलिक रूप से ली गई सामग्री की स्थिति को बदल देती है और गलत परिणाम दे सकती है। इसके अलावा, एक सुखाने वाला कारक है: हवा में ली गई सामग्री, अगर इसे जल्दी से कांच या किसी विशेष माध्यम में स्थानांतरित नहीं किया जाता है, तो इसके गुणों को भी बदल सकता है, जिससे स्मीयर की व्याख्या में त्रुटियां हो सकती हैं। इसलिए, साइटोलॉजिकल परीक्षा के लिए स्मीयर लेने के नियमों का सख्ती से पालन करना बहुत महत्वपूर्ण है।
कई अध्ययनों से पता चला है कि गर्भाशय ग्रीवा के कैंसर के 30% नए मामलों में हाल ही में सामान्य साइटोलॉजिकल स्मीयर थे। दुर्भाग्य से, 55% महिलाओं में, सर्वाइकल कैंसर पहले से ही स्पष्ट विकास (आक्रमण) और प्रसार (चरण 3 और 4) के चरणों में पाया जाता है। साइटोलॉजिकल अनुसंधान की व्यावहारिक संवेदनशीलता केवल 50% है (हालांकि कई स्रोतों में, यहां तक \u200b\u200bकि झूठे परिणामों को ध्यान में रखते हुए, वे 65-90%) की संवेदनशीलता की बात करते हैं।
बहुत पहले नहीं, स्त्री रोग में तरल साइटोलॉजिकल परीक्षा का उपयोग किया जाने लगा, या तरल कोशिका विज्ञान(थिनप्रेप), और यह विधि बहुत लोकप्रिय हो गई है। सेलुलर सामग्री को स्थानांतरित किया जाता है विशेष समाधान, जो यांत्रिक रूप से उपकला कोशिकाओं को रक्त और स्राव, बलगम, मृत कोशिकाओं के संदूषण से अलग करता है। ये स्वैब देखने में बहुत आसान होते हैं क्योंकि कोशिकाओं का कोई झुरमुट नहीं होता है और बचे हुए पदार्थ का उपयोग एचपीवी संक्रमण के परीक्षण के लिए किया जा सकता है। तरल कोशिका विज्ञान के लिए, झूठी-नकारात्मक दर 15 से 35% है।
कोशिका विज्ञान के लिए कितनी बार स्मीयर एकत्र करना आवश्यक है? बहुत बार, हमारी महिलाओं को यह सुनना पड़ता है कि उन्हें हर छह महीने में स्त्री रोग विशेषज्ञ के पास जाना चाहिए। वर्तमान सिफारिशें मूल रूप से पुरानी सिफारिशों से भिन्न हैं। नई सिफारिशों के अनुसार सर्वाइकल कैंसर की जांच यौन गतिविधि की शुरुआत से नहीं, बल्कि 21 साल की उम्र में शुरू होनी चाहिए, भले ही यौन गतिविधि कब शुरू हुई हो। यह तर्कसंगत दृष्टिकोण वैज्ञानिक साक्ष्य, नैदानिक अनुसंधान, रुग्णता के आंकड़ों और परीक्षण की उपयोगिता पर आधारित है। पहले तो 19 वर्ष से कम उम्र की महिलाओं और लड़कियों में सर्वाइकल कैंसर एक अत्यंत दुर्लभ घटना है, जिसकी आवृत्ति प्रति 10 लाख महिलाओं में एक से दो मामले होते हैं। दूसरेएचपीवी संक्रमण के साथ भी, लगभग सभी युवा महिलाओं में 1-2 साल के भीतर शरीर इस वायरस से मुक्त हो जाता है नकारात्मक परिणामशरीर के लिए, इस तथ्य के बावजूद कि यौन गतिविधि की शुरुआत के साथ 70-80% युवा महिलाएं इस वायरस से संक्रमित हो जाती हैं। हम इस संक्रमण के बारे में बाद में बात करेंगे। लेकिन युवा महिलाओं के साइटोलॉजिकल स्मीयर में अस्थायी परिवर्तन हो सकते हैं विषाणुजनित संक्रमण, डिसप्लेसियास के रूप में, जो बदले में बहुत व्यापक परीक्षाओं और जल्दबाजी में उपचार के रूप में अनावश्यक उत्तेजना और झूठे कार्यों को जन्म दे सकता है। एक युवा लड़की की स्थिति की कल्पना कीजिए जो अभी शुरू हुई है यौन जीवन, और अचानक डॉक्टर उससे कहता है कि उसके स्मीयर, एचपीवी संक्रमण में बदलाव आया है और अगर उसका तत्काल इलाज नहीं किया गया तो उसे सर्वाइकल कैंसर की गारंटी है। परिचित स्थिति?
30 वर्ष से कम उम्र की महिलाओं को हर तीन साल में एक साइटोलॉजिकल जांच करवानी चाहिए यदि एचपीवी संक्रमण के लिए परीक्षा परिणाम नकारात्मक है। स्मीयर लेने की इस आवृत्ति की एक तर्कसंगत व्याख्या भी है। गर्भाशय ग्रीवा के कैंसर के विकास के मामले में 21-30 वर्ष की आयु सबसे शांत है, इसलिए इसे अतिरिक्त जांच से जटिल नहीं होना चाहिए। परीक्षण की उच्च आवृत्ति महिलाओं के इस आयु वर्ग में गर्भाशय ग्रीवा की पूर्व कैंसर और कैंसर की स्थिति की पहचान दर में वृद्धि नहीं करती है। अध्ययनों से पता चला है कि 30-64 वर्ष की आयु की महिलाओं में सर्वाइकल कैंसर का निदान किया जाता है, जब हर तीन साल में अध्ययन भी अक्सर नहीं होता है - प्रति 100,000 महिलाओं में 3-4 मामले। वर्तमान सिफारिशों में कहा गया है कि इस आयु वर्ग की महिलाएं हर तीन साल में एक बार साइटोलॉजिकल परीक्षा से गुजर सकती हैं, अगर एचपीवी संक्रमण के लिए नकारात्मक जांच होती है, और यह भी कि अगर पिछला साइटोलॉजिकल स्मीयर सामान्य था। साइटोलॉजिकल परीक्षा और एचपीवी संक्रमण के निर्धारण के लिए नकारात्मक परिणामों वाली महिलाओं में मध्यम से गंभीर डिसप्लेसिया विकसित होने का जोखिम बेहद कम है और अगले 4-6 वर्षों में नहीं बढ़ता है। इसलिए हर तीन साल में स्क्रीनिंग करानी चाहिए। 65-70 वर्ष की आयु तक पहुंचने और पिछले 10 वर्षों के भीतर 3 सामान्य साइटोलॉजिकल स्मीयर होने पर, एक महिला गर्भाशय ग्रीवा के कैंसर के परीक्षण को रोक सकती है। हालांकि, अगर इस उम्र में एक महिला यौन रूप से सक्रिय है और उसके कई यौन साथी हैं, तो उसे एक साइटोलॉजिकल परीक्षा से गुजरना जारी रखना चाहिए। इस विशाल लेख के अंतिम भाग में अधिक विस्तृत सिफारिशें प्रस्तुत की जाएंगी।
इससे पहले कि हम मानव पेपिलोमा वायरस के मुद्दे पर विस्तार से चर्चा करें, कोल्पोस्कोपी के बारे में याद रखना महत्वपूर्ण है, जो रूस, यूक्रेन और दुनिया के कई अन्य देशों में, मुख्य रूप से पूर्व सोवियत गणराज्यों में बहुत लोकप्रिय है। अन्य देशों में, इसकी उच्च लागत के कारण, कोल्पोस्कोपी का उपयोग शायद ही कभी किया जाता है - जैसे अतिरिक्त विधिपूर्व कैंसर की स्थिति और गर्भाशय ग्रीवा के कैंसर का निदान। कोल्पोस्कोपी की आवश्यकता है विशेष प्रशिक्षणडॉक्टर, महंगे उपकरणों की उपस्थिति। यह कई अन्य मामलों में, सीएम उपचार प्रक्रिया को नियंत्रित करने के लिए, विवादास्पद कोशिका विज्ञान परिणामों की उपस्थिति में लक्षित बायोप्सी (हिस्टोलॉजिकल परीक्षा के लिए ऊतक साइटों का संग्रह) में मदद कर सकता है, लेकिन इसका दुरुपयोग होने पर यह जानकारीपूर्ण नहीं है। इसे एक व्यावसायिक निदान पद्धति में नहीं बदलना चाहिए और इसे सभी महिलाओं के लिए एक पंक्ति में किया जाना चाहिए। इसलिए, दुनिया के अधिकांश देशों में, एचपीवी परीक्षण के साथ या बिना साइटोलॉजिकल परीक्षा, और हिस्टोलॉजिकल परीक्षा, जिसे कोल्पोस्कोपी के साथ या बिना किया जा सकता है, का उपयोग पूर्व-कैंसर स्थितियों और गर्भाशय ग्रीवा के कैंसर के निदान के लिए किया जाता है।
